超声引导下颈内静脉穿刺置管术模拟教学对非麻醉专业规培生在麻醉科入科前培训中的作用
南宁市第二人民医院麻醉科 (广西 南宁 530000)
内容提要: 目的:比较超声引导行颈内静脉穿刺置管术操作模拟教学和传统盲探法行颈内静脉穿刺置管术操作的培训效果。方法:选择2016年7月~2018年1月南宁市第二人民医院麻醉科轮转的非麻醉专业住院医师规范化培训学员60名,随机分成2组,分别运用超声引导行颈内静脉穿刺置管术操作模拟教学和传统盲探法行颈内静脉穿刺置管术操作模拟教学进行专业基本技能培训,并按阶段进行考核,比较两组学员技能掌握的差异,并进行分析。结果:教学满意度、解剖掌握程度、操作自信心、及培训前后对下一阶段进入实际麻醉临床深静脉穿刺学习的兴趣各方面超声引导组均优于传统组,且P<0.05。结论:超声引导用于颈内静脉穿刺置管术的模拟教学模式,对非麻醉专业规培生进行临床麻醉入科前教学效果好,有效提高教学效率和学习效率,激发学生临床思维和实践能力锻炼,增强学生操作自信,提高学生的成绩和学习兴趣。
随着住院医师规范化培训工作普及开展起来,越来越多的非麻醉专业规培生,开始进入麻醉科参加仅仅一月的短期规范化培训学习,其麻醉基础差,培训周期短,学习技能多,这为规范化培训工作带来了极大挑战[1,2]。本文对超声引导用于颈内静脉穿刺置管术模拟教学对非麻醉专业规培生在麻醉科入科前培训中的作用进行深入研究。
1.资料与方法
1.1 临床资料
选择2016年7月~2018年1月在南宁市第二人民医院麻醉科轮转的非麻醉专业住院医师规范化培训学员60名,随机分成2组(A组和B组),每组各30名学员,A组接受可视化操作模拟教学,B组接受传统操作模拟教学。
1.2 方法
常规模拟人训练:右侧颈内静脉穿刺置管术方法:选择驼人16G单腔深静脉穿刺包,采用右侧颈内静脉中路法入路。模拟人头左倾,暴露右侧颈部,采用传统体表解剖标志定位,将左手指置于胸锁乳头肌三角顶点,触及颈总动脉搏动定位其伴行颈内静脉位置及走向,在定位点旁开0.5~1cm进针,穿刺针与皮肤呈30°夹角,针尖方向与动脉走向平行,注射器负压回抽进针,见血后停止进针,置入导丝并引导导管置入。
表1. AB两组学员培训后主观问卷调查结果的比较(n=30,±s,分)

表1. AB两组学员培训后主观问卷调查结果的比较(n=30,±s,分)
组别 教学满意度 解剖掌握程度 培训后操作自信 出科解剖掌握程度 出科操作自信A组 93.45±4.25 92.30±3.25 91.24±2.45 100 96.64±3.22images/BZ_51_178_520_2268_573.png
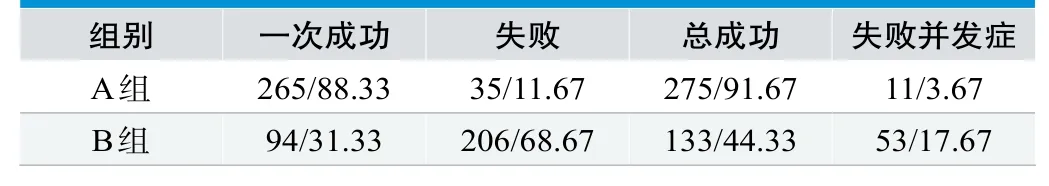
表2. AB两组学员入科后深静脉穿刺操作效果比较(n=30,n/%)
可视化下模拟人训练:B超引导下右侧颈内静脉穿刺置管术方法:选择西门子AdaraB超机+7.5MHz高频B超线阵探头+驼人16G单腔深静脉穿刺包,采用右侧颈内静脉中路法入路。模拟人头左倾,暴露右侧颈部,将超声探头置于胸锁乳头肌三角顶点,探头横切上下扫查颈内静脉观察其管径、深浅、走向及与颈总动脉的位置关系及头部扭转及局部受压时的改变,将探头中点移至正对颈内静脉中点,穿刺针于探头中点处进针,同时观察B超屏幕上的回声影像依据穿刺过程中血管的动态变化,确定针尖位置,注射器回抽见血后停止进针,置入导丝并引导导管置入。
1.3 观察指标与判定标准
培训后主观问卷调查,100分制,记录并分析:教学满意度、解剖掌握程度、操作自信心、及培训前后对下一阶段进入实际麻醉临床深静脉穿刺学习的兴趣等情况。
入科后采集学员在麻醉科轮转的1个月内在患者身上连续行10例非超声引导下的右侧颈内静脉穿刺置管术操作的成功次数、相关并发症、一次成功时间,首次穿刺角度、深度、及未中时的偏离距离等相关数据并分析。
1.4 统计学分析
所有数据均采用SPSS17.0统计软件进行分析,计量资料以±s表示,组间比较采用两样本均数比较的t检验。计数资料的比较采用χ2检验,检验水准为=0.05,P<0.05为差异有统计学意义。
2.结果
2.1 AB两组学员培训后对其教学满意度、解剖掌握及操作自信的评议结果
A组与B组比较,各项均P<0.05,具有统计学意义,见表1。
2.2 AB两组学员入科后在临床深静脉穿刺操作效果比较
A组成功率高于B组,失败率低于B组,穿刺总成功率高于B组,失败例中并发症情况低于B组,各项均P<0.05,具有统计学意义。见表2。
2.3 AB两组学员入科后在临床深静脉穿刺操作情况比较结果
A组与B组比较,各项均P<0.05,具有统计学意义。见表3。
表3. AB两组学员入科后深静脉穿刺操作考核数据的比较(n=30,±s)

表3. AB两组学员入科后深静脉穿刺操作考核数据的比较(n=30,±s)
images/BZ_51_178_3077_2268_3129.png组别 一次成功时间(s) 首次穿刺角度(°) 首次穿刺深度(cm) 首次未中血管偏离距离(cm)A组 23.02±5.12 56.12±9.21 2.30±0.53 0.52±0.36
3.讨论
在观察中,总结发现A组的穿刺和教科书上标准穿刺方法的许多细节不同:①不讲究穿刺路径,意在确定明确的动脉位置及避开颈外静脉,在穿刺点的选择上偏差较大,涵盖了上中下路,而这些并不在教导范围;②增加了一个确定动脉边缘的手法,使用了指腹触及动脉搏动后立起指尖确定动脉边缘的定位动作;③增加了保护动脉手法,使用了在指尖扣住动脉边缘后,穿刺针杆紧贴第一指关节背向外侧更接近垂直角度小范围进针的手法;④增加了静脉充盈手法,在穿刺针进入皮肤一定深度后,保护动脉的手指抬起离开皮肤,保证颈部皮肤无受压,以使易受外力塌陷的静脉充盈;⑤明确了穿透法在颈内静脉穿刺中的地位,采用定位后快速固定深度进针以穿透静脉,只在后退针时辅以静脉充盈手法回抽验证静脉位置的方法;⑥增加了退针稳定手法,翻转触摸动脉定位的手,其手背紧贴患者下颌,双手持针,稳定退针,直至针退入静脉内。以上6点均建立在基于超声透视可视化技术对颈部整体及相对解剖的熟悉,特别是在超声实时监视穿刺过程中对颈静脉易移位易塌陷特性致解剖位置动态变化了解的基础之上。A组在自行超声可视化下模拟人训练+常规模拟人训练中,没有将思维局限于之前的理论授课+操作录像讲解+模拟人演示中,而是通过这些基础的资料、大概的思路和方法,用超声这一可使解剖透析的工具,钻研出了自己的方法[3-5]。超声这一可视化工具则带来了更多探索可能,使学员在了解基本理论知识后,通过探索增强了理论掌握,达到了培养学生临床思维和实践能力锻炼的目的[6,7]。
通过超声这一可视化工具,在其应用于模拟教学的研究中,总结研究出了新的低风险的更加直截精准的颈内静脉穿刺手法即六点法,其培训的高时效,高价比,高可实施性,具有良好推广价值,可高质高量地做好规培教学工作,进一步推进住院医师规范化培训教学改革。

