回授法饮食管理对妊娠期糖尿病血糖水平和围生期结局的影响
刘桂锋
妊娠期糖尿病(GDM)易导致流产、早产、巨大儿等不良妊娠结局,严重影响母婴安全[1]。临床治疗GDM通常采取在饮食管理基础上的综合治疗手段,但传统模式下的饮食管理以口头宣教与指导为主,忽略了患者的接受程度,效果不理想。患者对饮食管理相关知识未建立全面、准确的认知,导致其依从性差,血糖控制不佳。回授法强调双向信息传递,在健康宣教中通过问答评估患者的接受程度,直至患者全部掌握。本资料将回授法应用于GDM患者的饮食管理中,取得了良好的效果,现将其报告如下。
1 资料与方法
1.1 一般资料
1.1.1 研究对象 选择2018年1月—2019年3月我院GDM患者96例,采用随机数字表法分为观察组和对照组,每组48例。2组患者一般临床资料比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者一般资料比较
1.1.2 纳入标准 (1)符合妊娠期糖尿病诊断标准[2]:空腹血糖>7 mmol/L,或餐后2 h血糖≥11 mmol/L,且糖化血红蛋白≥6.5%;(2)均为自然受孕且单胎妊娠;(3)孕周24~28周;(4)对本研究知情同意。
1.1.3 排除标准 (1)患有内分泌、肝肾、心血管等疾病者;(2)有沟通障碍、语言表达不清、配合不佳、有精神病或家族精神病史者;(3)典型高血糖危象者。
1.2 方法 对照组实施GDM常规饮食管理,包括常规口头健康宣教、饮食指导,讲解高血糖的危害以及饮食干预的重要性,指导其进行血糖自我监测。观察组在对照组的基础上实施回授法饮食管理,具体实施如下:
1.2.1 个性化饮食指导 为患者建立健康档案,记录年龄、既往病史、孕周等基本信息。进行24 h饮食回顾调查,通过营养分析,了解其当日进食热量以及各营养素摄入比例,结合其平时的饮食状况、孕周、体质量、运动强度,制订个性化饮食指导方案。根据患者饮食喜好及烹饪方法,按照主食、水果、蔬菜、奶类、油脂、肉类的分类,自由搭配食物,应用营养软件分析及食物血糖生成指数联合食物交换份定制食谱。根据患者体质量计算每日摄入热量,如:体质量为标准体质量的80%~120%者,所需热量30 kcal/(kg·d);体质量为标准体重的120%~150%者,所需热量24 kcal/(kg·d);体质量超过标准体质量的150%者,所需热量12~15 kcal/(kg·d);每日摄入蛋白质、脂肪、碳水总热量分别占比15%~20%、25%~30%、50%%~60%,以鱼、豆制品、瘦肉为主,豆浆或牛奶摄入量250~500 mL/d最佳;遵循少食多餐的原则,每日食物分为6次摄入,三餐分别占比20%、35%、30%,三餐之间的间餐分别占比5%、10%、5%。
1.2.2 回授法健康宣教与答疑 指导患者加入微信群,关注微信订阅号,教会患运用微信平台浏览资讯,以及微信群答疑互动。护理人员每日微信订阅号发布GDM健康饮食知识,每周微信群答疑。通过互动问答,评价知识掌握情况,如:“您可否讲解一下孕期高血糖的危害?”“如何计算摄入的热量?”等。若患者未能全面、正确理解,则需进行再次教育;通过微信平台指导患者定期血糖与体质量监测,嘱其按时复诊,患者每周上传1次血糖与体质量记录,护理人员评估其执行情况。再次评估患者健康知识掌握情况,及时纠正其理解错误,或模糊不清的问题,可要求患者采用笔记记录等方式,确保熟记于心。在此过程中,强调可能是护士讲解不够通俗易懂或描述不清楚造成的理解有误。最后开放式提问,询问患者有无未理解的内容。2组患者干预时间均持续8周。
1.3 观察指标 比较2组患者干预前后GDM饮食知识掌握情况、行为改善情况、糖代谢相关指标变化,以及围生期结局。(1)GDM饮食知识掌握情况[3]:采用科室自制GDM饮食知识调查问卷,对患者知识掌握情况进行评估,问卷包括饮食管理的意义(20分)、饮食态度(20分)、食物搭配(30分)、营养摄入(30分)4个方面内容,评分范围0~100分,分值越高,表明患者对相关知识掌握越佳。(2)行为改善情况[4]:采用自制问卷,从血糖监测、遵医服药、饮食控制、规律运动四个方面,评价患者的行为改善情况,总分值为100分,分值越高,表明患者行为改善情况越好。(3)糖代谢相关指标:分别于干预前后,检测2组患者空腹血糖、餐后2 h血糖、糖化血红蛋白水平。空腹血糖、餐后2 h血糖采用葡萄糖氧化酶法检测;糖化血红蛋白水平采用高效液相色谱法检测。(4)围生期结局:比较2组患者剖宫产率,以及母婴并发症:巨大儿、宫内窘迫、早产、产后出血的发生率。
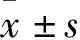
2 结果
2.1 2组患者GDM饮食知识掌握情况比较 干预8周后,2组患者GDM饮食知识掌握情况评分均高于干预前,且观察组高于对照组,差异有统计学意义(P均<0.05)。见表2。

表2 2组患者GDM饮食知识掌握情况比较分)
2.2 2组患者行为改善情况比较 8周后,2组患者行为改善情况评分均高于干预前,且观察组高于对照组,差异有统计学意义(P均<0.05)。见表3。

表3 2组患者行为改善情况比较分)
2.3 2组患者糖代谢指标比较 8周后,2组患者空腹血糖、餐后2 h血糖、糖化血红蛋白水平均低于干预前,且观察组低于对照组,差异有统计学意义(P均<0.05)。见表4。

表4 2组患者糖代谢相关指标变化比较
2.4 2组患者分娩方式比较 观察组剖宫产率为22.91(11/48),低于对照组的43.75(21/48),2组比较差异有统计学意义(χ2=2.149,P=0.032)。
2.5 2组患者母婴并发症发生情况比较 观察组患者早产、产后出血、宫内窘迫、巨大儿总发生率明显低于对照组,差异有统计学意义(P<0.05)。见表5。
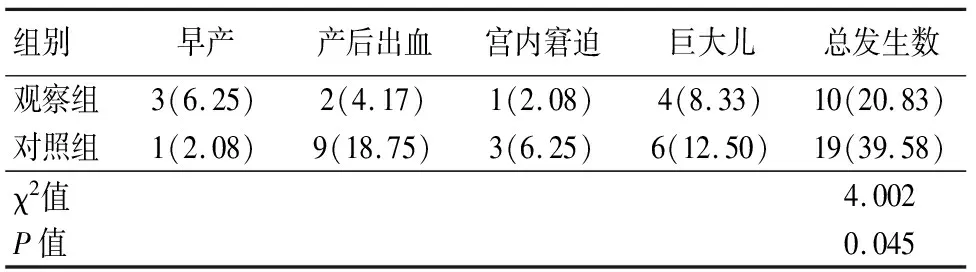
表5 2组母婴并发症发生情况比较[例(%),n=48]
3 讨论
据相关研究,GDM孕妇出现高血压、动脉粥样硬化、早产、巨大儿、胎儿畸形等并发症的风险明显高于正常孕妇水平[5],且GDM孕妇的胎儿更可能发展为胰岛素抵抗[6]。尽可能地减少母婴并发症,改善围生期结局是妇产科医护工作的主要目标。妊娠期间胎盘所分泌的激素,使胰岛素抵抗增强,导致胰岛素水平相对不足,血糖升高而发生GDM[7]。其基本治疗措施在于饮食管理,科学合理的饮食控制有助于维持妊娠所需的营养与热量,在不影响胎儿发育的前提下限制糖类摄入,控制血糖水平[8]。然而对于多数患者而言,改变长期养成的饮食、行为习惯需要强大的自我管理能力,许多患者对相关健康知识认知程度不足,导致依从性差,血糖控制不佳[9]。因此,健康教育是决定GDM患者饮食管理成效的关键。有效的健康教育可为患者传授全面准确的健康知识,有助于其健康行为的养成,可改善患者依从性,促进疾病康复[10]。然而,传统的健康教育以口头说教为主,属于单项信息传递,缺少反馈机制,无法保证患者准确理解与掌握所传授的信息。回授法健康教育的程序包括解释知识、反馈信息、评估、澄清、再次评,通过通俗易懂的讲授,并让患者采用自己的语言复述所传授的知识,对于患者未准确理解的方面及时纠正[11]。回授法区别于单方向传递信息的传统模式,是一种基于询证的反复过程,可使患者在理解、回忆中及时纠正错误的认知[12]。
本资料中,应用回授法饮食管理的观察组患者,GDM饮食相关健康知识掌握情况、行为,以及空腹血糖、餐后2 h血糖、糖化血红蛋白水平改善情况均优于仅实施常规饮食管理的对照组患者,提示回授法饮食管理可改善患者健康知识的认知程度,促进其行为改善,更有效地控制血糖。孕期体质量增加过快,脂肪组织增加,血清瘦素等细胞因子分泌增加,最终可能导致胰岛素抵抗而出现高血糖。然而孕妇妊娠期所摄入的能量,除了满足自身代谢需求外,还需维持胎儿的生长发育[13]。随着孕周的增加,胰岛素抵抗以及肝脏糖异生能力逐渐增强,严格的饮食控制可避免餐后血糖升高对胰岛功能的损伤,同时降低胰岛素分泌高峰所引发的低血糖风险[14]。GDM患者若血糖未得到有效控制,则可能增加感染风险,导致产褥感染、乳腺疾病等。孕妇体内过多的葡萄糖经胎盘传输给胎儿,可使胎儿发生高渗性利尿,胎尿增加,使孕妇羊水过多,进而胎膜早破、早产、剖宫产率增加[15]。GDM患者的异常子宫环境可使胎儿脂肪合成加快,在子宫内过度生长而形成巨大儿。因此,GDM可增加不良围生期结局的发生率。本资料显示,观察组患者剖宫产率以及早产、产后出血、宫内窘迫、巨大儿等母婴并发症总发生率均低于对照组,表明授法饮食管理可有助于改善妊娠结局。总结回授法饮食管理的优势在于:通过反馈、评估、澄清,可及时纠正患者的错误认知,反复强调其记忆薄弱环节;互动性强,患者有更强的参与感,可增加患者的积极性,有助于提高其依从性。回授法成本低,回报高,易于推广,是可行性很好的健康教育手段。
综上所述,GDM患者实施回授法饮食管理可有助于提高患者对健康知识的认知水平,促进其养成健康行为习惯,可有效地控制血糖,改善母婴结局,是一种行之有效的护理手段。

