PCT、hs-CRP及WBC水平在新生儿细菌性感染疾病中的诊断价值
郭小旦
新生儿细菌性感染是严重威胁新生儿生命安全的疾病,在疾病治疗过程中采用何种有效监测指标动态了解患儿感染程度,并及时予以对应处理十分必要[1]。降钙素原(procalcitonin,PCT)作为降钙素的前肽,是无激素活性的糖蛋白,临床主要用于监测炎性疾病,在细菌性感染的临床检测中同样发挥重要的价值[2];而超敏C反应蛋白(high sensitivity c-reactive protein,hs-CRP)同样是反映机体炎症状态的敏感指标[3]。白细胞计数(white blood cell,WBC)则是常规感染检测指标,因其影响因素繁杂,用于细菌性感染鉴别中效能不佳,但当机体遭受感染时其亦呈显著上升表达[4]。吴宏伟等[5]报道,预后良好的重症细菌性感染新生儿血PCT、hs-CRP、WBC显著高于病情恶化患儿。鉴于此,本资料探究其在新生儿细菌性感染治疗中的临床应用,现报告如下。
1 资料与方法
1.1 一般资料 将本院新生儿科2015年1月—2018年12月收住的77例细菌性感染新生儿纳入感染组,按感染程度分重症感染组30例、非重症感染组47例,另筛选同期在本院出生的健康新生儿作为对照组。重症感染组男19例,女11例;日龄1~28(11.94±4.37)d;体质量2.5~4.17(3.19±0.25)kg;非重症感染组男25例,女22例;日龄0~28(12.31±4.25)d;体质量2.5~4.08(3.20±0.21)kg;对照组男18例,女12例;日龄0~26(12.48±4.16)d;体质量2.5~4.18(3.21±0.24)kg。3组新生儿一般资料比较差异无统计学意义(P>0.05)。
1.2 纳入与排除标准 纳入标准:(1)研究对象日龄0~28 d;(2)细菌性感染新生儿病原学检查阳性;(3)对照组患儿为单纯高胆红素血症;(4)无抗生素药物使用史;(5)出生时体质量2.5~4.0 kg,胎龄37~40周;(6)患儿家属知晓研究内容并自愿签署研究知情同意书;(7)研究通过医院伦理委员会审核。排除标准:(1)合并先天畸形患儿;(2)合并先天性免疫缺陷患儿;(3)染色体异常患儿;(4)早产儿;(5)出生体质量不足2.5 kg患儿或超过4.0 kg;(6)孕母合并严重妊娠并发症;(7)出生后有血液制品使用史,如人免疫球蛋白球蛋白、血浆等。
1.3 方法
1.3.1 治疗方案 所有患儿均参照《抗菌药物临床试验技术指导原则》[6]进行规范化治疗,依据治疗前、治疗后72 h的临床症状、体征,实验室及病原学检查结果并将临床疗效分痊愈(临床症状、体征皆消失,实验室及病原学检查均未见异常)、显效(临床症状、体征显著改善,实验室及病原学检查仍有1项未恢复正常)、进步(临床症状及体征有好转,但未达显效标准)、无效(临床症状及体征未见改善甚至加重,实验室及病原学检查均异常)4个等级,有效率为痊愈+显效病例所占比重。
1.3.2 血清指标 采集患儿桡动脉血3 mL,罗氏Cobas E601电化学发光免疫分析仪检测血清PCT(正常参考值0~5 ng/mL)水平,采用RS Quick Read CRP检测血清hs-CRP(正常参考值0~10 mg/L)水平。
1.4 观察指标 (1)比较细菌性感染患儿与对照组血清PCT、hs-CRP、WBC水平;(2)比较不同病情严重程度的细菌性感染患儿血清PCT、hs-CRP、WBC水平;(3)比较治疗72 h时患儿血清PCT、hs-CRP、WBC水平;(4)绘制受试者工作特征(ROC)曲线分析血清PCT、hs-CRP、WBC水平对重症细菌性感染的预测价值。
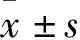
2 结果
2.1 感染组与对照组新生儿血清PCT、hs-CRP、WBC比较 入院时,细菌性感染患儿血清PCT、hs-CRP、WBC均显著高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 感染组与对照组新生儿血清PCT、hs-CRP、WBC比较
2.2 不同感染程度的细菌性感染患儿血清PCT、hs-CRP、WBC比较 入院时,重症感染组血清PCT、hs-CRP、WBC高于非重症感染组,差异有统计学意义(P<0.05)。见表2。

表2 不同感染程度的细菌性感染患儿血清PCT、hs-CRP、WBC比较
2.3 治疗后重症感染组与非重症感染组患儿血清PCT、hs-CRP、WBC比较 治疗72 h后感染组患儿血清PCT、hs-CRP、WBC均显著下降(P<0.05),但重症感染组高于非重症感染组,差异有统计学意义(P<0.05)。见表3。

表3 治疗后重症感染组与非重症感染组患儿血清PCT、hs-CRP、WBC比较
2.4 血清PCT、hs-CRP、WBC对重症细菌性感染的预测价值 PCT、hs-CRP、WBC均可对重症细菌性感染发挥一定预测诊断价值,以PCT的AUC值最高,其预测重症细菌性感染的敏感度、特异度分别为86.7%、100.00%;WBC的AUC值最低,敏感度、特异度分别为63.30%、83.10%,联合诊断敏感度、特异度为93.30%、98.70%。见表4。

表4 血清PCT、hs-CRP、WBC对重症细菌性感染的预测价值

图1 血清PCT、hs-CRP、WBC对细菌性感染的预测价值
3 讨论
新生儿细菌性感染是新生儿科常见疾病,据相关数据统计,全球每年因感染死亡的新生儿高达160万人次,其中细菌性感染占1/3左右[7]。而在我国,儿科门诊收治的患儿中,70%为细菌性感染所引起的疾病,为新生儿、儿童的生命健康带来极大的负面影响[8]。尤其是新生儿,因其生理特点,此类患儿发病极为隐匿,多见于肺炎、脐炎,病情进展迅猛,严重者可进展至败血症,威胁新生儿生命安全。因此,对新生儿细菌性感染患儿,如何有效诊断并给予合理治疗十分必要。而当前细菌性感染的诊断“金标准”仍是病原学细菌培养,但检查周期长达一周左右[9]。且血液培养则受采集标本时间、培养器皿、检验人员操作规范等多因素影响,存在一定假阳性或假阴性风险,在明确诊断上存在局限性[10]。因此,临床医师通常依据患儿临床表现、体征等经验性使用抗生素治疗,这也是抗菌药物滥用、产生耐药性的主要原因之一。
血清学指标检测作为重要的检测方法,是疾病临床诊治中的重要参考依据。血清PCT、hs-CRP、WBC便是临床常见的血清学指标,在新生儿细菌性感染中的临床应用报道亦并不鲜见,均证实新生儿细菌性感染患儿血清PCT、hs-CRP、WBC明显上升[11-12];这在本资料中亦有体现。本资料同样显示细菌性感染新生儿血清PCT、hs-CRP、WBC显著高于非重症对照组。进一步分析血清PCT、hs-CRP、WBC的临床意义,结果显示重症感染组血清PCT、hs-CRP、WBC显著高于非重症感染组,提示血清PCT、hs-CRP、WBC水平随着疾病严重程度的增加而呈现上升趋势。同时,基于往期研究多侧重于探究其对新生儿细菌性感染的诊断价值。本资料则主要分析其在新生儿细菌性肺炎患儿治疗前后的变化情况,结果显示与治疗前比较,治疗72 h后患儿血清PCT、hs-CRP、WBC均显著下降(P<0.05),但重症感染组仍高于非重症感染组;这与王萍、叶永玲[13-14]的报道结论相符。
同时,本资料绘制ROC曲线血清PCT、hs-CRP、WBC对新生儿感染性疾病的诊断价值,结果显示PCT 预测重症细菌性感染AUC值最高(0.913),敏感度、特异度分别为86.70%、100.00%;其次为hs-CRP,敏感度、特异度分别为70.00%、93.50%;WBC的AUC值最低,对应敏感度、特异度分别为63.30%、83.10%。这与周素芽等[15]的报道结论存在一定差异,其报道PCT、hs-CRP的敏感度分别仅为72.50%、75.0%,而特异度则分别为87.5%、68.8%,略低于本资料。而WBC诊断效能相对不佳的原因,分析或因WBC易受运动、情绪等多因素影响,这也是WBC用于感染性疾病诊断时敏感度及特异性相对更差的原因,加之新生儿在出生后2天内存在WBC生理性高峰,故而WBC对新生儿细菌性感染的诊断效能相对不佳[16]。但PCT、hs-CRP及WBC联合诊断时,敏感度、特异度分别上升至93.30%、98.70%。
综上所述,新生儿细菌性感染治疗后血清PCT、hs-CRP及WBC水平较治疗前有显著性下降,且上述血清指标均可对新生儿细菌性感染发挥一定预测效能,单一指标以PCT预测效能最佳,联合诊断可进一步优化诊断效能。但本资料样本数量小、加之研究对象仅为本院细菌性感染患儿,笔者认为血清PCT、hs-CRP及WBC水平在新生儿细菌性感染中的诊治价值仍有待采集大样本量后展开多中心研究予以持续补充及完善。

