外科手术中糖尿病患者行全麻和硬膜外麻醉的研究
韩辉华
[摘要] 目的 探究外科手术中糖尿病患者行全身麻醉和硬膜外麻醉的效果。方法 择取2018年2月—2019年10月期间在该院进行外科手术治疗的糖尿病患者92例为研究对象,根据随机数字表法分为对照组和观察组,每组46例,对照组行全身麻醉,观察组行硬膜外麻醉,比较两组患者不同时间点血糖水平、血浆胰岛素水平以及麻醉前后血液流变学指标。结果 不同时间点观察组患者血糖水平、血浆胰岛素水平优于对照组,差异有统计学意义(P<0.05);麻醉后观察组患者血液流变学指标低于对照组,差异有统计学意义(P<0.05)。结论 外科手术糖尿病患者术中行硬膜外麻醉能够维持患者良好的血液流变学水平,保证血浆胰岛素和血糖水平保持在适宜手术开展的范围内,因此该种麻醉方式值得进行大力推广应用。
[关键词] 外科手术;糖尿病;全身麻醉;硬膜外麻醉
[中圖分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2020)08(a)-0001-03
[Abstract] Objective To explore the effect of general anesthesia and epidural anesthesia on diabetic patients in surgery.Methods 92 diabetic patients who underwent surgical treatment in the hospital from February 2018 to October 2019 were selected as the study objects. According to the random number table method, they were divided into control group and observation group,46 cases in each group, general anesthesia in the control group and epidural anesthesia in the observation group. Blood glucose level,plasma insulin level and hemorheology before and after anesthesia were compared between the two groups at different time points Index. Results The blood glucose level and plasma insulin level of the observation group were better than those of the control group at different time points, the difference was statistically significant(P<0.05);the hemorheology index of the observation group after anesthesia was lower than that of the control group, the difference was statistically significant(P<0.05). Conclusion Epidural anesthesia can maintain the good Hemorheology level of diabetic patients during surgery, and keep the plasma insulin and blood glucose level within the range suitable for surgery. Therefore, this kind of anesthesia is worth promoting.
[Key words] Surgery;diabetes mellitus; General anesthesia; Epidural anesthesia
糖尿病是临床常见疾病之一,以患者血糖水平异常上升为主要特点,该疾病的主要病因是患者胰岛功能受损或胰岛素分泌不足所致,会影响患者的健康,导致其生活质量下降,还会引发多种并发症[1-3]。外科手术患者合并糖尿病时,很难对其血糖水平进行有效控制,可能影响其新陈代谢,增加患者手术风险。此外糖尿病会导致其伤口愈合速度下降,感染率高,有研究结果显示,糖尿病手术患者病死率相比非糖尿病患者病死率高出4倍左右,因此加强糖尿病手术患者的管理,选择合理的麻醉方式控制其血糖水平等指标十分重要[4-5]。该次择取2018年2月—2019年10月期间在该院进行外科手术治疗的糖尿病患者92例分组比较全身麻醉和硬膜外麻醉的效果,现报道如下。
1 资料与方法
1.1 一般资料
择取该院进行外科手术治疗的糖尿病患者92例为研究对象,所有患者的临床血糖检测结果显示,空腹血糖水平在7.0 mmol/L以上,餐后2 h血糖水平在11.1 mmol/L以上,符合糖尿病诊断标准,同时排除合并精神疾病患者。根据随机数字表法分为对照组和观察组,每组46例,对照组内男25例,女21例;年龄38~71岁,平均(53.2±2.5)岁;体重47~73 kg,平均(58.6±2.5)kg。观察组内男26例,女20例;年龄39~73岁,平均(53.6±2.4)岁;体重48~75 kg,平均(59.1±2.4)kg,两组患者一般资料差异无统计学意义(P>0.05),有可比性。研究目的、流程等内容以向该院伦理委员会申报并获得了研究批准。患者及家属对研究知情,且已签署同意书。
1.2 方法
对照组行全身麻醉,气管插管诱导麻醉用药包括舒芬太尼注射液(国药准字H42022076),剂量为0.1 mg;注射用苯磺顺阿曲库铵,剂量为1.5 mg/kg,注射用丙泊酚(批准文号:H20130535),剂量为2 mg/kg;注射用咪达唑仑(规格2 mL,10 mg),剂量为0.04 mg/kg;维持麻醉为氧气和七氟烷混合体;根据患者的实际情况进行舒芬太尼和顺阿曲库铵静脉注射给药。
观察组行硬膜外麻醉,患者呈侧卧位,根据患者手术部位选择穿刺点,可选择棘突间隙,若为上腹部手术患者选择的棘突间隙为T8~T10,若为中腹部手术患者选择的棘突间隙为T9~T11,若为下腹部手术患者选择的棘突间隙为T12~L2,首先进行局麻,然后进行穿刺,保证穿刺针进入患者硬膜外腔后注入浓度为2%的利多卡因(国药准字H37022147),术前静脉注入给药哌替啶注射液(国药准字H42022074),剂量为1 mg/kg,氟哌利多注射液(国药准字H37022102),剂量为0.05 mg/kg。
1.3 观察指标
比较两组患者不同时间点血糖水平、血浆胰岛素水平以及麻醉前后血液流变学指标。
麻醉前后血液流变学指标检测需要抽取患者静脉血样5 mL,通过肝素进行抗凝处理,按照相关规定对标本进行处理,通过全自动血液流变学检测仪检测全血低切黏度、全血高切黏度、血浆黏度、红细胞聚集指数。同时在手术进行0.5 h、术后即刻以及术后3 h时分别抽取患者静脉血样5 mL,通过葡萄糖氧化酶试剂盒以及人胰岛素检测试剂盒分别检测不同时间点两组患者的血糖和血浆胰岛素水平。
1.4 统计方法
选择SPSS 17.0统计学软件分析数据,计量资料用(x±s)表示,选择t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不同时间点血糖和血浆胰岛素水平比较
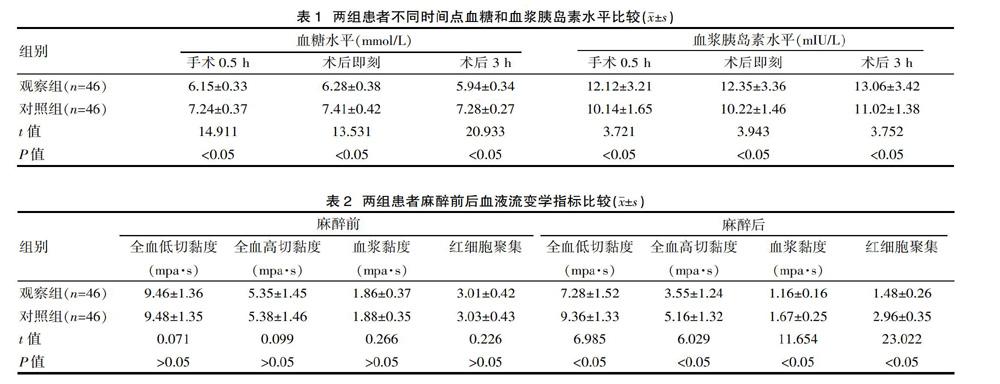
不同时间点观察组患者血糖水平低于对照组,血浆胰岛素水平高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者麻醉前后血液流变学指标比较
麻醉前两组患者的血液流变学指标差异无统计学意义(P>0.05),麻醉后观察组患者血液流变学指标低于对照组,差异有统计学意义(P<0.05)。见表2。
3 讨论
糖尿病作为血糖代谢紊乱性疾病之一在临床中具有较高的发病率,遗传因素、环境因素、生活方式和行为等均与该疾病的发生发展有着密切联系,可能诱发患者血脂代谢异常,长期不开展有效治疗可能会导致患者肾功能下降、眼部病变或神经功能异常等情况,对患者的健康及生活质量造成了负面影响[6]。血脂代谢紊乱会造成血液流变学改变,患者血液为高凝高黏状态,其身体微循环异常,进而导致微血栓,同时会导致外科手术患者切口愈合较慢,术中缺乏耐受性,具有较高的感染风险。应激反应会对胰岛素分泌造成抑制,增加胰高血糖素分泌量,若情況严重甚至会导致酮症酸中毒或非酮症高渗昏迷。手术操作时应激刺激源,手术所用的麻醉药物会加重患者不良反应,导致糖代谢异常,提升手术风险,故为手术糖尿病患者提供合理的麻醉方式具有重要作用。目前临床中常用的麻醉方式包括全身麻醉、硬膜外麻醉等,其中前者的原理是对下丘脑控制的大脑皮层边缘或投射系统进行单纯一直,无法有效阻断手术应激对神经中枢传导的刺激[7];后者则是在硬膜外腔注入麻醉药,对脊神经根所支配的区域进行阻断,使得血流可以重新分布,促进血液循环,进行周围血管扩张,促进血液阻力下降,对红细胞聚集发挥阻滞作用以降低患者血液黏稠度,同时能够对应激信号传递到中枢神经的路径进行切断,发挥交感神经兴奋性抑制作用,以控制血糖水平在合理范围内[8]。在该次研究中,不同时间点观察组患者血糖水平、血浆胰岛素水平优于对照组,差异有统计学意义(P<0.05);麻醉后观察组患者血液流变学指标低于对照组,差异有统计学意义(P<0.05)。可见相比全麻,硬膜外麻醉对糖尿病患者的胰岛素分泌和血液流变学控制效果更理想,且对患者围术期血糖水平无显著不良影响。
综上所述,外科手术糖尿病患者选择硬膜外麻醉对手术进行顺利性,患者手术安全性以及手术效果的影响显著优于全麻,因此建议在临床中针对该中麻醉方式进行推广,以整体改善糖尿病手术患者的疗效。
[参考文献]
[1] 叶孝银,郑咏坤.糖尿病手术患者麻醉方式对术后感染与血流动力学及血糖的影响评价[J].糖尿病新世界,2019,22(13):43-44.
[2] 刘怿敏,王益群,谢皇,等.全身麻醉与硬膜外麻醉对老年糖尿病患者术后认知功能障碍的影响[J].中国处方药,2019, 17(6):13-15.
[3] 孙婷婷,吴畏.不同麻醉方式对伴糖尿病手术患者术后感染与血流动力学及血糖指标的影响研究[J].中华医院感染学杂志,2019,29(9):1359-1362.
[4] 杜海波,代延廷.外科手术中糖尿病患者使用全身麻醉和硬膜外麻醉的安全性研究[J].华夏医学,2019,32(1):66-68.
[5] 刘刚,田新村,陈家伟.糖尿病手术患者麻醉方式对术后感染与血流动力学及血糖的影响[J].糖尿病新世界,2019,22(2):11-12,27.
[6] 梁达利,李聪.硬膜外麻醉联合静脉全身麻醉对老年开胸手术患者术后认知功能障碍的影响[J].医疗装备,2018,31(24):154-155.
[7] 王永梅,李林云,齐忠志.糖尿病患者行全身麻醉与硬膜外麻醉对围手术期手术的影响[J].糖尿病新世界,2018,21(11):42-43.
[8] 王鹭蓉,冯宇峰.硬膜外麻醉对不同年龄糖尿病患者血液流变学、血浆胰岛素及血糖水平的影响[J].中国老年学杂志,2017,37(1):150-152.
(收稿日期:2020-05-07)

