腹腔镜阑尾切除术在小儿急性阑尾炎中的治疗效果及对患儿免疫功能和炎症指标变化的影响
曾洪飚 陈有奇 位永娟 吴贤龙
急性阑尾炎是一种常见的急腹重症,具有起病急、病情变化快和病情危重的特点,早期多表现为转移性伴阵发性加剧右下腹痛以及恶心和呕吐等症状,若治疗不及时还会出现寒战、高热以及低血压休克等,而小儿由于身体发育尚未成熟,身体免疫力较低,受感染几率极大[1]。为此,加强早期干预治疗尤为重要。手术是现阶段临床治疗急性阑尾炎的主要手段,对于早期改善患者病症以及提高生存率有重要意义[2]。但传统开腹手术由于创伤性较大,术后并发症较高,导致其应用效果存在局限性。而近期有报道发现[3],腹腔镜手术能够极大的弥补传统手术的弊端,其安全性较高且患者术后恢复较快,更符合临床和患者需求。为此,本次研究特选取100例小儿急性阑尾炎患儿,分析腹腔镜阑尾切除术的应用价值,现报告如下。
1 资料与方法
1.1 一般资料 选择2016年1月~2019年12月就诊于本院的100例急性阑尾炎患儿作为研究对象,按照分层随机法分为观察组和对照组,每组50例。观察组中男28例,女22例;年龄4~14岁,平均年龄(9.34±1.74)岁;病程1~3 d,平均病程(1.15±0.73)d。对照组中男30例,女20例;年龄5~15岁,平均年龄(9.48±1.81)岁;病程1~4 d,平均病程(1.18±0.94)d。两组患儿一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准[4]:经临床确诊为急性阑尾炎;符合手术指征;对本次研究知情且签署同意书;无精神及意识障碍;无免疫功能障碍。排除标准:合并严重感染性疾病或血液系统疾病;合并急性胆囊炎或其他急腹症;存在手术禁忌证;短期使用过免疫制剂者;中转术式或退出者;拒绝参与研究者。
1.3 方法 术前两组均实施常规体格检查并给予基础营养支持。对照组实施传统开腹手术,即取患儿仰卧位,行气管插管全身麻醉后常规消毒铺巾,于患儿右下腹做一长约4 cm麦氏切口,逐层切开皮下组织,入腹术野清晰后,寻找阑尾位置并分离大网膜和肠管粘连,将腹腔积液吸出,并常规结扎离断系膜和切除阑尾,阑尾残端采用荷包法包埋,完成后使用生理盐水对腹腔进行冲洗,术后视患儿情况留置引流管,以抗生素抗感染处理。观察组采用腹腔镜阑尾切除术治疗,方法为:取仰卧位,气管插管全身麻醉后消毒铺巾,于患儿脐部做一操作孔并建立CO2气腹,完成后置入腹腔镜,经由腹腔镜辅助探查腹腔周围情况,并确定阑尾位置和病变程度,于左下腹、下腹置另两个戳卡,检查腹腔是否存在积液和脓肿等,若存在则需要先将积液和脓肿处理,然后顺结肠带寻找阑尾,钳夹住阑尾尾端,将周围粘连组织进行分离,电凝或超声刀处理阑尾系膜,并结扎阑尾根部,将阑尾切除,由操作孔取出阑尾,术后以生理盐水对腹腔进行清洗,术后间断缝合切口。术后抗生素抗感染处理。
1.4 观察指标 ①比较两组手术指标,包括手术时间、术中出血量、住院时间和术后排气时间。②比较两组手术前后免疫功能和炎症指标变化情况。于患儿术前和术后取其空腹静脉血2 ml,以离心机常规离心处理(转数1500 r/min,时间15 min)取上清液,以酶联免疫吸附实验对炎症指标进行测定[5],包括CRP、IL-6和TNF-α。同时采用流式细胞仪对免疫因子水平进行测定,包括CD3+、CD4+和CD4+/CD8+。③比较两组术后并发症(切口感染、出血、肠梗阻、肠粘连)发生情况。
1.5 统计学方法 采用SPSS22.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组手术指标比较 观察组手术时间、住院时间和术后排气时间短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组手术前后炎症指标水平比较 术前,两组CRP、IL-6和TNF-α水平比较差异无统计学意义(P>0.05);术后,两组CRP、IL-6和TNF-α水平均较本组术前有所降低,且观察组低于对照组,差异具有统计学意义(P<0.05)。见表2。
表1 两组手术指标比较()
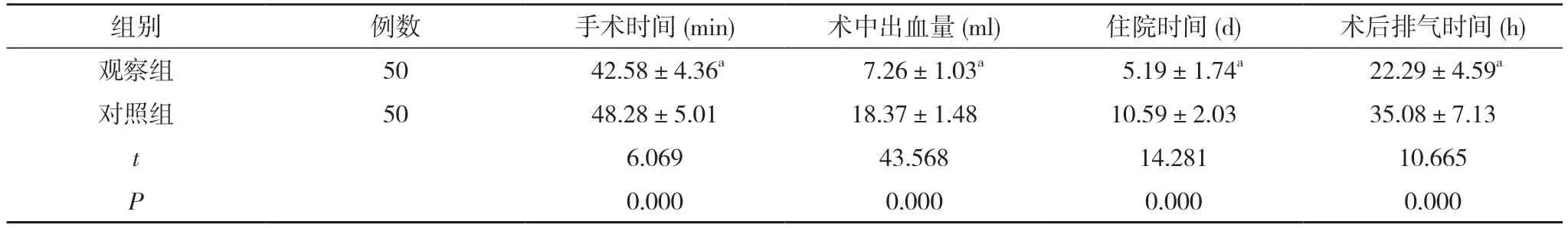
表1 两组手术指标比较()
注:与对照组比较,aP<0.05
表2 两组手术前后炎症指标水平比较()
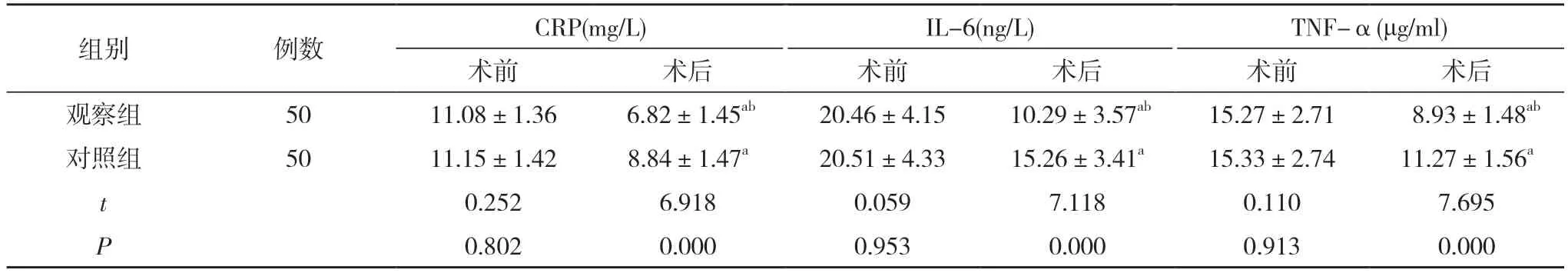
表2 两组手术前后炎症指标水平比较()
注:与本组术前比较,aP<0.05;与对照组术后比较,bP<0.05
2.3 两组手术前后免疫功能指标水平比较 术前,两组CD3+、CD4+和CD4+/CD8+比较差异无统计学意义(P>0.05);术后,两组CD3+、CD4+和CD4+/CD8+均较本组术前提高,且观察组高于对照组,差异具有统计学意义(P<0.05)。见表3。
表3 两组手术前后免疫功能指标水平比较()
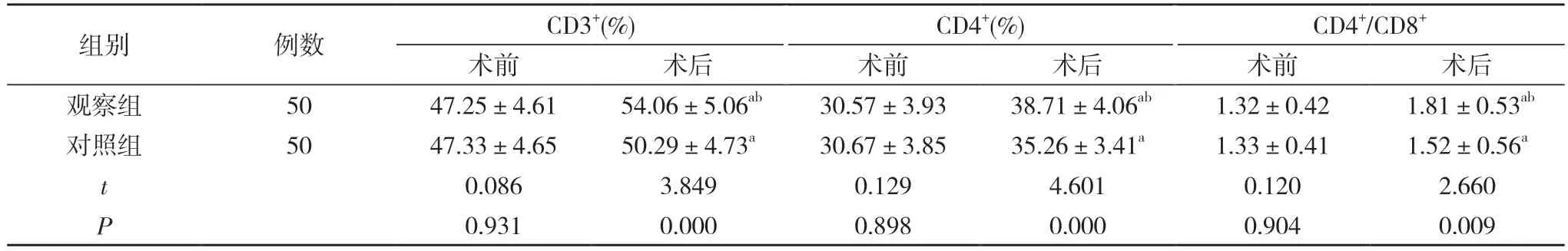
表3 两组手术前后免疫功能指标水平比较()
注:与本组术前比较,aP<0.05;与对照组术后比较,bP<0.05
2.4 两组术后并发症发生情况比较 观察组术后并发症发生率为6.00%,低于对照组的20.00%,差异具有统计学意义(P<0.05)。见表4。
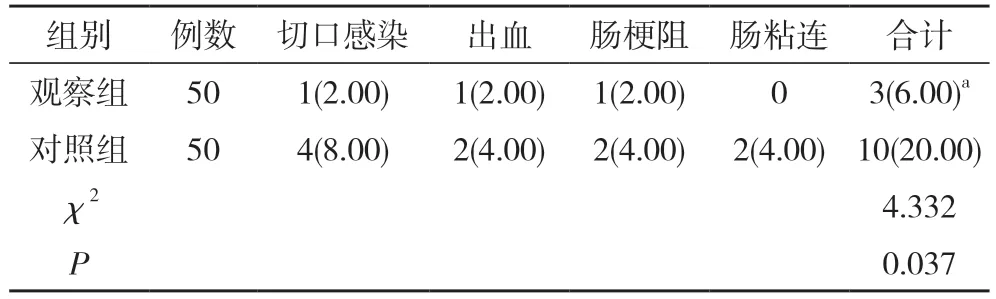
表4 两组术后并发症发生情况比较[n(%)]
3 讨论
手术是临床治疗急性阑尾炎的主要方式,对于改善患者症状和促进患者康复有重要意义。但近几年,随着健康意识的转变,传统开腹手术由于其创伤较大,预后改善效果不佳,其应用价值受到社会质疑。后随着微创手术的发展,腹腔镜手术逐渐替代开腹手术成为一种理想术式[6]。
本次研究结果显示:观察组手术时间、住院时间和术后排气时间短于对照组,术中出血量少于对照组,差异具有统计学意义(P<0.05)。术后,两组CRP、IL-6和TNF-α水平均较本组术前有所降低,且观察组低于对照组,两组CD3+、CD4+和CD4+/CD8+均较本组术前提高,且观察组高于对照组,差异具有统计学意义(P<0.05)。观察组术后并发症发生率低于对照组,差异具有统计学意义(P<0.05)。说明在小儿急性阑尾炎治疗中应用腹腔镜阑尾切除术相较于传统开腹手术其手术时间更短,出血量较少,还能提高患儿免疫功能,改善炎症反应和降低并发症发生率。对其原因进行分析发现,传统开腹手术时间长以及出血量多最大的原因在于其手术切口长短,切口较长会增加损伤周围组织血管的几率,还会增加切口和外界的接触面积以及术后的缝合时间,进而切口长度增加了并发症的发生率[7]。而腹腔镜阑尾切除术以三孔法和四孔法进行,其切口较小且在腹腔内操作可以减少和外界的接触,进而避免感染的发生,切口的缝合时间也会更短。此外,腹腔镜辅助可以为操作医师提供更加清晰的术野,进而提高手术的精准度,可以避免因为开腹血渍混淆术野而影响正常手术操作[8]。既往王廷[9]学者在研究中发现,将腹腔镜阑尾切除术用于急性化脓性阑尾炎患儿治疗中可以有效的缓解患儿机体疼痛,降低并发症发生并提高患儿生活质量。而李俊[10]曾在研究中发现,腹腔镜小切口阑尾切除术治疗急性阑尾炎创伤小,能有效减少对氧化应激及免疫功能的影响。由上述结果可知,腹腔镜作为一种新型的手术方式,其优势明显,包括创伤小、术野清晰、疼痛轻和患者术后恢复快等,更符合现阶段临床和患者的需求。本次研究结果对上述学者结果进一步进行证实,但由于样本量的关系,腹腔镜手术具体应用价值仍需在今后临床实践中进行进一步证实,在操作手术前应加强术中检测和预防措施,以此保证手术的治疗安全性。
综上所述,将腹腔镜阑尾切除术用于小儿急性阑尾炎中效果良好,安全性高,值得推广。

