中西医结合治疗肝肾亏虚型卒中后抑郁临床观察
陈秋涵,方之勇
(1.湖北中医药大学 中医临床学院,湖北 武汉 430000;2.襄阳市中医医院 脑病科,湖北 襄阳 441000)
卒中具有极高的致死率、致残率,严重影响患者的生活质量和家庭和谐。情感障碍是中老年卒中后的常见并发症,肝肾亏虚型卒中后抑郁是指出现心情抑郁、情绪不宁等情感障碍,同时可见活动功能衰退、思维功能衰退迟缓,兼有失眠、体重减轻、食欲减退、腰膝酸软、小便清长等中医症状的综合征[1]。西医临床主要应用三环类抗抑郁剂(TCAs)、5-HT再摄取抑制剂(SSRls)、选择性去甲肾上腺素再摄取抑制剂(NRI)等进行抗抑郁治疗[2-3],具有起效快、便于服用等优势,但同时伴随着停药后症状反复、病情加重的不良反应。近年来,临床使用中西医结合治疗肝肾亏虚型卒中后抑郁体现出副作用小、患者接受程度较高等优势,在临床上得以推广。本研究采用中西医结合治疗肝肾亏虚型卒中后抑郁获得满意效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年8月-2019年11月襄阳市中医院脑病科门诊及住院部收治的72例肝肾亏损型卒中后抑郁患者为观察对象,随机分为治疗组和对照组各36例。治疗组中男15例,女21例;年龄45~75岁,平均(58.67±10.22)岁;病程 15~90d,平均(49.22±20.12)d。对照组中男16例,女20例;年龄 44~87岁,平均(60.22±9.45)岁;病程 16~87d,平均(52.23±19.87)d。两组患者的年龄、性别、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
西医诊断标准参照《2016年中国脑血管病诊治指南与共识》[4]中的《卒中后抑郁临床实践的中国专家共识》[5],符合以下核心症状:大部分时间内总是感到不开心、闷闷不乐,甚至痛苦;兴趣及愉快感减退或丧失;易疲劳或精力减退,每天大部分时间都感到生活枯燥无意义,感到度日如年,经常想到活在世上没有什么意义,甚至生不如死,严重者有自杀的倾向。非核心症状:生理症状,如体重减轻、入睡困难、眠浅多梦、易惊醒和早醒、不明原因疼痛、食欲减退或亢进、性欲减退等,可伴有紧张不安、焦虑和运动性激越等;其他症状,如犹豫不决、自我评价降低、自责、自罪、无价值感、自杀和自伤、注意力下降。
中医诊断标准参照《中医内科学》[6],主症:半身不遂,舌强不语,或可见患侧常畸形而筋脉拘挛,偏瘫侧可见肌肉萎缩;情绪不宁,时有眩晕健忘,失眠多梦伴有胸胁胀满疼痛,腰膝酸软,耳鸣,善太息,猜疑易惊,心烦易怒,男子可见遗精,女性可见月经不调。舌脉:舌淡红,脉沉细。中医诊断需症状与舌脉相结合。
1.3 排除标准
辅助检查和临床症状不符合西医诊断,或中医证型不匹配;因其他原因所致抑郁(如吸毒成瘾、压力、经历、产后抑郁等),或因受器质性病变影响所致抑郁;抑郁合并精神分裂症、焦虑症或其他精神障碍;合并其他严重心脑血管疾病,或肝肾功能损害,ALT、AST≥正常值上限的1.5倍,或Cr>正常值上限;合并造血系统等严重原发性疾病;合并高血压及糖尿病且控制不稳定的患者;对本研究中药及西药均过敏者;严重肠胃疾病不适宜服用中药者;妊娠期或哺乳期妇女;患者依从性低于80%[7]。
1.4 治疗方法
对照组患者采用脑卒中常规西医治疗[8],口服艾司西酞普兰片(四川科伦药业股份有限公司生产,国药准字:H20080788,规格:10 mg/14片),可与食物同服,每日1次,每次1片,服用剂量可根据患者病情酌量调整。若患者合并其他基础疾病,可根据病情选择无干扰的治疗药物。
治疗组患者在对照组治疗的基础上应用地黄饮加减,组成:熟地30 g、柴胡15 g 、肉苁蓉10 g、巴戟天10 g 、远志15 g、山茱萸9 g 、石斛9 g、香附9 g、陈皮6 g 、芍药10 g、川芎6 g 、枳壳5 g 、五味子6 g 、茯苓10 g、麦冬9 g 、菖蒲9 g、甘草6 g,采用免煎颗粒(北京同仁堂药业有限公司生产),每日1剂,每日2次,于饭后半小时冲服。同时联合针刺百会、印堂、神庭、神门、安眠、三阴交、风池、合谷穴,1周4次。
两组患者均以4周为1个疗程,每个疗程需回访1次,连续治疗2个疗程。
1.5 观察指标与疗效判定标准
所有患者于治疗前及治疗4周、8周后分别进行汉密尔顿抑郁量表(HAMD-24项版本)评分,总分<8分为正常,8~20分为轻度抑郁,20~35分为中度抑郁,≥35分为严重抑郁。采用《中国精神疾病分类方案与诊断标准》第2版(CCMD-2)[7]评价临床疗效:HAMD评分减少≥75%为治愈;HAMD评分减少50%~75%为显效;HAMD评分减少25%~50%为有效。HAMD评分减少<25%为无效。总有效=治愈+显效+有效[9]。
1.6 统计学方法
采用SPSS25.0软件对数据进行统计学处理,两组患者病程、年龄的组间相互比较应用t检验,性别比较应用卡方检验,实验室指标使用t检验,检验水准α=0.05。P<0.05为差异具有统计学意义。
2 结果
两组患者治疗前HAMD评分比较差异无统计学意义(P>0.05)。治疗组患者治疗后4周和8周的HAMD评分均显著低于对照组,差异具有统计学意义(P<0.05)。见表 1。

表1 两组患者治疗前后HAMD评分比较 分)
两组患者治疗4周后总有效率比较差异无统计学意义(P>0.05),治疗8周后,治疗组患者总有效率显著高于对照组,差异具有统计学意义(P<0.05)。见表2。
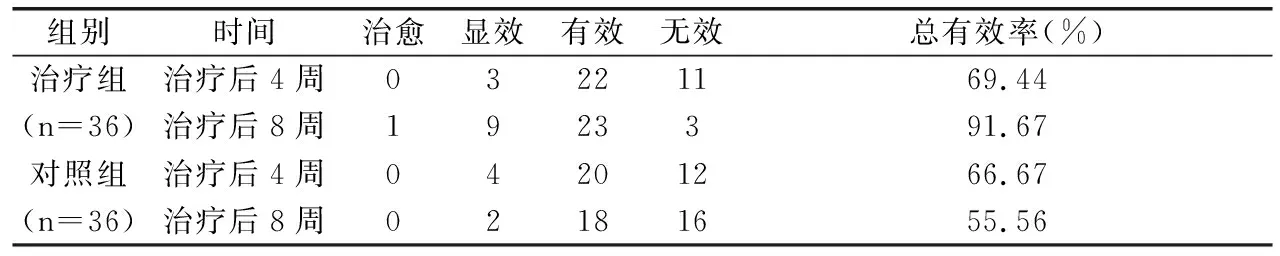
表2 两组患者临床疗效比较 (n)
3 讨论
中医将卒中后抑郁归属于“中风”“郁证”范畴。李东垣曾言:“凡人年逾四旬,气衰之际,或因忧喜愤怒伤其气者,多有此疾病。”金元朱丹溪在《丹溪心法·六郁》中提出:“气血冲和,万病不生,一有怫郁,诸病生焉。故人身诸病,多生于郁”,进而独创六郁学说[10],认为“七情内起之郁,始而伤气,继必及血,终乃成劳”。《素问·本病论》云:“久而化郁,即大风催拉,折损鸣乱。民病卒中偏痹,手足不仁。”笔者通过追溯历史沿革,总结出卒中后抑郁多发生于中老年,卒中后由于气血失和、气机不畅而致瘀,久病则阴血不足,经脉失养,阴不涵阳继引郁证,同时因病致郁,反之因郁致病。临床常见肝肾亏虚型卒中后抑郁患者,可用地黄饮加减治疗。地黄饮属于补益剂,全方重用熟地、肉苁蓉、山茱萸、巴戟天,共奏温阳助气之功效;石斛、芍药、川芎、五味子、麦冬滋阴敛阴,具有补肾阳、滋肾阴之功效;柴胡、香附、远志、枳壳、陈皮可疏肝解郁、交通心肾;石菖蒲豁痰开窍[11]。现代研究[12-13]表明,地黄饮可降低肌张力,改善痉挛程度、平衡功能和肢体运动功能,同时有利于修复受损的神经功能,提高患者日常生活能力及生命质量,且安全性高。
近年来不断有研究者提出卒中后抑郁的发生受到卒中位置、神经功能缺损、炎症反应、年龄及性别的影响,且与社会因素关系密切[14],这也提示在临床实践中需要重视患者的心理疏导。有研究表明采用主动心理干预对于解除抑郁对神经功能的影响、促进神经功能的恢复并最终改善患者的生存质量有正面作用[15]。同时,应用中医特色疗法,如头针、电针、艾灸、耳针、眼针、腹针疗法可提高患者的日常生活能力[16-17],为该病的治疗提供了新思路。
本研究结果表明,经过治疗,两组患者HAMD评分均降低,治疗组患者HAMD评分明显低于对照组,总有效率明显高于对照组,差异均具有统计学意义(P<0.05)。中西医结合治疗肝肾亏虚型卒中后抑郁可明显改善患者神经功能和抑郁症状,值得临床推广应用。

