超声引导置管联合脉冲式注射连续股神经阻滞在全膝关节置换术后镇痛的效果分析
李琳,臧婉君,余松峰
(玉林市红十字会医院麻醉科,广西 玉林)
0 引言
随着全球人口老龄化,肥胖人群扩增,关节损伤增多,人们生活质量要求提高,国内接受全膝置换术(total knee arthroplasty,TKA)的人群也正急剧增加。而TKA的主要病因是膝关节炎,其中骨性关节炎和类风湿关节炎最为常见。膝关节骨性关节炎终末期的主要治疗方式是全膝置换术,可有效改善患者的运动功能,缓解慢性疼痛,提高患者生活质量[1]。TKA术后功能锻炼极其重要,占总工作量的50%,手术本身仅占50%,只有完善的术后镇痛才能确保良好的功能锻炼,因此术后采取及时有效的镇痛措施,减轻患者术后疼痛,对整个治疗过程而言具有重要意义[2]。
目前,临床常用连续股神经阻滞、硬膜外镇痛、静脉自控镇痛、鸡尾酒疗法等方法减轻TKA术后疼痛。静脉自控镇痛作为传统镇痛方式,具有效果显著、操作简便等优点[3],但易出现恶心呕吐、头晕等不良反应。经超声引导连续股神经阻滞是目前临床上应用较多且研究较深的镇痛方式[4]。程控脉冲式注射 (programmed intermittent bolus,PIB) 是一种新的给药方法,常用于硬膜外分娩镇痛。有研究提示,与恒速式注射 (constant speed injection, CPI)相比,PIB 用于硬膜外镇痛效果更完善,患者满意度更高,局麻药用量更少[5]。因此,我们在研究中采用脉冲式注射连续股神经阻滞,旨在比较PIB模式连续股神经阻滞(PCNA) 与静脉持续镇痛(PCIA) 在 TKA 术后镇痛的效果及不良反应,为 TKA 术后提供更舒适的镇痛策略,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年11月至2019年11月在我院行单侧TKA治疗的患者80例为研究对象,均有手术指证,经我院伦理委员会批准,并与患者或家属签署手术知情同意书且要求行术后镇痛。纳入标准:①严重的类风湿关节炎、重度膝关节骨性关节炎、非感染性或创伤性关节炎患者;②年龄50~80岁;③术前经评估ASA分级I~Ⅱ级;④体重指数(BMI)20~35Kg/m2;⑤术前检查凝血功能,肝肾功能正常者。排除标准:①对麻醉药物过敏者;②合并精神类疾病、意识障碍或不能完成VAS镇痛评分者;③依从性差,不能配合完成本研究者;④膝关节既往手术史者。手术患者编好序号,通过随机数字表令末位数为单数序号的对象分配至PCNA组,双数进入PCIA组,各40例。PCNA组男23例,女17例,年龄51~77岁,平均 (65.2±7.1)岁;PCIA组男 25例,女 15例,年龄 52~79岁,平均(64.7±7.8)岁。两组一般情况比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者一般情况比较
1.2 麻醉与手术方法
术前禁食8h、禁饮4h,入室后对患者的ECG、NBP、HR、SpO2等指标进行监测,面罩给氧4L/min,开放静脉通路,麻醉前给予咪达唑仑1mg,芬太尼0.05mg。两组均采用腰硬联合麻醉(L3/4),1%罗哌卡因(耐乐品)1.5mL用脑脊液稀释至3mL,蛛网膜下隙阻滞使用2.0~2.5mL,麻醉平面控制在T10~S5,两组术后均拔除硬膜外导管。手术采用膝关节前正中纵行切口,按内侧髌骨旁支持带切口入路,均由同一组麻醉医生、主刀医生、助手配合完成手术。术中安放假体前行“鸡尾酒”局部浸润麻醉,在关节囊后方,包括股中间肌,股外侧肌和外侧副韧带处及皮下组织注射局麻药,药物配方为:0.2%罗哌卡因50mL+吗啡5mg+地塞米松10mg+肾上腺素0.1mg。
1.3 镇痛方法
①PCIA组:采用静脉自控镇痛,术后静脉给以舒芬太尼5μg作为负荷量,之后连接静脉自控镇痛泵,将舒芬太尼100μg+地佐辛10mg+托烷司琼5mg加入100mL生理盐水中,设置流速2mL/h,自控剂量2mL/次,间隔时间30min,48h后撤除镇痛泵。②PCNA组:术后由同一组麻醉医生经超声引导完成神经定位和导管放置。监护下常规消毒铺巾,使用高频线阵探头(HFL50/13~6MHz,索诺声公司,美国)引导行股神经置管,探头长轴与身体纵轴垂直,在腹股沟韧带下方由外向内依次可看到股神经、股动脉、股静脉,向外移动探头,使能够清晰查探到缝匠肌与髂腰肌间的髂筋膜。采用16G穿刺针由缝匠肌向髂筋膜间隙平面内进针,回抽无血后向内注入0.2%罗哌卡因10mL,注射期间穿刺针继续向内自髂筋膜深处行至股神经,以“水分离技术”[6]再注入10mL生理盐水以扩大髂筋膜下股神经间隙,然后将加强型硬膜外导管置入髂筋膜间隙靠近股神经,注入3~5mL生理盐水观察扩散效果。确定导管位置,回抽无血,留置导管长度10cm固定,然后接上脉冲式镇痛泵。配方为0.2%罗哌卡因300mL,首次剂量注入后60min开始脉冲剂量为6mL/60min,无背景剂量,PCA量6mL,锁定时间30min,48h后拔除导管停用镇痛泵。两组均根据患者不同情况酌情使用额外镇痛药物:帕瑞昔布钠(特耐)40mg静注进行补救镇痛。
1.4 观察指标
①分别记录两组患者术后 4h、8h、12h、24h、36h、48h 静息与活动状态下的VAS评分[7],0分为无痛,1~3分为轻度疼痛,4~7分为中度疼痛,8~10分为重度疼痛。②疼痛时PCA泵的按压次数及静脉追加帕瑞昔布钠的次数。③两组患者术后恶心呕吐、头晕、低血压、呼吸抑制、下肢麻木等不良反应情况。④观察患肢术后24h、48h不产生重度疼痛时(VAS<5分)主动功能锻炼(ac-tiveexercise,AE)及被动运动(continuouspassivemo-tion,CPM)状态下患膝关节运动所达到角度。⑤术后股四头肌肌力分级:记录各时间点患肢股四头肌肌力,(肌力分级标准:0~5级,0级为完全瘫痪,1级为可收缩,2级为不抗重力,3级为抗重力不抗阻力,4级为可抗弱阻力,5级为正常)。
1.5 统计学方法
采用SPSS 20.0统计学软件进行数据分析,计量资料以均数±标准差(D)表示,组间比较采用t检验;计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术后4h两组疼痛VAS评分差异无统计学意义,(P>0.05);PCNA 组在术后8h、12h、24h、36h、48h不同状态时的疼痛VAS评分均显著低于PCIA组(P<0.05见表2)。
2.2 PCNA组PCA泵按压次数以及静脉追加镇痛药次数明显少于PCIA组,差异有统计学意义(P<0.05,见表3)。
2.3 不良反应比较
PCNA组出现恶心呕吐1例,PCIA组出现恶心呕吐8例,头晕5例。总不良反应发生率PCNA组(2.5%)明显低于PCIA组(32.5%),差异有统计学意义(P<0.05,见表4)。
2.4 PCNA组患者术后24h、48hAE与CPM时角度均大于PCIA组,差异均有统计学意义(均P<0.05,见表5)。
2.5 两组患者术后各时点4h、8h、12h、24h、36h、48h股四头肌肌力比较差异均无统计学意义(均P>0.05,见表6)。
表2 两组术后不同状态时的疼痛 VAS 评分比较 (n=40,D)
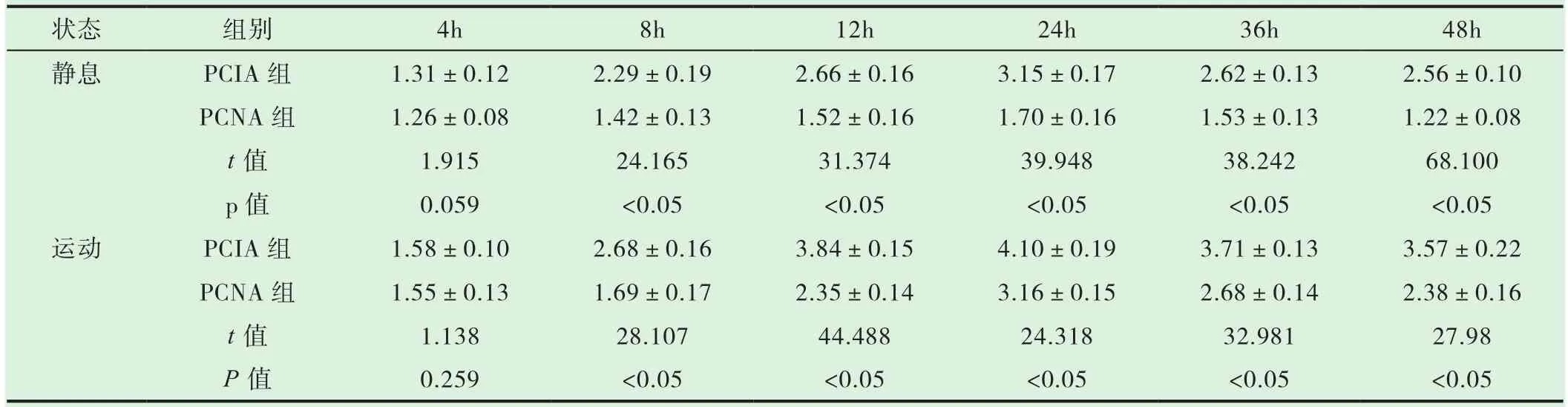
表2 两组术后不同状态时的疼痛 VAS 评分比较 (n=40,D)
状态 组别 4h 8h 12h 24h 36h 48h静息 PCIA组 1.31±0.12 2.29±0.19 2.66±0.16 3.15±0.17 2.62±0.13 2.56±0.10 PCNA 组 1.26±0.08 1.42±0.13 1.52±0.16 1.70±0.16 1.53±0.13 1.22±0.08 t值 1.915 24.165 31.374 39.948 38.242 68.100 p值 0.059 <0.05 <0.05 <0.05 <0.05 <0.05运动 PCIA组 1.58±0.10 2.68±0.16 3.84±0.15 4.10±0.19 3.71±0.13 3.57±0.22 PCNA 组 1.55±0.13 1.69±0.17 2.35±0.14 3.16±0.15 2.68±0.14 2.38±0.16 t值 1.138 28.107 44.488 24.318 32.981 27.98 P 值 0.259 <0.05 <0.05 <0.05 <0.05 <0.05
表3 两组术后24h、48h的PCA泵按压次数以及镇痛药追加次数比较 (n=40,D)

表3 两组术后24h、48h的PCA泵按压次数以及镇痛药追加次数比较 (n=40,D)
6.87 ±0.39 4.62 ±0.41 24.85<0.05注射特耐的人次数PCA按压次数 PCIA组PCNA组t值P值5.95 ±0.24 3.82 ±0.17 45.997<0.05 PCIA组PCNA组t值P值2.08±0.17 0.99 ±0.12 32.889<0.05 2.36±0.16 1.22±0.16 32.392<0.05指标 组别 术后24h 术后48h

表4 两组患者不良反应的比较[例(%)
表5 两组患者主动功能锻炼(AE)与被动运动(CPM)时膝关节角度(°)比较 (n=40,D)
指标 组别 术后24h 术后48h AE PCIA组PCNA组t值P值30.48 ±1.8 44.08 ±1.7-35.059<0.05 48.45 ±1.8 55.80 ±1.6-19.298<0.05 55.75 ±1.5 79.63 ±1.8-64.631<0.05 CPM PCIA组PCNA组t值P值49.40 ±2.0 68.23 ±1.4-48.966<0.05
表6 两组患者术后各时点股四头肌肌力比较(n=40,D)

表6 两组患者术后各时点股四头肌肌力比较(n=40,D)
组别 4h 8h 12h 24h 36h 48h PCIA 组 1.22 ±0.20 2.24 ±0.20 3.17±0.26 3.80 ±0.22 4.44 ±0.25 4.65 ±0.19 PCNA组t值P值1.13 ±0.21 1.919 0.059 2.17 ±0.23 1.569 0.121 3.10 ±0.38 0.860 0.392 3.71 ±0.40 1.271 0.208 4.45 ±0.19-0.205 0.838 4.61 ±0.19 0.880 0.382
3 讨论
全膝关节置换术是治疗重度膝关节骨性关节炎最为有效的方法之一,术后早期功能锻炼对关节功能的恢复至关重要,而疼痛是阻碍功能锻炼的重要因素。良好的镇痛是顺利进行功能锻炼的必要前提[8],同时还可以降低深静脉血栓的发生率,改善睡眠,促进机体恢复[9]。以前常用的硬膜外镇痛和静脉镇痛,它们的缺点分别为: 硬膜外镇痛会降低膝关节的肌力,限制患者早期下床活动; 静脉镇痛容易产生恶心、呕吐、便秘、嗜睡等副作用,这些都限制了它们在TKA术后的应用。近年来,连续股神经阻滞逐渐成为TKA术后镇痛热点,而局麻药在神经周围的充分扩散是确保阻滞效果的关键。伴随着超声可视化技术在麻醉科的推广应用,股神经置管阻滞的成功率得到进一步提高,同时穿刺损伤等风险较低,效果确切,安全可靠,已成为 TKA术后的镇痛首选[10]。全膝置换术以老年患者为主,术中使用止血带,增加了围术期栓塞事件的风险,有研究表明连续股神经阻滞镇痛可有效改善TKA术后患者的凝血功能和外周血BDNF、NGF水平,并维持Th1/Th2的平衡,能降低深静脉血栓发生率及减轻术后应激反应[11]。
本研究采用程控脉冲式给药模式,体外压力评估实验表明,脉冲式给以10mL的局麻药可产生最高达25mmHg的压力,压力越大药物扩散越充分,这种给药方法使局麻药在神经鞘内分布更广泛,药物对神经根的浸润更充分,阻滞的效果更明显。间隔60分钟的脉冲式给药,局麻药的阻滞作用与首剂镇痛效应紧密衔接,避免了药物滞后出现的镇痛“窗口期”。感觉与运动神经的阻滞是局麻药从神经外部顺浓度梯度进入神经内部而产生的,内外浓度相等时阻滞达稳态,当阻滞作用消退时,神经外部局麻药浓度降低,神经内部局麻药反浓度梯度往神经外部弥散。间断脉冲式给药时,局麻药浓度在运动神经内部尚未达到阻滞阈值,神经外部的浓度即开始降低,因此几乎不太可能产生运动神经阻滞[12],更适合用于TKA术后镇痛。
本研究显示,脉冲式注射PCNA组在术后8 h、12 h、24 h、36 h、48 h 静息和运动时的疼痛 VAS评分均显著低于PCIA组,术后 4 h 前,由于“腰麻”的作用尚未消退,患者的痛觉仍未恢复,因此两组患者4h的VAS评分差异无统计学意义。膝关节的神经支配主要来自股神经、股外侧皮神经、闭孔神经和坐骨神经,超声引导置入的是加强型硬膜外导管,避免了导管打折影响阻滞效果,同时导管的多侧孔开口,注药时可形成一条平行于腹股沟的局麻药带。而导管的前端位于股神经的周围,扩散的局麻药可有效阻滞股神经及其分支; 同时脉冲式给药技术可使局麻药向头侧扩散,阻滞了股外侧皮神经和闭孔神经[13]。这也同样解释了PCNA 组 PCA 泵按压次数以及静脉追加镇痛药次数明显少于 PCIA 组(P<0.05)。静脉镇痛以阿片类药物为主,其作用于中枢神经系统,发生恶心呕吐、头晕等不良反应多; 而神经阻滞主要以局麻药作用于外周神经,不使用阿片类药物,对循环系统影响小,总体不良反应发生率明显低于静脉镇痛(P<0.05),所以TKA术后镇痛中使用股神经阻滞可能更加安全。患者拒绝功能锻炼的一个重要原因是股四头肌引起的痉挛[14]。本研究发现,术后 24 h 和48h 硬膜外镇痛效果已经消失,PCNA组活动时 VAS 评分处于轻中度,膝关节 AE 与 CPM 的角度大于PCIA组,AE 的意愿提高,患者基本可以耐受,这除了与股神经阻滞有效地镇痛外,还与其解除运动造成的肌肉痉挛,扩张血管、改善局部血液循环有一定的关系[15]。PCIA组患者活动时 VAS 评分处于中重度,主要因为静脉镇痛不能放松股四头肌,膝关节活动度差,患者锻炼意愿差。采用低浓度(0. 2% ) 罗哌卡因进行股神经阻滞只阻滞纤细的感觉纤维,并未阻滞运动神经纤维,所以不影响肌力。既可以提供满意的镇痛效果,又不影响患者的功能锻炼[16]。Capogna 等[17]研究发现,与CPI技术比较,PIB技术可明显降低运动阻滞的发生率。研究中PCNA组采用PIB技术未发现股四头肌肌力降低,与PCIA组比较差异无统计学意义(P >0.05)。
综上所述,超声引导置管联合脉冲式注射连续股神经阻滞用于 TKA 术后镇痛效果显著,不增加术后并发症,安全可靠,值得临床推广应用。

