冠状动脉周围脂肪CT衰减与斑块类型的关系
韩 祥,孙文阁
(中国医科大学附属第一医院放射科,辽宁 沈阳 110001)
冠状动脉周围脂肪组织(pericoronary adipose tissue,PCAT)是存在于冠状动脉周围的内脏脂肪,与冠状动脉之间无筋膜相隔,共享微环境[1]。生理状态下,PCAT主要由米色脂肪细胞组成,其微环境为抗炎表型,对心血管具有保护作用[2];但病理状态下PCAT微环境为促炎表型,其内有炎性细胞及炎性细胞因子浸润,可诱发并促进心血管疾病进展[1,3]。PCAT具有特殊的解剖结构及病理表型变化,已成为近年来心血管领域的研究热点[1,4]。既往研究[5]表明,PCAT密度变化可反映其病理生理改变,如炎症浸润、脂肪细胞表型变化及组织纤维化等,影像学表现为CT值变化。已有研究[6-8]证实,通过测量冠状动脉CTA(coronary CTA,CCTA)PCAT衰减值可检测冠心病患者冠状动脉炎症反应,但目前针对PCAT衰减与冠状动脉斑块类型之间关系的报道较少。本研究观察PCAT衰减与冠状动脉斑块类型之间的关系。
1 资料与方法
1.1 一般资料 选取2018年1月—2019年12月101例于中国医科大学附属第一医院经CCTA确诊的冠心病患者,男30例,女71例,年龄34~82岁,平均(57.9±8.5)岁,体质量指数(body mass index,BMI)17.30~38.10 kg/m2,平均(25.27±3.51)kg/m2;其中高血压16例,高血脂22例,糖尿病12例,吸烟史23例,饮酒史28例,肥胖(BMI≥24.00 kg/m2)28例,每例平均伴上述危险因素(3.19±1.29)种。排除标准:既往心肌梗死、接受冠状动脉支架植入术或冠状动脉搭桥术;心脏或冠状动脉解剖变异,合并恶性肿瘤或感染性病变;图像质量不佳;门诊患者或临床资料不全;PCAT过少,无法测量。
1.2 仪器与方法 扫描前训练患者屏气,对心率>65次/分者予口服25 mg美托洛尔。采用Siemens双源CT(Somatom Definition Flash)机,前瞻性心电门控,扫描范围包括气管分叉下1 cm至心底所有层面。参数:视野220 mm×220 mm,矩阵512×512,管电流500 mA,管电压120 kV,旋转时间0.28 s,层厚0.6 mm,层间隔0.3 mm。增强方案:以双筒高压注射器经静脉注射非离子型对比剂碘海醇(350 mgI/ml)0.8 ml/kg体质量,流率5 ml/s,随后以相同流率注入生理盐水20 ml。
1.3 图像分析及指标测量 扫描完成后将图像上传至Siemens后处理工作站(Syngo Multimodality Workplace),行纵向及轴向多平面重建(multiplanar reformation,MPR)。在MPR图像上半自动化勾画斑块外轮廓及内轮廓,即首先自动勾画,之后由医师手动调整加以完善,软件自动计算斑块最大横截面积(mm2)、体积(mm3)、重构指数、斑块负荷(%)、病变的狭窄程度(%)、高衰减成分(CT值>130 HU)百分比(%)及斑块平均CT值(HU)。重构指数=病变处血管横截面积/参考位置血管横截面积[9],斑块负荷=斑块体积/病变处血管容积[10]。
根据斑块钙化程度将其分为非钙化斑块(A组,高衰减成分百分比<10%)、混合斑块(B组,10%≤高衰减成分百分比<90%)及钙化斑块(C组,高衰减成分百分比≥90%)。
在MPR图像上选取显示靶斑块较大截面、脂肪组织较清晰层面(图1),避开血管结构和线束硬化伪影,手动勾画以相应血管直径为直径的PCAT的圆形ROI[6]。根据斑块长度于其旁选取相应数目ROI,测量各ROI的CT值,以所有ROI的平均值作为PCAT的平均CT值。
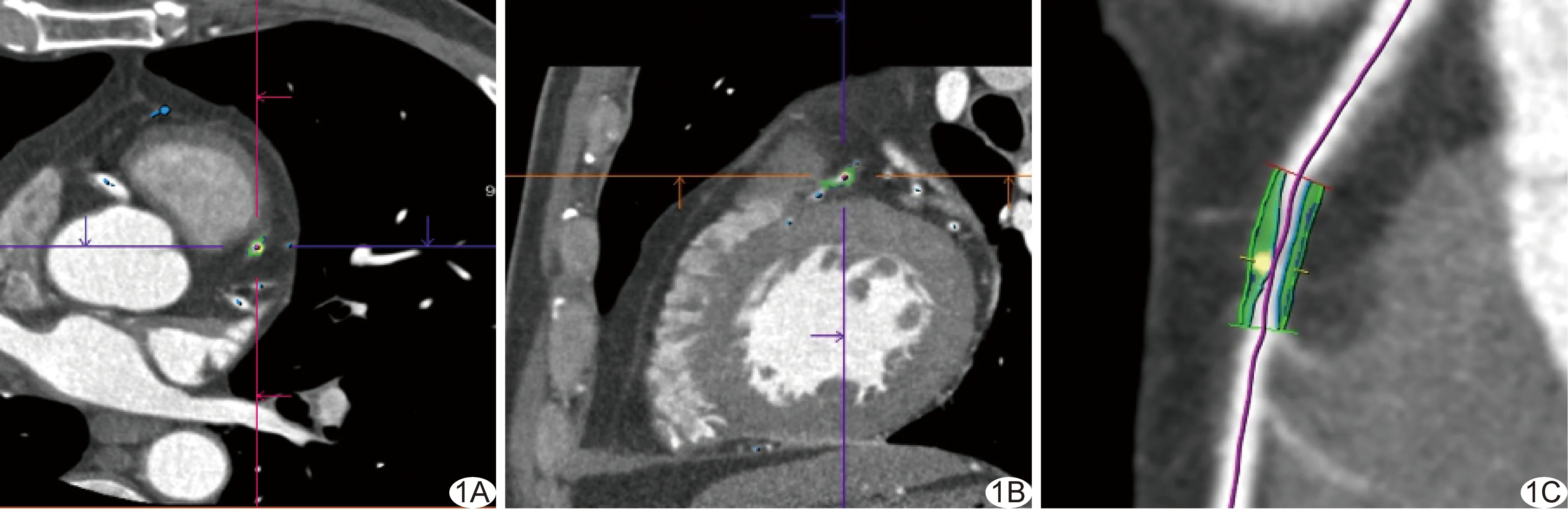
图1 患者女,53岁,左前降支混合斑块 A.横轴面原始图像;B、C.三维重建曲面图像
1.4 统计学分析 采用SPSS 21.0统计分析软件。计量资料以±s表示,2组间比较采用t检验,多组间比较采用单因素方差分析,两两比较采用Scheeffe法或Games-Howell法。以Pearson相关系数分析PCAT CT值与斑块中高衰减成分间的相关性,以多因素Logistic回归方程分析PCAT CT值升高的影响因素。P<0.05为差异有统计学意义。
2 结果
101例共检出196个斑块,包括非钙化斑块55个(A组,图2)、混合斑块70个(B组,图3)及钙化斑块71个(C组,图4)。3组斑块最大横截面积、斑块体积、重构指数、病变狭窄程度、斑块中高衰减成分百分比、斑块平均CT值差异均有统计学意义(P均<0.05)。A、B、C组斑块高衰减成分百分比、平均CT值及PCAT CT值均依序增加,两两比较差异均有统计学意义(P均<0.001)。见表1。
表1 3组相关指标比较(±s)
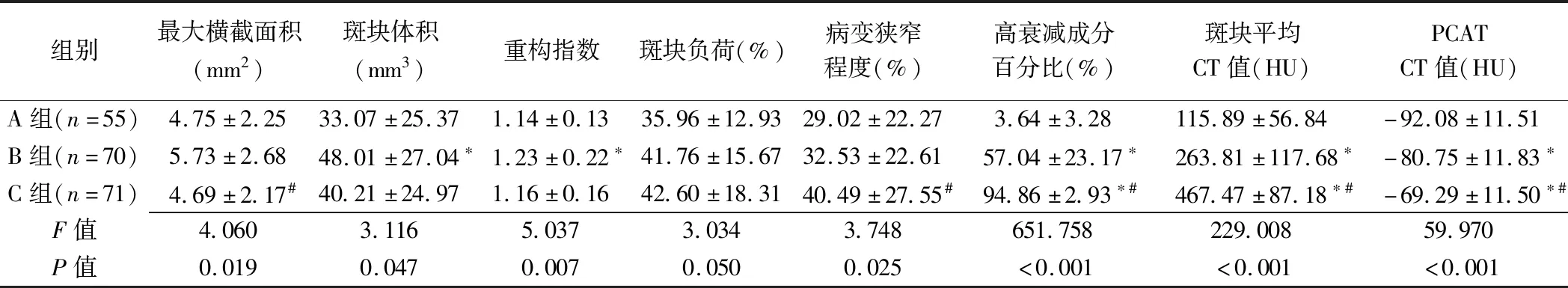
表1 3组相关指标比较(±s)
组别最大横截面积(mm2)斑块体积(mm3)重构指数斑块负荷(%)病变狭窄程度(%)高衰减成分百分比(%)斑块平均CT值(HU)PCATCT值(HU)A组(n=55)4.75±2.2533.07±25.371.14±0.1335.96±12.9329.02±22.273.64±3.28115.89±56.84-92.08±11.51B组(n=70)5.73±2.6848.01±27.04∗1.23±0.22∗41.76±15.6732.53±22.6157.04±23.17∗263.81±117.68∗-80.75±11.83∗C组(n=71)4.69±2.17#40.21±24.971.16±0.1642.60±18.3140.49±27.55#94.86±2.93∗#467.47±87.18∗#-69.29±11.50∗#F值4.0603.1165.0373.0343.748651.758229.00859.970P值0.0190.0470.0070.0500.025<0.001<0.001<0.001
注:*:与A组比较,P<0.05;#:与B组比较,P<0.05
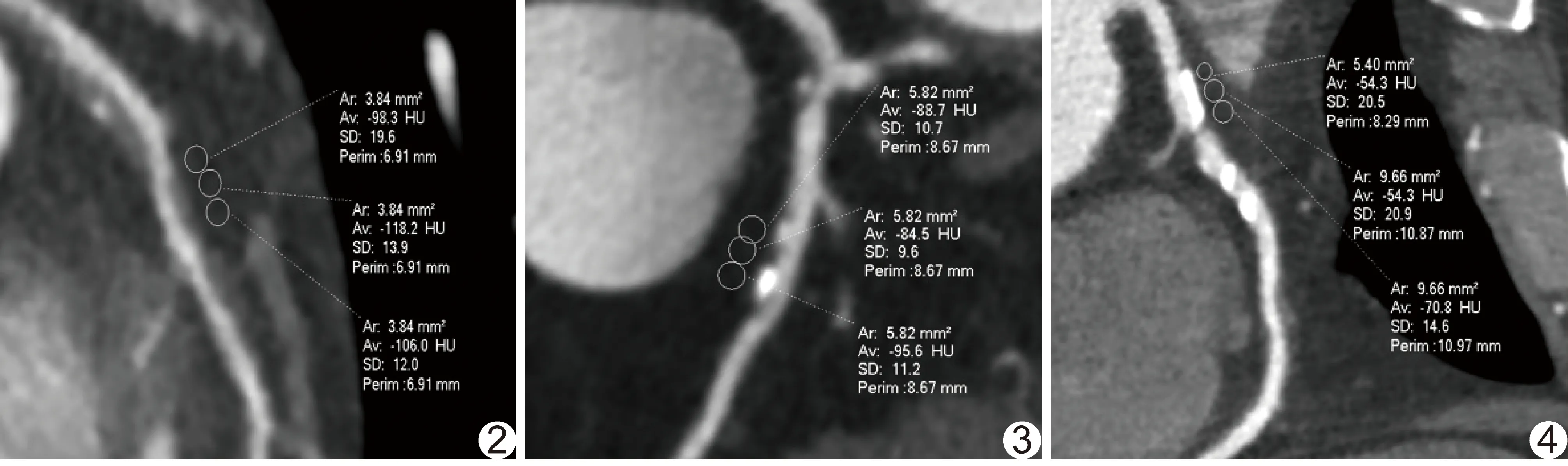
图2 患者女,53岁,冠状动脉左前降支中段非钙化斑块,PCAT CT值=-107.5 HU 图3 患者男,49岁,冠状动脉左回旋支混合斑块,PCAT CT值=-89.6 HU 图4 患者男,59岁,冠状动脉左前降支钙化斑块,PCAT CT值=-59.8 HU
全部斑块PCAT CT值为-113.80~-41.20 HU,平均(-79.78±14.73)HU,中位数-80.08 HU。Pearson相关分析结果显示PCAT CT值与斑块高衰减成分百分比呈正相关(r=0.677,P<0.001)。
以斑块PCAT CT值的中位数-80.08 HU为界,将斑块分为PCAT CT值升高组(≥-80.08 HU)及未升高组(<-80.08 HU),2组斑块高衰减成分百分比、平均CT值及病变狭窄程度差异有统计学意义(P均<0.05,表2)。多因素Logistic回归分析结果显示,斑块中高衰减成分百分比是PCAT CT值升高的独立影响因素(OR=1.041,P<0.001)。
表2 PCAT CT值升高与未升高组差异有统计学意义的参数(±s)

表2 PCAT CT值升高与未升高组差异有统计学意义的参数(±s)
组别高衰减成分百分比(%)斑块平均CT值(HU)病变狭窄程度(%)PCATCT值升高(n=98)79.88±26.22381.84±146.1737.60±26.75PCATCT值未升高(n=98)31.63±21.52210.31±146.8630.26±22.31t值11.0188.1951.804P值<0.001<0.0010.048
3 讨论
PCAT与冠状动脉紧密相邻,无筋膜相隔,其间存在交互作用:PCAT中的炎性细胞因子可通过旁分泌及血管分泌作用于血管壁[11],促进冠状动脉粥样硬化进程;同时血管壁中的炎性因子及氧化产物释放到邻近脂肪中,影响其细胞分化及组织纤维化,使其组成成分发生变化[6]。因此,PCAT密度变化可作为冠状动脉炎症变化的感受器[2]。
目前研究冠状动脉与邻近PCAT衰减之间关系主要以急性冠状动脉综合征罪犯病变与非罪犯病变作为观察对象。ANTONOPOULOS等[6]发现急性心肌梗死患者罪犯病变周围PCAT衰减值较稳定性病变周围的PCAT衰减值增加约(8.76±2.87)HU,提示通过PCAT可探查冠状动脉炎症;且可采用右冠状动脉PCAT CT值评估冠状动脉的整体炎症,较高的PCAT CT值(≥70.1 HU)与高风险心源性死亡(HR=5.62,P<0.001)及全因死亡(HR=3.69,P<0.001)具有较高相关性[7]。GOELLER等[8]发现急性冠状动脉综合征患者(19例)的罪犯病变PCAT CT值明显高于自身非罪犯病变及稳定性冠心病患者(16例)的稳定性病变。
本研究根据斑块组成成分将其分为非钙化斑块(A组)、混合斑块(B组)及钙化斑块(C组),发现随着斑块钙化成分增加,即冠状动脉粥样硬化进展,病变周围PCAT衰减逐渐增加,可能与PCAT中的低级别炎症促进脂肪组织重塑有关[12]。在冠状动脉粥样硬化早期,脂肪中的炎症使PCAT由米色脂肪表型向白色脂肪表型转化,表现为脂肪细胞体积增大、脂滴沉积和脂肪组织密度减低[13-14];此后,随着脂肪细胞持续肥大,组织中的新生血管相对不足,使组织处于缺氧状态[12],合成过量的胶原纤维并沉积于细胞基质中,导致间质纤维化[15],CT表现为CT值增加。本研究多因素Logistic回归分析表明,斑块中高衰减成分百分比是PCAT CT值升高的独立影响因素,且PCAT CT值与斑块中高衰减成分百分比呈正相关,显示PCAT CT值与斑块进展具有密切联系。以上结果提示,在冠状动脉粥样硬化进展过程中,PCAT与病变冠状动脉炎症相互作用,随着冠状动脉粥样硬化进展,PCAT组织发生细胞表型转化及间质结构重塑。
本研究的局限性:①为回顾性、单中心、小样本研究;②存在选择偏倚;③仅通过横断面观察发现斑块高衰减成分百分比与PCAT衰减存在关联,但无法确定其因果关系。
综上所述,随着冠状动脉粥样硬化进展,PCAT的细胞组成成分及间质结构发生改变,即脂肪组织重构,其PCAT CT值亦逐渐增加,故可通过CT监测上述过程。

