以脑改良氧利用率为导向液体复苏对重型颅脑损伤合并休克患者血流动力学、凝血功能及预后影响
刘丽诗,嵇丹丹,罗 亮,殷 政,徐 幸
无锡市第二人民医院1.重症医学科;2.麻醉科;3.神经外科,江苏 无锡 214000
颅脑损伤是临床上较常见的急重症之一[1]。其中,重型颅脑损伤患者多合并休克。如果此类患者得不到及时有效的治疗,其病死率可达20%,其中约一半以上的患者死于24 h内的活动性出血。因此,及时有效地控制出血,对改善机体血液循环,提升患者的存活率有重要的临床价值[2]。目前,传统的液体复苏作为治疗重型颅脑损伤合并休克患者的有效手段,已广泛应用于临床,但有学者认为,如果应用大量液体进行快速液体复苏可能会使血液稀释,从而导致凝血功能障碍,同时,也会加重脑水肿程度,最终影响其预后[3]。随着医学的不断进步,临床上逐渐认为,依照监测结果进行导向治疗重型颅脑损伤可能是改善此类患者预后的主要方法,其中,脑改良氧利用率(modified oxygen utilization coefficient,BMO2UC)作为脑氧代谢指标,不仅监测方法简便易行,同时,还可有效反映颅脑损伤患者的脑循环灌注与脑代谢状态,从而评估患者病情的危重程度[4]。本研究通过监测BMO2UC指导重型颅脑损伤合并休克患者的液体复苏,旨在为临床上优化此类患者的液体复苏方式提供依据。现报道如下。
1 资料与方法
1.1 一般资料 选取自2016年1月至2019年12月收治的60例重型颅脑损伤合并休克患者为研究对象。根据液体复苏手段的不同分为常规组与观察组,每组各30例。常规组:男性21例,女性9例;年龄28~75岁,平均年龄(62.9±6.1)岁;格拉斯哥昏迷评分(Glasgow coma scale,GCS)[5]为(3.60±1.33)分;休克指数为(1.15±0.35);高空坠落伤8例,交通事故伤13例,钝器伤9例。观察组:男性23例,女性7例;年龄25~79岁,平均年龄(66.9±6.1)岁;GCS评分为(3.58±1.28)分;休克指数为(1.12±0.30);高空坠落伤8例,交通事故伤13例,钝器伤9例。两组患者在性别、年龄等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。纳入标准:(1)术前均经病史及相关检查诊断为初诊重型颅脑损伤合并休克患者;(2)GCS为3~8分,且伤后6 h内送至医院就诊。排除标准:排除心、肝及肾等重要脏器功能障碍者。本研究经医院伦理委员会审批通过,所有患者或家属均签署知情同意书。
1.2 研究方法 常规组:常规依靠传统治疗经验行液体复苏,并维持脑灌注压>70 mmHg(1 mmHg=0.133 kPa)。观察组:通过监测动脉氧饱和度(arterial oxygen saturation,SaO2)及颈静脉球部饱和度(jugular bulb venous oxygen saturation,SjO2),分别将其维持在98%~100%及55%~75%范围内,同时,根据脑组织氧代谢[BMO2UC=(SaO2-SjO2)/SaO2]指导液体复苏。两组患者后续根据具体病情给予专科及手术减压治疗。操作方法:颈内静脉穿刺置管及采血,患者去枕平卧,颈部消毒后用利多卡因对穿刺点进行局部麻醉,并用穿刺针(带负压)刺入颈内静脉,回血后将导丝置入并退出穿刺针,这时扩皮并将中心静脉导管置入8~12 cm,以确保头端至颈静脉球部,然后封管并固定。采血时,先采4 ml血后,再次采血行血气分析,操作后封管。
1.3 观察指标 (1)比较两组患者液体复苏2 d后总补液量的差异情况;(2)比较两组患者液体复苏2 d后血流动力学指标的差异情况,包括平均动脉压(mean arterial pressure,MAP)、血压波幅;(3)比较两组患者液体复苏前及复苏2 d后凝血指标的差异情况,包括凝血酶时间(thrombin time,TT)、血浆凝血酶原时间(prothrombin time,PT)及活化部分凝血活酶时间(activated partial thromboplastin time,APTT);(4)比较两组患者治疗2周后的美国国立卫生院神经功能缺损评分(National Institute of Health stroke scale,NIHSS)[6]及GCS差异情况。

2 结果
2.1 两组患者液体复苏2 d后总补液量的比较 复苏2 d后,观察组总补液量为(3 168.1±139.3)ml显著少于常规组的(4 919.3±226.4)ml,两组间比较,差异有统计学意义(P<0.05)。
2.2 两组患者液体复苏2 d后血流动力学指标比较 复苏2 d后,观察组患者的MAP、血压波幅水平显著低于常规组,两组间比较,差异均有统计学意义(P<0.05)。见表1。
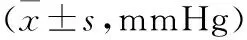
表1 两组患者液体复苏2 d后的血流动力学指标比较
2.3 两组液体复苏前及复苏2 d后凝血指标比较 液体复苏前,两组患者的PT、APTT及TT等凝血指标比较,差异均无统计学意义(P>0.05);复苏2 d后,两组患者的PT、APTT及TT等凝血指标均明显改善,且观察组患者的各凝血指标均明显低于常规组,差异均有统计学意义(P<0.05)。见表2。

表2 两组液体复苏前及复苏2 d后凝血指标水平比较时间/s)
2.4 两组患者的预后情况比较 治疗2周后,观察组患者的NIHSS评分明显低于常规组,而GCS评分明显高于常规组,两组间比较,差异均有统计学意义(P<0.05)。见表3。

表3 两组患者治疗2周的预后情况比较评分/分)
3 讨论
失血性休克与颅内高压是创伤性颅脑损伤较常见的两个并发症,且两者同时存在不仅增加治疗难度,还会明显影响患者的预后[7]。对失血性休克患者常给予传统液体复苏治疗,使其脑灌注压维持在70~80 mmHg。但在临床上,常会出现补液过多的情况。有研究显示,非恰当性补液能够升高颅内压,加重脑水肿,导致患者病死率升高[8]。有研究发现,脑组织代谢活动通常与脑血流量密切相关,而当患者脑充血或昏迷时,脑氧利用率降低,表现为动-静脉血氧含量差值降低,SjO2水平升高,且严重的颅脑损伤患者脑代谢活动明显降低[9]。但因脑代谢所需的氧由脑血流供给,当脑血流减少时,脑组织会从血流中摄取氧。因此,脑静脉血中氧的含量会降低;而当脑血流增多远超代谢需要时,脑组织从血流中摄取的氧较少,此时脑静脉血中的氧含量就会升高[10]。如果患者的血压及动脉氧饱和度恒定,当动脉氧饱和度接近1时,可测定颈内静脉球氧饱和度,并计算出BMO2UC,该值可很好地反映脑组织的氧代谢水平,并能间接反映脑血液的供应[11]。由此推测,应用BMO2UC监测脑组织氧代谢以指导颅脑损伤合并休克患者的早期液体复苏有较重要的临床价值[12]。因此,本研究探讨监测BMO2UC以指导重型颅脑损伤合并休克患者的液体复苏。
本研究结果显示,液体复苏2 d后,观察组总补液量明显少于常规组,且血流动力学水平及凝血指标均较常规组有明显改善,两组间比较,差异有统计学意义(P<0.05)。这表明,以BMO2UC为导向的液体复苏治疗更精准,将SjO2维持在55%~75%,BMO2UC控制在25%~45%。BMO2UC<25%,提示脑充血水肿,需限制补液;BMO2UC>45%,提示脑血流不足,需继续补液,直至达标。由此可精确指导患者的液体复苏,从而维持有效的脑组织灌注[13]。本研究结果发现,治疗2周后,观察组患者NIHSS评分明显低于常规组,而GCS评分高于常规组,差异有统计学意义(P<0.05)。这说明,以BMO2UC为导向液体复苏治疗颅脑损伤合并休克患者可明显改善患者的预后[14]。
综上所述,以BMO2UC为导向液体复苏治疗颅脑损伤合并休克的临床疗效显著,不仅限制了补液量,避免过多补液所引发的脑组织水肿等并发症,还可明显改善患者的预后。

