血清高密度脂蛋白、尿酸水平与早发型重度子痫前期患者围生儿预后的相关性
张红玲
(开封市人民医院 妇产科,河南 开封 475000)
早发型重度子痫前期是指孕妇在34孕周前出现重度子痫前期症状,具有发病早、进展快、复发率高等特点,危及母婴健康。子痫前期常见症状包括血压升高、头痛、恶心呕吐等,目前临床尚未明确子痫前期的病因,多认为其与机体免疫功能相关。研究报道,我国妊娠高血压发病率为5%~12%,在孕产妇死亡原因中占10%~18%,居孕产妇死亡原因的第2位[1]。血清高密度脂蛋白(high density lipoprotein,HDL)水平降低会导致机体免疫功能低下,而早发型重度子痫前期发病与机体免疫功能相关。血清尿酸(uric acid,UA)是机体内核酸分解的最终代谢产物,也是高血压的重要危险因素之一,而妊娠高血压会损害孕妇重要器官功能。基于此,本研究选取开封市人民医院收治的61例早发型重度子痫前期患者作为研究对象,旨在分析血清HDL、UA水平与早发型重度子痫前期患者围生儿预后的相关性。
1 资料与方法
1.1 一般资料选取开封市人民医院2017年9月至2019年3月收治的61例早发型重度子痫前期患者为观察组,年龄23~34岁,平均(28.71±2.43)岁,孕周23~33周,平均(28.14±2.26)周,孕次1~2次,平均(1.60±0.13)次,产前体质量指数(body mass index,BMI)23.1~26.8 kg·m-2,平均(25.53±0.42)kg·m-2。选取开封市人民医院同期61例健康孕妇为对照组,年龄24~34岁,平均(29.16±2.19)岁,孕周23~33周,平均(27.93±2.09)周,孕次1~2次,平均(1.57±0.21)次,产前BMI 24.0~27.2 kg·m-2,平均(25.61±0.64)kg·m-2。两组一般资料(年龄、孕周、孕次、产前BMI)比较,差异无统计学意义(均P>0.05)。本研究经开封市人民医院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①经临床诊断为重度子痫前期;②孕周≤34周;③自然受孕;④单胎妊娠;⑤无乙型肝炎;⑥签署知情同意书。(2)排除标准:①甲状腺功能障碍;②糖尿病;③高血压;④严重肾病;⑤临床资料不全;⑥不配合研究。
1.3 治疗方法所有孕妇均于清晨空腹时,采集静脉血5 mL,3 000 r·min-1离心机离心10 min,取上清液。应用日本日立7600全自动生化分析仪,采用沉淀法检测血清HDL,采用氧化酶法检测血清UA,采用谷氨酸脱氢酶法测定血清尿素氮(blood urea nitrogen,BUN),采用碱性苦味酸法测定血清肌酐(serum creatinine,Scr)。
1.4 观察指标(1)两组血清Scr、BUN、HDL、UA水平。(2)两组围生儿预后情况,包括早产、新生儿体质量、胎儿窘迫、死亡。(3)两组新生儿身体状况,采用阿氏评分(Apgar评分)评估,7~10分为新生儿正常,4~6分为新生儿体质较弱,<4分为新生儿体质差。(4)新生儿不良预后影响因素。新生儿不良预后包括早产、胎儿窘迫,临床对于新生儿同时出现早产、胎儿窘迫者,只记录1次,不重复记录。

2 结果
2.1 血清HDL、UA水平观察组血清Scr、BUN、HDL、UA水平均较对照组高(均P<0.05)。见表1。

表1 两组血清Scr、BUN、HDL、UA水平比较
2.2 围生儿预后观察组新生儿体质量为(2 219.75±583.29)g,低于对照组的(3 628.46±604.81)g,早产、胎儿窘迫、死亡发生率均高于对照组(均P<0.05)。见表2。
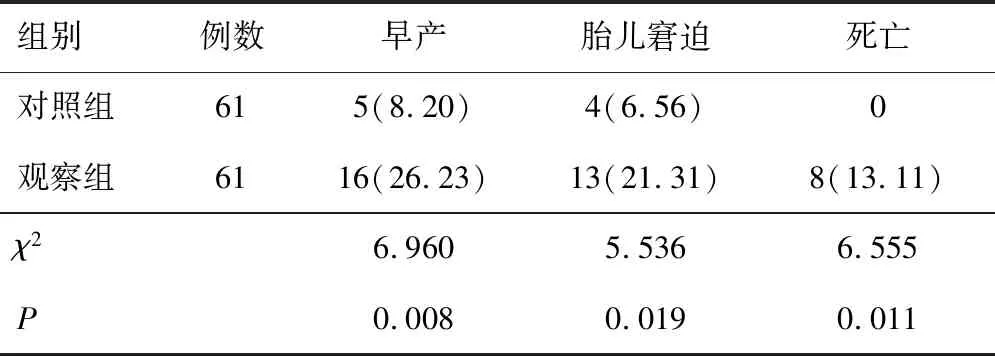
表2 两组围生儿预后比较[n(%)]
2.3 新生儿身体状况观察组新生儿体质正常21例,体质较弱29例,体质差11例;对照组新生儿体质正常58例,体质较弱3例,无体质差。观察组新生儿体质正常率为39.62%(21/53),较对照组的95.08%(58/61)低(χ2=40.998,P<0.001)。
2.4 新生儿不良预后影响因素分析发现,分娩孕周、胎盘早剥、子痫前期病史、胎儿生长受限均为新生儿不良预后的重要影响因素(均P<0.05)。见表3。
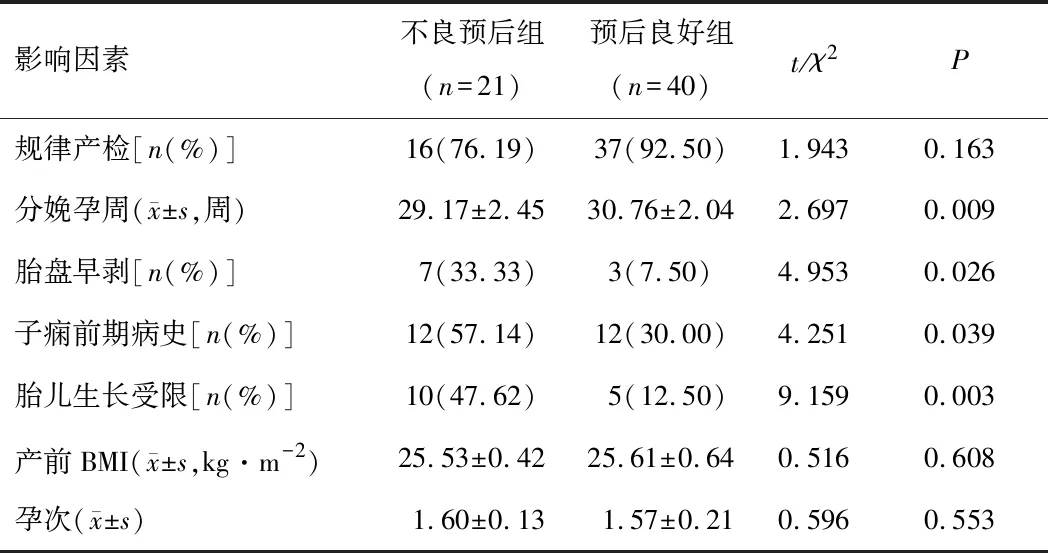
表3 新生儿不良预后影响因素分析
3 讨论
目前临床治疗子痫前期尚无特效方法,主要以降压、解痉、利尿为主,从而达到延长妊娠期的目的。早发型重度子痫前期临床治疗难度大,产妇及围生儿常面临生命危险,即使得到及时治疗,母婴预后效果也较差[2]。本研究结果显示,观察组新生儿体质正常率、新生儿体质量均低于对照组,早产、胎儿窘迫、死亡发生率均高于对照组,表明早发型重度子痫前期患者围生儿身体状况较差,与黄婷[3]研究结果一致。原因为早发型重度子痫前期患者周围血管阻力较大,血压较高,易导致孕妇全身血管痉挛,损害器官功能,导致围生儿身体素质较差。
HDL异常表达在早发型重度子痫前期患者发病的恶性循环中具有重要作用,也是临床导致不良妊娠结局的重要因素。UA为嘌呤核苷酸代谢产物,抗氧化作用较强。研究表明,子痫前期发病因素中,血清UA升高是独立危险因素,且其水平高低与疾病严重程度显著相关[4]。血清HDL是多功能蛋白复合体,与机体免疫功能关系密切,其水平越高代表机体免疫功能越高。本研究结果显示,观察组血清HDL、UA水平均较对照组高,提示早发型重度子痫前期患者血清HDL、UA水平高于正常孕妇。分析原因在于:(1)血清UA具有抗氧化特性,通过自由穿透肾小球,能被远端肾小管吸收,从而改变血管内皮功能,促进肾脏血管病变、胰岛素抵抗、系统性炎症反应;(2)血清UA通过侵入滋养细胞,重铸螺旋小动脉生理性,进一步诱发子痫前期;(3)血清UA能促进血小板聚集,导致血压升高,形成血栓,引发胎儿窘迫等;(4)血清UA能促进白细胞介素-1β生成,刺激炎症因子表达,降低血管内皮功能,诱发或加重子痫前期病情,还可沉积于血管壁,损伤血管内皮结构;(5)血清HDL主要由载脂蛋白A1组成,其是血清HDL发挥免疫抑制功能的重要载体蛋白,机体生理状态与血清HDL呈正相关;(6)特定条件下,血清HDL会产生重塑作用,促使血清淀粉样蛋白A取代载脂蛋白A1,导致机体抗氧化功能减退[5-8]。本研究进一步分析发现,分娩孕周、胎盘早剥、子痫前期病史、胎儿生长受限均为新生儿不良预后的重要影响因素。因此,临床治疗、干预过程可从以上几方面进行,从而减少不良妊娠结局。
综上,早发型重度子痫前期患者血清Scr、BUN、HDL、UA水平均高于正常孕妇,存在异常表达的情况,且围生儿预后较差,进一步分析发现,分娩孕周、胎盘早剥、子痫前期病史、胎儿生长受限均为新生儿不良预后的重要影响因素,临床干预及治疗过程中应重点关注。

