复杂型胫骨平台骨折合并骨筋膜室综合征手术方式的选择
黄伟,钱锦锋,姜叶飞
(武警海警总队医院 创伤外科,浙江 嘉兴 314000)
胫骨平台骨折是一种十分常见的关节内骨折,多由交通事故、高空坠落及重物砸伤等高能量暴力损伤造成[1]。由于胫骨平台多韧带、软组织及血管等,所以复杂型胫骨平台骨折易合并骨筋膜室综合征(osteofascial compartment syndrome,OCS)。有研究认为,复杂型胫骨平台骨折合并OCS 的发生率高达30%以上[2-3]。OCS患者骨筋膜室内血液循环障碍进行性加重,引起神经肌肉组织严重缺血甚至坏死。如治疗不及时会引起神经肌肉组织不可逆性损伤、功能丧失,严重者可能要截肢[4]。有学者认为,对合并OCS 的患者需采用分期治疗,先治疗OCS 再择期内固定[5];也有学者主张,应当在早期全面手术,治疗OCS 的同时进行内固定[6]。何种方案更优,尚无明确定论。本研究对采用2 种治疗方案患者的临床资料进行回顾性分析,为胫骨平台骨折合并OCS 的临床治疗提供参考。
1 资料与方法
1.1 临床资料
回顾性分析2016年3月—2018年3月在武警海警总队医院治疗的56 例复杂胫骨平台骨折合并OCS患者的临床资料。根据治疗方法不同分为筋膜室减压后同期内固定组(A 组25 例)和筋膜室减压后二期内固定组(B 组31 例)。A 组男性16 例,女性9 例;年龄23 ~56 岁,平均(44.3±14.1)岁;致伤原因: 交通事故伤13 例,坠落伤9 例,砸伤3 例;受伤至手术时间1 ~11 d,平均(7.5±4.3)d;骨折类型: Schatzker Ⅳ型11 例,Ⅴ型8 例,Ⅵ型6 例。B 组男性19 例,女性12 例;年龄21 ~56 岁,平均(45.4±13.7)岁;致伤原因: 交通事故伤14 例,坠落伤11例,砸伤6 例;受伤至手术时间1 ~10 d,平均(7.9±4.6)d;骨折类型: Schatzker Ⅳ型15 例,Ⅴ型9 例,Ⅵ型7 例。纳入标准: ①符合闭合性胫骨平台骨折诊断标准;②符合OCS 诊断标准;③既往无膝关节疾病或膝关节手术史;④随访资料完整。排除标准: ①开放性骨折;②合并其他部位骨折,合并血管神经损伤;③存在风湿性关节炎等其他关节疾病;④存在凝血功能障碍;⑤妊娠或哺乳期妇女。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法
1.2.1 A 组所有手术均由同一手术小组完成。A 组行筋膜室减压后同期内固定治疗。患者插管麻醉后,取平卧位,首先行内外侧双切口筋膜切开减压,再于小腿近端胫骨后内侧做纵行切口,切开后浅、后深筋膜进行减压,筋膜减压时注意保护血管、神经,切除坏死的组织。暴露骨折端,直视下撬拨复位,恢复关节面平整。C 形臂透视下复位满意后,锁定钢板内固定。术毕冲洗切口,切口持续负压封闭引流(vacuum sealing drainage,VSD),引流7 d 后去除VSD 装置,缝合切口。
1.2.2 B 组B 组行筋膜室减压后二期内固定治疗。患者插管麻醉后,取平卧位,小腿内外侧入路筋膜切开减压,切口持续VSD 引流。分别于股骨髁上10 cm、胫骨中下段置入外固定支架固定针,间复位骨折,C 形臂透视下确认主要骨折块基本复位,下肢力线、胫骨平台基本恢复后,固定外固定支架。待局部软组织肿胀消退,去除VSD 装置、外固定支架,再行二期切开复位锁定钢板内固定。
1.3 观察指标
1.3.1 围手术期情况记录两组手术时间、术中出血量、住院时间、骨折愈合时间及术后并发症(切口感染、皮肤坏死、下肢深静脉栓塞及膝关节僵硬)。
1.3.2 Lysholm 和欧洲五维健康量表(EQ-5D)评分术前及术后3、6、12 和24 个月采用Lysholm 量表评估患者膝关节功能,满分100 分,分值越高表示膝关节功能更好;采用EQ-5D 评估患者生活质量,分值越高表示生活质量越好。
1.4 统计学方法
数据分析采用SPSS 20.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验或重复测量设计的方差分析,进一步两两比较用LSD-t检验;计数资料以(%)表示,比较用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组围手术期情况
A 组与B 组手术时间、术中出血量、住院时间和住院费用比较,经t检验,差异有统计学意义(P<0.05),A 组手术时间缩短、术中出血量减少、住院时间缩短、住院费用减少(P<0.05)。A 组与B 组骨折愈合时间比较,经t检验,差异无统计学意义(P>0.05)。见表1。
表1 两组围手术期情况比较 (±s)

表1 两组围手术期情况比较 (±s)
组别 n 手术时间/min 术中出血量/ml 住院时间/d 骨折愈合时间/月 住院费用/万元A 组 25 201.4±39.7 285.9±43.2 10.5±2.3 5.4±1.3 12.5±0.3 B 组 31 338.5±57.3 364.9±60.4 22.1±4.0 6.1±1.5 17.4±0.4 t 值 10.151 5.499 13.589 1.841 50.774 P 值 0.000 0.000 0.000 0.071 0.000
2.2 两组不同时间点关节功能Lysholm 评分比较
A 组与B 组术前及术后3、6、12 和24 个月的Lysholm 评分比较,采用重复测量设计的方差分析,结果: ①不同时间点的Lysholm 评分有差别(F=45.309,P=0.000);②两组Lysholm 评分无差别(F=0.514,P=0.637);③两组Lysholm 评分变化趋势有差别(F=40.462,P=0.000)。见表2。
2.3 两组生活质量EQ-5D 评分比较
A 组与B 组术前及术后3、6、12 和24 个月的EQ-5D 评分比较,采用重复测量设计的方差分析,结果: ①不同时间点的EQ-5D 评分有差别(F=51.214,P=0.000);②两组EQ-5D 评分无差别(F=0.407,P=0.712);③两组EQ-5D 评分变化趋势有差别(F=53.309,P=0.000)。见表3。
2.4 两组并发症总发生率比较
A 组切口感染3 例;B 组切口感染1 例,下肢深静脉血2 例,膝关节僵硬2 例;两组均无皮肤坏死发生。A、B 组并发症发生率分别为12.0%和16.1%,经χ2检验,差异无统计学意义(χ2=0.193,P=0.661)。
表2 两组各时间点关节功能Lysholm 评分比较 (±s)

表2 两组各时间点关节功能Lysholm 评分比较 (±s)
组别 n 术前 术后3 个月 术后6 个月 术后12 个月 术后24 个月A 组 25 55.7±3.1 56.3±7.6 73.5±10.3 82.4±6.7 84.3±5.8 B 组 31 56.4±2.7 54.9±8.6 71.5±12.8 81.6±6.9 83.7±6.1
表3 两组各时间点生活质量EQ-5D 评分比较 (±s)
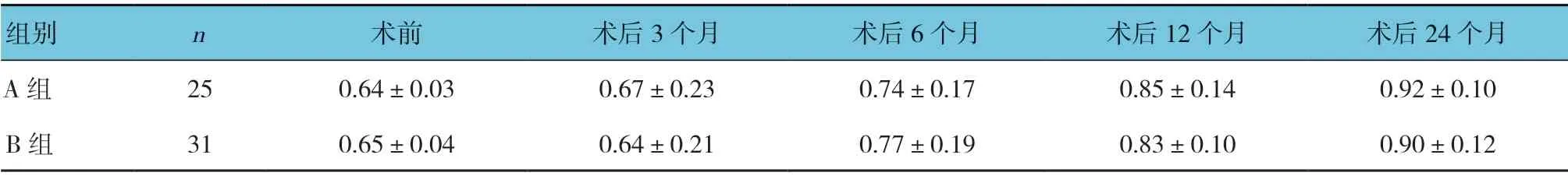
表3 两组各时间点生活质量EQ-5D 评分比较 (±s)
组别 n 术前 术后3 个月 术后6 个月 术后12 个月 术后24 个月A 组 25 0.64±0.03 0.67±0.23 0.74±0.17 0.85±0.14 0.92±0.10 B 组 31 0.65±0.04 0.64±0.21 0.77±0.19 0.83±0.10 0.90±0.12
3 讨论
OCS 是胫骨平台骨折后最严重的并发症之一,骨筋膜室内压力急剧增大,毛细血管灌注减少,导致肌肉、神经组织缺血、缺氧。有研究认为,缺血2 ~4 h 肌肉组织即出现功能改变;4 ~12 h 会出现不可逆性损伤;缺血30 min 神经组织出现功能异常;12 ~24 h 功能完全丧失[7-8]。OCS 的早期诊断和治疗具有重要意义。筋膜室压力测定是临床上诊断OCS的金标准,但是很多医院尤其是基层医院无法开展。因此根据患者临床症状果断行筋膜室减压尤为重要。
复杂型胫骨平台骨折合并OCS 的治疗十分复杂,临床医师必须综合考虑骨折类型、软组织损伤情况等,在软组织保护和骨折固定间寻求平衡。先进行筋膜室切开减压,待软组织条件恢复后,再择期内固定是目前临床上最常用的治疗方案。这种分期治疗方案有利于软组织修复,减少切口感染、皮肤坏死等并发症。魏杰等[9]采用该方案治疗22 例胫骨平台骨折合并OCS 患者的效果确切,21 例患者患者皮肤切口Ⅱ期愈合,所有患者骨折愈合,关节功能优良率达95.5%。EGOL 等[10]的研究也显示,分期治疗的效果确切,患者术后骨折愈合满意,膝关节功能恢复良好。
虽然分期治疗避免了早期急诊手术的2 次打击,但也存在手术时间长、住院时间长及费用高等问题。近年来有临床医师开始采用早期全面手术,即治疗OCS 的同时进行内固定。吴旅等[11]采用骨筋膜室减压后同期内固定治疗胫骨平台骨折合并OCS,所有患者骨折愈合,无切口感染、皮肤坏死发生,患者膝关节功能恢复满意。周力等[12]的研究也认为,骨筋膜室减压后同期内固定治疗的效果与分期治疗相当。本研究结果显示,两组患者骨折愈合时间、膝关节功能、生活质量及并发症发生率无差异,但是A 组手术时间缩短、术中出血量减少、住院时间缩短、住院费用减少。本研究结果说明骨筋膜室减压后同期内固定治疗的效果与分期治疗相当,与已有研究报道基本一致[11-12]。笔者认为骨筋膜室减压后同期内固定治疗具有以下优势[13-14]: ①同期内固定避免了骨折对周围软组织的持续刺激;②避免了外固定支架的限制,术后可早期进行关节锻炼,避免关节僵硬等并发症的发生;③避免了2 次手术的打击,缩短手术时间、住院时间,降低医疗费用。值得注意的是,虽然两组总并发症发生率无差异,但是并发症的种类存在差异,A 组主要为切口感染,而B 组主要为下肢深静脉血栓和关机僵硬。究其原因,B 组由于采用外支架固定,限制患肢活动,增加了下肢深静脉血栓和关节僵硬的风险;而A 组采用早期全面手术,手术切口大,软组织剥离广泛,所以感染风险较大[15]。
综上所述,本研究回顾性分析2 种方案治疗复杂型胫骨平台骨折合并OCS 的效果,发现2 种方案均能取得满意的疗效,患者骨折愈合时间、膝关关节功能、生活质量和并发症方面并无明显差异,但骨筋膜室减压后同期内固定治疗在缩短手术时间、住院时间,降低医疗费用方面存在优势。因此,临床医生应该严格把握适应证,根据患者具体情况选择合适的术式。根据多年经验,笔者认为: ①对于肢体尚未出现明显缺血症状的患者,可采用筋膜室减压后同期内固定治疗;②当患者下肢出现剧烈疼痛且常用止痛药无效,患肢出现明显肿胀、局部出现张力性水泡且脱水和消肿药物无效,肢体出现严重缺血症状,短时间内难以完成骨折一期复位的患者,应果断考虑采用筋膜室减压后二期内固定治疗。

