超敏C反应蛋白对急性非致残性缺血性卒中早期复发风险的相关性及预测价值研究
顾宝东,王利,吴常征,杜青,孙娜,李鑫
脑卒中是指一组由于急性脑循环障碍所致的局限或全面性脑功能缺损的综合征,具有发病率高、致残率高、死亡率高和复发率高等特点[1-2]。1990—2017年中国疾病负担数据显示,相比1990年,2017年卒中的标化死亡率降低了33.5%,但过早死亡损失寿命年(YLLs)高达2 633 年/100 000人;脑卒中是导致YLLs的最主要死因[3]。脑卒中包括缺血性卒中和出血性卒中,约70%的卒中为缺血性卒中,其中轻型缺血性卒中和TIA为缺血性卒中常见表现形式。我国TIA患病率为2.4%[4],轻型卒中在缺血性卒中中所占比率高达46.4%[5],二者危险因素并无太多差异,目前被归为急性非致残性缺血性卒中(NICE)范畴。研究显示,超过80%的缺血性卒中发病初期仅表现为轻微症状,但约25%的患者预后不良[6]。因此如何尽早识别复发高危人群显得尤为重要。研究表明,超敏C反应蛋白(hs-CRP)与急性缺血性脑卒中后早期神经功能恶化显著相关[7]。本研究对NICE患者进行跟踪随访,进一步分析hs-CRP水平与NICE早期复发的相关性,为患者提供个体化治疗、减少卒中复发提供依据。
1 对象与方法
1.1 对象 选取2018年10月至2019年6月在南京中医药大学连云港附属医院神经内科住院的NICE患者126例,其中TIA 14例,轻型卒中112例。男84例,女42例;年龄58.8~74.0岁,中位年龄67.0岁;病程5.0~29.3 h,中位数16 h。纳入标准:(1)符合2018年《中国急性缺血性脑卒中诊治指南》中关于缺血性卒中及TIA诊断要点;(2)病程<72 h;(3)年龄>18岁;(4)轻型缺血性卒中定义为NIHSS≤5分;(5)头颅CT无出血影像学改变;(6)首次发病或过去发病者未留有明显后遗症,不影响本次NIHSS评分判定;(7)患者意识清楚;(8)签署知情同意书,或由其法定代理人签署知情同意书。排除标准:(1)静脉溶栓者;(2)存在使用氯吡格雷、阿司匹林或华法林的禁忌证;(3)发病时NIHSS>5分;(4)有颅内出血史;(5)近期使用肝素、降纤药物或口服抗凝药物;(6)有肝病或肝功能异常者;(7)凝血功能明显异常或有其他出血倾向情况者;(8)3个月内有手术、创伤史;(9)近期内有感染病史;(10)有精神疾病不能配合者;(11)妊娠或哺乳者。
1.2 方法
1.2.1 临床资料的收集 于入院后收集患者的一般临床资料,包括年龄、性别、既往疾病史、入院血压、临床症状、发病时间、入院时NIHSS评分、ABCD2评分。饮酒史定义为发病前2年内,每周至少饮酒1次,连续饮酒1年以上;吸烟史定义为发病前2年内,平均每天吸烟至少1支,连续吸烟6个月以上。
1.2.2 hs-CRP水平的检测及分组 于入院后24 h内抽取静脉血5 ml置于抗凝管中送至我院化验室,使用普门PA-600免疫比浊仪检测hs-CRP水平。根据hs-CRP水平将患者分为卒中复发低风险组(<1.0 mg/L)、中风险组(1.0~3.0 mg/L)以及高风险组(≥3.0 mg/L)[8]。
1.2.3 治疗及随访方法 入组者按照2018年《中国急性缺血性脑卒中诊治指南》予规范抗栓治疗,并观察30 d内NICE复发情况。以出现TIA复发、新发脑梗死或进展性卒中为复合终点事件,NIHSS增加2分以上定义为进展性脑卒中。
1.2.4 统计学方法 采用Excel 2007对数据进行汇总,统计学处理采用SPSS 19.0软件。分类变量采用率表示,连续性资料采用中位数(M)和四分位数(IQR)表示。采用Cox回归分析不同浓度组hs-CRP的NICE复发风险,先对hs-CRP进行Cox单因素分析,再逐步添加混杂因素,进行多因素Cox回归分析,观察不同浓度组hs-CRP的NICE复发风险。采用GraphPad Prism 7.0软件绘制ROC曲线分析hs-CRP、ABCD2评分以及hs-CRP+ABCD2联合评分对NICE复发的预测价值进行分析,计算曲线下面积(AUC)。由于本研究中心hs-CRP浓度检验灵敏度无明确下界值,在ROC曲线分析时将hs-CRP分组转化为有序资料后分析。hs-CRP+ABCD2联合评分以hs-CRP、ABCD2作为协变量,终点事件发生与否作为因变量,应用Logistic回归方程计算预测复发概率值,以预测复发概率值作为自变量使用ROC曲线对联合评分的预测价值进行评价。假设检验统一使用双侧检验,以P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结 果
2.1 随访结果及分组 本组126例患者中,113例完成最终访视,平均随访时间23.6 d。复发组26例(23%),未复发组87例(77%)。
2.2 复发组及未复发组患者临床资料的比较 见表1。与未复发组比较,复发组患者入院NIHSS评分、ABCD2评分、糖尿病病史及hs-CRP水平具有统计学差异(P<0.05~0.01),余基线特征未见统计学差异。
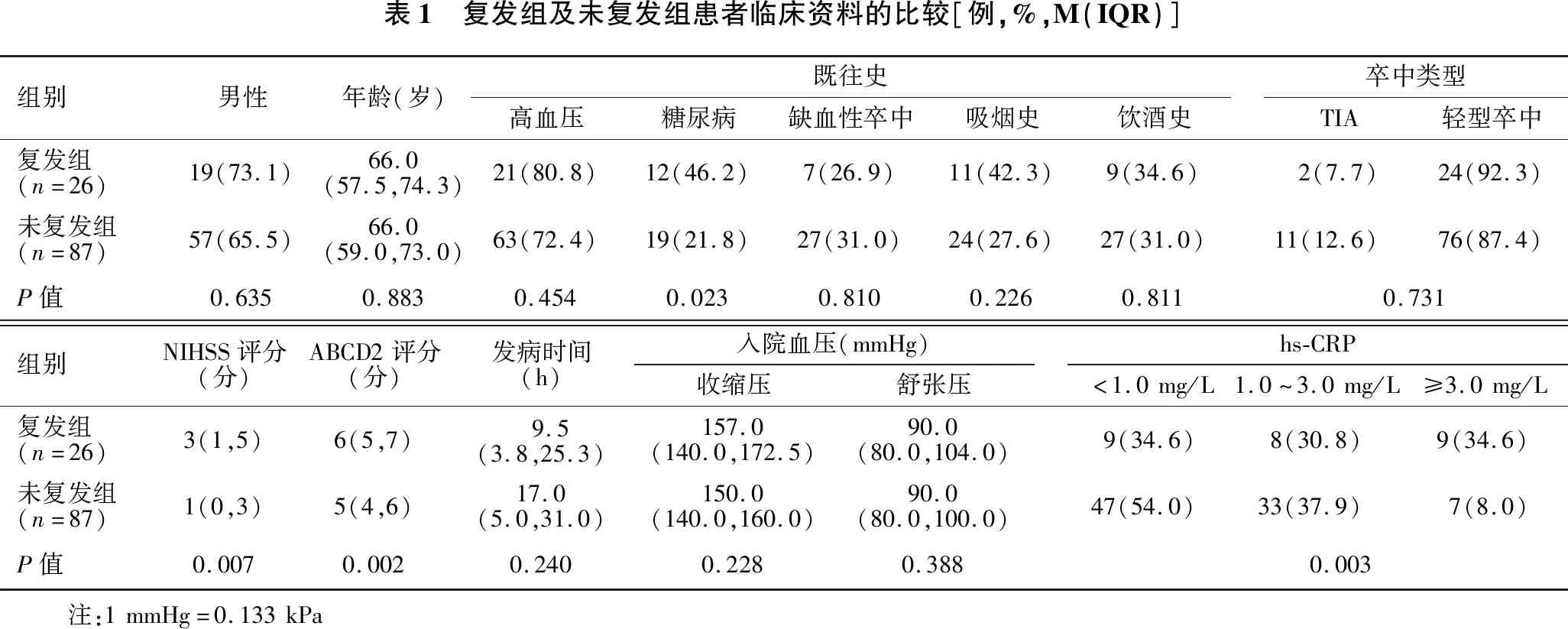
表1 复发组及未复发组患者临床资料的比较[例,%,M(IQR)]组别男性年龄(岁)既往史高血压糖尿病缺血性卒中吸烟史饮酒史卒中类型TIA轻型卒中复发组(n=26)19(73.1)66.0(57.5,74.3)21(80.8)12(46.2)7(26.9)11(42.3)9(34.6)2(7.7)24(92.3)未复发组(n=87)57(65.5)66.0(59.0,73.0)63(72.4)19(21.8)27(31.0)24(27.6)27(31.0)11(12.6)76(87.4)P值0.6350.8830.4540.0230.8100.2260.8110.731组别NIHSS评分(分)ABCD2评分(分)发病时间(h)入院血压(mmHg)收缩压舒张压hs-CRP<1.0mg/L1.0~3.0mg/L≥3.0mg/L复发组(n=26)3(1,5)6(5,7) 9.5(3.8,25.3)157.0(140.0,172.5)90.0(80.0,104.0)9(34.6)8(30.8)9(34.6)未复发组(n=87)1(0,3)5(4,6)17.0(5.0,31.0)150.0(140.0,160.0)90.0(80.0,100.0)47(54.0)33(37.9)7(8.0)P值0.0070.0020.2400.2280.3880.003 注:1mmHg=0.133kPa
2.3 hs-CRP对NICE早期复发的Cox回归分析 见表2。单因素分析显示,hs-CRP与NICE复发有关。与低风险组相比,中等风险组复发风险为其1.181倍(95%CI:0.456~3.061),高风险组为其4.238倍(95%CI:1.667~10.706)。在对多因素进行调整后,与低风险组相比,中等风险组较低风险组复发风险比有增高趋势,但无统计学意义,高风险组风险是低风险组的4.776倍。hs-CRP水平与NICE复发风险呈正相关(P<0.05),hs-CRP是NICE复发强烈的预测因子。

表2 hs-CRP水平对NICE早期复发的Cox回归分析hs-CRP模型1HR(95%CI)模型2HR(95%CI)模型3HR(95%CI)模型4HR(95%CI)模型5HR(95%CI)<1.0mg/L111111.0~3.0mg/L1.181(0.456~3.061)1.186(0.457~3.074)1.164(0.445~3.044)1.144(0.436~2.999)1.080(0.403~2.894)≥3.0mg/L4.238(1.667~10.706)4.608(1.782~11.917)4.450(1.685~11.756)4.326(1.573~11.894)4.776(1.561~14.615)P值0.0060.0050.0080.0150.027 注:模型1为校正前;模型2为校正性别、年龄;模型3为校正性别、年龄、高血压、糖尿病、缺血性卒中、吸烟史、饮酒史;模型4为校正性别、年龄、高血压、糖尿病、缺血性卒中、吸烟史、饮酒史、收缩压、舒张压;模型5为校正性别、年龄、高血压、糖尿病、缺血性卒中、吸烟史、饮酒史、收缩压、舒张压、发病时间、NIHSS评分
2.4 hs-CRP联合ABCD2评分预测NICE复发的ROC曲线 hs-CRP、ABCD2评分、hs-CRP联合ABCD2评分预测NICE复发的AUC分别为0.650(95%CI:0.520~0.780)、0.696(95%CI:0.575~0.817)、0.739(95%CI:0.620~0.859),均有统计学意义(均P<0.05)。传统预测工具ABCD2评分在加入hs-CRP后预测能力提高(图1)。
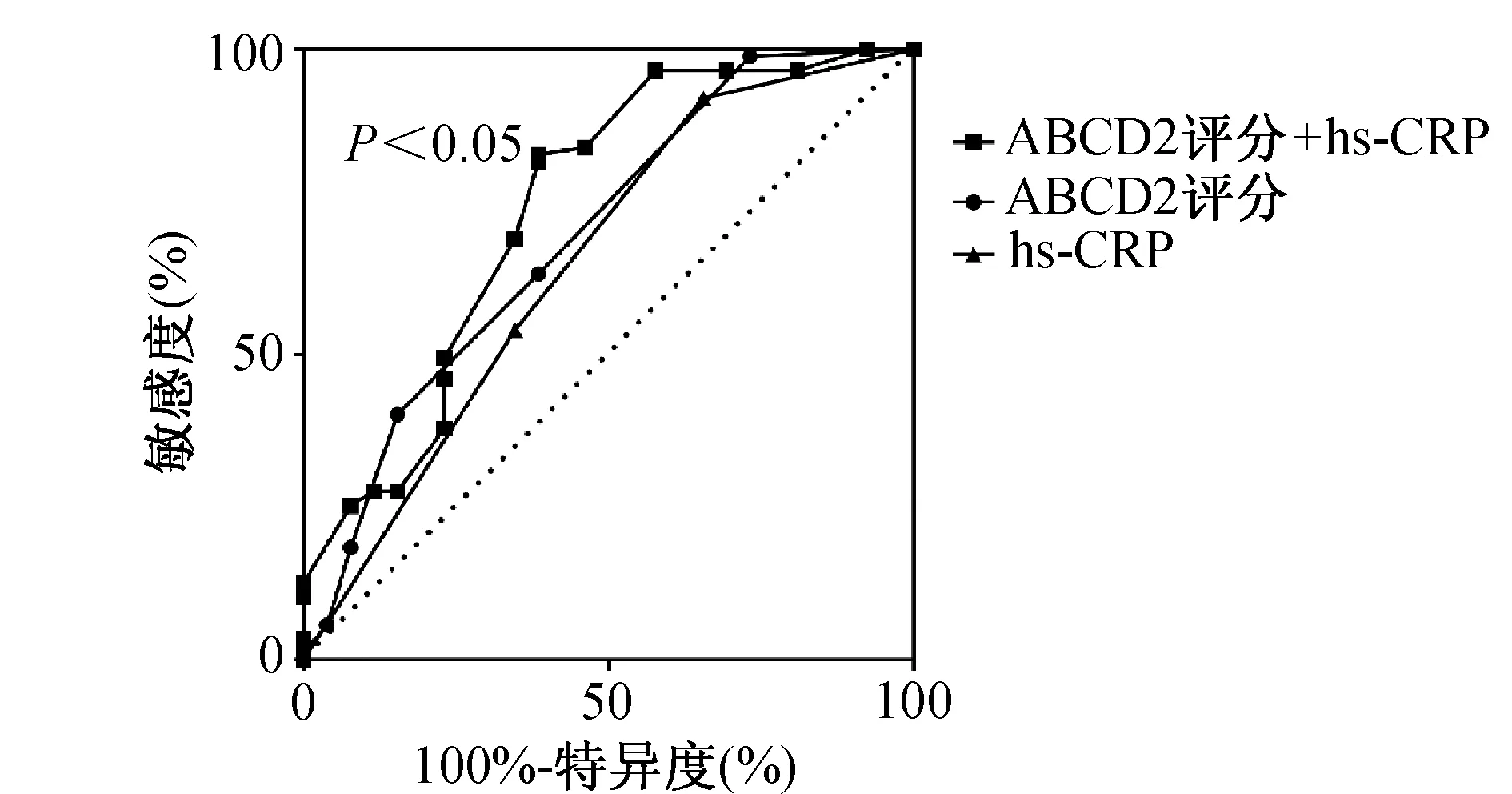
图1 hs-CRP评分、ABCD2评分及hs-CRP联合ABCD2评分预测NICE复发的ROC曲线
3 讨 论
目前非致残性缺血性脑血管事件包括以下3类:(1)TIA;(2)轻型缺血性卒中;(3)症状迅速缓解,未遗留残疾的缺血性脑血管事件(发病时症状重,但就诊时症状缓解为TIA或轻型卒中)。2016年中国高危非致残性缺血性脑血管事件诊疗指南推荐将存在下列情况之一者视为高危NICE(HR-NICE):(1)发病时间<24 h的高危TIA(ABCD2≥4分)和轻型卒中;(2)急性多发性脑梗死;(3)颅内或颅外大动脉粥样硬化性狭窄≥50%。NICE短期内复发率较高。近期的前瞻性登记性研究TIA registry.org显示,TIA或轻型卒中患者5年内的卒中风险为9.5%,一半发生在第1年内,且同侧大动脉粥样硬化、心源性栓塞和基线ABCD2≥4分与卒中的复发风险增加有关[9]。而两项大型RCT研究表明,NICE在头几周内有更高的卒中及其他血管事件的复发风险(5%~11.7%),且多发生于7 d内[10-11],因此本研究将随访时间设为30 d是比较合理的。多项研究表明,对NICE进行早期、积极干预能显著降低患者卒中复发风险[12-14]。因此,尽早识别NICE易复发人群显得至关重要。
炎症反应是动脉粥样硬化发生、发展的核心因子,动脉粥样硬化的进展和粥样斑块的分解破裂均与炎症损伤有关。缺血性卒中是在动脉硬化基础上发生的,动脉粥样硬化斑块破裂后暴露内皮下胶原组织,在炎症细胞趋化及细胞因子的作用下引起瀑布式血小板聚集及凝血功能亢进形成血栓。hs-CRP作为炎症或急性时相反应的主要蛋白,对组织损伤及感染反应敏感,能够在一定程度上反映炎性细胞因子水平,在缺血性卒中整个病程中扮演着重要角色。研究显示,急性缺血性卒中患者的hs-CRP水平高于正常人,进展性卒中患者的hs-CRP水平更高[15],对预测TIA早期发生脑梗死也具有一定的意义[16]。本研究结果与既往研究结论类似,在调整混杂因素后,hs-CRP是NICE复发的独立危险因素。随着hs-CRP水平升高,卒中复发风险升高,高风险组(≥3.0 mg/L)复发风险是低风险组(<1.0 mg/L)、中等风险组(1.0~3.0 mg/L)的4倍,但低、中等风险组间复发风险未达到显著统计学差异,表明hs-CRP水平高于3.0 mg/L时,NICE短期内卒中复发风险明显升高,需引起临床的重视。
ABCD2评分简单明了、可操作性强,是临床上常用的NICE复发风险预测模型。一项大型前瞻性队列研究评估了ABCD2评分对TIA和轻型卒中的早期(发病1~3 d内)及3个月时卒中再发风险的预测价值,结果显示,随着ABCD2评分的增加,早期卒中发生率从0增加至4.8%,累积3个月卒中发生率从0增加至8.0%[17]。但ABCD2评分对特定卒中危险因素的辨别能力较差,高风险组和低风险组中合并颈动脉狭窄或心房纤颤患者比率相似[18],可能会遗漏部分复发的高危人群。既往研究显示,hs-CRP是心房纤颤和颈动脉狭窄的危险因素[19-20]。本研究结果显示,ABCD2评分、hs-CRP水平对预测NICE复发有一定价值,在ABCD2评分基础上加入hs-CRP后ROC AUC有了一定的提升,联合诊断优于单个指标,弥补了ABCD2评分的相关不足。
综上所述,急性非致残性缺血性卒中短期内复发风险高,应引起临床的高度重视。炎症因子hs-CRP是其复发的强烈预测因子,当hs-CRP水平高于3.0 mg/L时复发风险明显升高,对预测NICE短期内复发具有一定的参考价值。hs-CRP与ABCD2评分系统结合后能够进一步改善预测能力,为更准确地筛选NICE复发的高危人群提供了依据。

