孟鲁司特钠联合氯雷他定治疗小儿过敏性紫癜疗效观察
宋艳,张炜灵,杜丽琴
深圳市宝安区人民医院儿科,广东 深圳 518100
过敏性紫癜是一种儿童时期的常见病、多发病,该病属于系统性小血管炎的范畴,近年来其发病率呈不断上升的趋势[1]。本病常常有特征性的症状,即出现皮肤紫癜,同时伴(或不伴)腹痛及关节痛、肾脏损伤、消化道出血等,部分患儿病情迁延反复,可对肾功能造成严重影响[2]。该病的发病机制较为复杂且致病因素较多,但大量基础及临床研究均证实免疫异常是其重要的发病机理,且常常伴随机体炎症因子水平的异常[3]。临床上治疗该病的药物较多,如钙剂、抗组胺药等以改善血管情况,甚至应用激素进行治疗,尚缺乏特效治疗药物。孟鲁司特钠和氯雷他定是临床上常用的两种药物,二者发挥抗炎作用的机制不同,近年来在过敏性紫癜的治疗中均有应用,但疗效报道不一[4]。本研究旨在观察两种药物联合应用在过敏性紫癜患儿的临床疗效,并且探讨其对患儿血清白细胞介素-2(IL-2)、白细胞介素-6(IL-6)水平的影响。
1 资料与方法
1.1 一般资料 选择2018年8月至2020年1月期间深圳市宝安区人民医院儿科收治的94例过敏性紫癜患儿为研究对象。纳入标准:①年龄3~12岁;②符合过敏性紫癜的相关诊断标准[5]:a,可触性皮疹;b,弥散性腹痛;c,活检(任何部位均可)提示存在IgA的沉积;d,有关节炎或关节痛的临床症状;e,肾脏受损,患儿可以出现不同程度的血尿和(或)蛋白尿。其中a为必备条件,加上b、c、d、e中至少1条即可;③首发病例。排除标准:①其他皮肤疾病引起的紫癜;②合并其他急慢性感染性及过敏性疾病、肿瘤等;③6个月内用过激素、免疫球蛋白等药物者;④对研究所用药物过敏者。本研究经医院医学伦理委员会批准,患儿家属均知情并签署同意书。根据随机数表法将患儿分为A组(n=31)、B组(n=30)、C组(n=33),分别接受氯雷他定、孟鲁司特钠以及氯雷他定+孟鲁司特钠治疗,三组患儿的基线资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 三组患儿的基线资料比较
1.2 治疗方法 患儿入院后均给予一系列常规治疗,包括急性期卧床休息以及应用维生素C、钙剂降低血管通透性,双嘧达莫抗血小板聚集,对有明显感染的患儿予抗感染治疗。其中A组患儿应用氯雷他定治疗,用法为≤30 kg,5 mg/d;>30 kg,10 mg/d,每天1次;B组患儿应用孟鲁司特钠治疗,用法:2~5岁为4 mg/d;6~12岁为5 mg/d;睡前服用。C组患儿联合应用氯雷他定和孟鲁司特钠治疗,氯雷他定和孟鲁司特钠用法同A组、B组。三组患儿的均是两周为1个疗程,连续治疗两个疗程。
1.3 观察指标 比较三组患儿治疗后皮肤紫癜、疼痛(腹部以及关节)等症状消失所需要的时间;三组患儿治疗前及治疗后采集其外周静脉血3 mL,采用流式细胞术测定血清IL-2、IL-6的水平。
1.4 疗效判定标准 治疗两个疗程后评价疗效。疗效判定标准[6]:①显效:患儿在治疗1周内,临床症状出现明显减轻,且无出现新的紫癜,在两周内疼痛等症状及皮肤紫癜完全消失;②有效:患儿在治疗两周内疼痛症状较治疗前出现明显改善,而皮肤紫癜基本消失;③无效:治疗4周内,患儿的皮肤紫癜未消退,病情甚至出现加重。
1.5 统计学方法 应用SPSS20.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,两组均数比较采用t检验,多组均数比较采用方差分析;计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组患儿治疗前后的血清IL-2和IL-6水平比较 治疗前,三组患儿的血清IL-2和IL-6水平比较差异均无统计学意义(P>0.05);治疗后,三组患儿的血清IL-2明显升高,IL-6水平明显降低,且C组明显优于A组和B组,差异均有统计学意义(P<0.05),见表2。
表2 三组患儿治疗前后的血清IL-6和IL-2水平比较(±s,pg/mL)

表2 三组患儿治疗前后的血清IL-6和IL-2水平比较(±s,pg/mL)
注:与本组治疗前比较,a P<0.05;与C组比较,b P<0.05。
A组B组C组F值P值31 30 33 24.17±3.19 23.58±5.28 24.10±4.77 0.116>0.05 16.48±3.29ab 15.28±3.82ab 10.54±2.52a 27.949<0.05 7.49±2.03 6.23±1.52 7.58±2.13 0.724>0.05 12.64±2.48ab 14.38±2.01ab 20.87±3.28a 15.256<0.05
2.2 三组患儿的临床症状消失时间比较 治疗后,C组患儿的皮疹、消化道症状及关节痛等症状的消失时间明显短于A组和B组,差异均有统计学意义(P<0.05);而A组和B组患儿,皮疹、消化道症状及关节痛消失时间比较,差异均无统计学意义(P>0.05),见表3。
表3 三组患儿的临床症状消失时间比较(±s,d)

表3 三组患儿的临床症状消失时间比较(±s,d)
注:与C组比较,a P<0.05。
A组B组C组F值P值31 30 33 8.23±2.09a 7.95±2.13a 5.15±1.24 25.007<0.05 6.31±1.30a 5.54±1.63a 3.22±0.84 14.638<0.05 7.42±1.97a 6.93±2.53a 3.32±1.08 15.782<0.05
2.3 三组患儿的临床疗效比较 C组患儿治疗总有效率明显高于A组和B组,差异有统计学意义(P<0.05);A组和B组患儿治疗总有效率比较差异均无统计学意义(P>0.05),见表4。
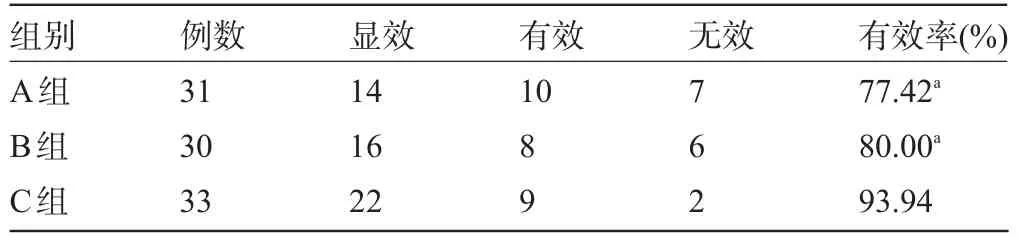
表4 三组患儿的临床疗效比较(例)
3 讨论
儿童是过敏性紫癜的高危患患者群,其基本病变为全身广泛的微血管变态反应性改变。虽然该病的病因尚不完全清楚,但是公认的是其发病与多种因素有关,常常是遗传、环境(如感染、食物等)和免疫功能异常等因素综合作用的结果[7]。过敏性紫癜诊断的必要条件是皮疹,可以在短时间如数日内逐渐出现消退,不过却可以反复再次发作;部分患儿可有其他系统脏器症状,如腹痛、关节痛和肾脏损伤(蛋白尿、血尿等)[8]。因此,针对过敏性紫癜临床上须给予及时的干预治疗,避免肾脏的受累,改善患儿的预后。
过敏性紫癜的病情轻重程度不一,研究指出炎症因子水平可以较好的反映疾病的发生、发展过程;报道指出,血清IL-2、IL-6含量在该病患儿出现异常[9-10]。IL-6是一种重要的促炎因子,不仅可以诱导、趋化中性粒细胞至炎症部位,其还可以在血管壁沉积,使补体级联反应激活,进而破坏血管壁的完整性,参与血管内皮的损伤及过敏性紫癜的进展[11]。IL-2则是一类由Th1细胞所产生的因子,主要作用在于促进T细胞的增殖,其水平下降则参与过敏性紫癜的发病过程。氯雷他定在抗过敏治疗中应用较为广泛,作为哌啶类抗组织胺药物,其可以抑制外周组胺H1受体的表达,而这种抑制作用具有选择性,降低表达P物质,使机体黏附因子-1水平降低,可以有效调节炎症因子水平。因而氯雷他定治疗过敏性紫癜可以抑制炎症反应,使患儿的相关类变态反应症状得以改善。
白三烯在体内是花生四烯酸的一种代谢产物,可以由多种炎症细胞产生,可发挥趋化中性粒细胞等炎性细胞的作用,进而在血管周围引起炎性反应,不同程度的损伤血管内皮[12]。近年来,白三烯在过敏性紫癜发病过程中的作用日益受到临床重视[13]。白三烯受体拮抗剂孟鲁司特钠可以与该白三烯受体竞争性地结合,进而抑制炎症介质发挥炎性反应,进而减少血管损伤[14]。有研究也对孟鲁司特钠治疗过敏性紫癜的效果进行了观察,发现使用孟鲁司特钠可以明显改善患者的肾小管间质的病理损伤,减少炎细胞的浸润,有效的预防过敏性紫癜导致的肾脏损害的发生[15]。本研究中,对三组患儿分别应用氯雷他定、孟鲁司特钠及二者联合进行治疗,结果发现三种治疗方案均可以有效调节患儿的血清IL-6和IL-2水平,而C组的调节作用更明显。这一结果说明联合用药能更加明显的调节炎症因子的释放,降低炎症反应水平。此外,C组患儿的临床症状消失时间也明显短于A组和B组,治疗总有效率也明显提高,进而说明了氯雷他定、孟鲁司特钠两药联合治疗该病可以有效缩短病程,提高临床疗效。
综上所述,在小儿过敏性紫癜的治疗中,孟鲁司特钠联合氯雷他定可以有效调节炎症因子水平,缩短病程,进而提高临床疗效。

