眼内巨大磁性异物取出联合严重Ⅲ区巩膜裂伤缝合1例
王丽雯,于 玮,邹吉新
(大连市第三人民医院 眼科,辽宁 大连 116000)
1 临床资料
患者,男,44岁,2019年6月20日因“左眼在工作中不慎被铁崩伤视物不见5 h”至大连市第三人民医院就诊。既往体健,无慢性病史及眼部疾病史。眼科专科检查:VOD 0.8,VOS:手动/10 cm,光定位不确切,右眼前节及后节无异常;左眼睑肿胀,下睑距离睑缘1.5 cm处见皮肤全层裂伤0.3 cm,结膜下出血,角膜水肿,前房深度正常,房闪(+),下方见前房积血,约1/6前房深度,瞳孔圆,d=3 mm,直接光反射(+),间接光反射(+),晶状体皮质混浊,玻璃体见棕红色血性混浊明显,眼底可透见红光,视网膜细节情况窥不清。眼压:R Tn, LT-2,眼眶CT平扫+冠扫示左眼球破裂,眼球内异物,球内出血,外伤性白内障(图1和2)。经门诊确诊为左眼球破裂伤,左眼球内异物,左眼结膜下出血,左眼前房积血,左眼玻璃体积血,左眼外伤性白内障,左眼下睑皮肤裂伤。于当日急诊局麻下行左眼球内磁性异物取出+巩膜探查+眼球破裂伤清创缝合+眼睑裂伤清创缝合术。术前常规消毒,麻醉,铺巾,大量妥布霉素冲洗结膜囊,显微镜下360°剪开球结膜,双极电凝止血,探查巩膜,见鼻下方7点钟方向距角巩膜缘5 mm处不规则全层巩膜裂伤,向后放射延伸至赤道后5 mm,面积约10 mm×8 mm,伤口周围色素膜嵌顿,玻璃体溢出。电磁铁于巩膜裂伤处试吸两次,无反应,虹膜整复器还纳部分色素膜后,再次电磁铁试吸,成功取出三棱锥形非线性巨大磁性异物约10 mm×10 mm×6 mm(图3)。术中巩膜裂伤严重,张力大,缝合困难,助手协助充分暴露术野,7-0缝线于近端巩膜裂伤处缝合一针并保留缝线尾端,牵拉缝线,利用缝线的牵引力拉动眼球上转及外转,继而顺沿第一针缝合第二针,以此类推,虹膜整复器还纳色素膜,用棉签轻轻蘸起并剪除溢出的玻璃体,10-0缝线间断缝合结膜,6-0缝线缝合下睑皮肤,结膜下注射甲泼尼龙琥珀酸钠注射液20 mg,涂妥布霉素地塞米松眼膏,包扎。术后3日,查体:VOS:指数/10 cm,光定位不确切,左眼睑皮肤裂伤已闭合,缝线在位,无异常分泌物,结膜下出血,结膜缝线牢固,角膜内皮皱褶,前房深度正常,房闪(+),前房积血较前吸收,瞳孔圆,d=3 mm,晶状体混浊略加重,余查体同术前。眼压:双眼Tn。患者病情平稳,于2019年6月27日出院,外伤性白内障及玻璃体积血拟行二次手术治疗。术后1个月,患者复诊,查体:VOS:指数/20 cm,光定位不确切,左眼睑皮肤见瘢痕,结膜无充血,角膜明,前房深度正常,房闪(-),瞳孔圆,d=3 mm,光敏,晶状体全白混浊,眼底结构无法窥及,眼部超声显示左眼晶状体混浊,玻璃体积血,机化明显。眼压:双眼Tn。由于患者自身原因,二次手术时间暂未确定。

图1 急诊眼眶CT冠扫示左眼球内磁性异物(2019-06-20)Fig 1 Emergency orbital CT scan in the coronal plane showing left intraocular magnetic foreign body(2019-06-20)
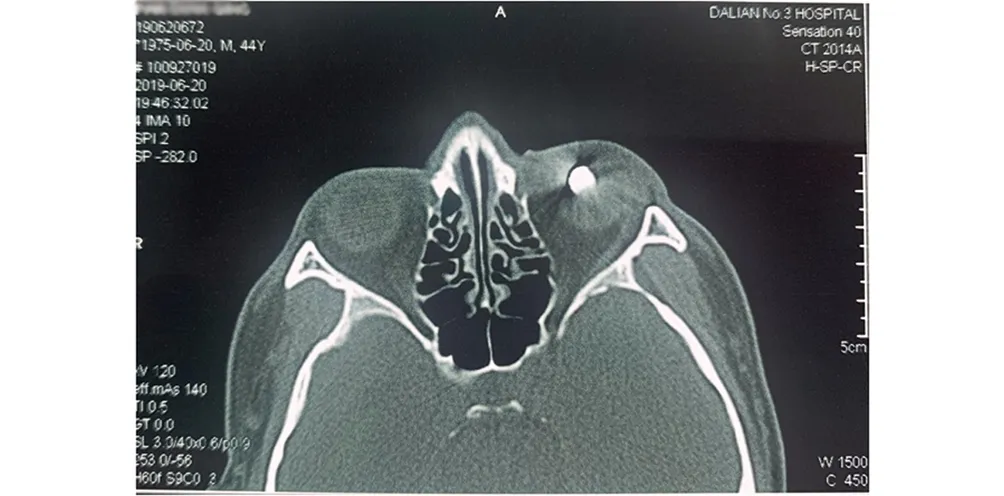
图2 急诊眼眶CT平扫示左眼球内磁性异物(2019-06-20)Fig 2 Emergency orbital CT scan in the axial plane showing left intraocular magnetic foreign body(2019-06-20)

图3 眼球内巨大磁性异物 Fig 3 Giant magnetic foreign body in the eyeball
2 讨 论
开放性眼外伤是导致青壮年患者眼功能损伤的严重眼科急症,其中球内异物伤占 17%~40%,通常伴中央角膜白斑、前房积血、外伤性白内障、继发性青光眼、玻璃体积血、视网膜裂孔、视网膜脱离、眼球萎缩等严重并发症,预后不佳[1],尤其是眼球内的磁性金属异物,若处理不当,会造成不可逆的损害。眼内金属异物残留可发生迟发性化学反应,引起眼内组织损伤,其中敲击金属是最常见的受伤方式[2]。巨大异物是指>5 mm的非线性异物或>8 mm的线性异物[3],异物越大,损伤越重,其导致的并发症越严重。另外,感染性眼内炎的主要致病因素是眼球穿通伤[4]。眼内异物尤其是磁性异物的存留是眼外伤后感染性眼内炎发生的最主要的危险因素之一。所以一期急诊异物能否顺利取出是至关重要的。当应用电磁铁试吸异物无反应时可还纳部分色素膜组织,减少周围组织的干扰,当试吸有反应时,应尽量维持电磁铁的吸力,以防止异物再次脱落玻璃体腔造成二次伤害。
巩膜裂伤是临床上眼外伤的常见病,巩膜伤口葡萄膜组织嵌顿以及持续性低眼压等并发症可导致视功能难以恢复。按照国际眼外伤分类体系[5],将开放性眼外伤分为Ⅰ区,Ⅱ区和Ⅲ区。Ⅲ区开放性眼外伤是指角膜及巩膜的全层裂伤已超过角膜缘后5 mm,Ⅲ区的损伤是3个区中预后最差的,且Ⅲ区的损伤常常伴有视网膜的脱离、破裂和视网膜脉络膜的缺失[6]。对于严重的眼球破裂伤,应最快采取及时和规范的一期急诊手术[7]。眼球摘除应慎之又慎,除了眼球已严重破裂及塌陷,或者眼内容物全部脱出,已不能保持基本球形外,无论伤眼伤情有多重,有无光感,只要是有手术的可能和条件,都应该尽量积极手术治疗[8]。急诊手术中,应尽量对位严密缝合伤口,可首先缝合裂伤的拐角处,还纳眼内容物,再继续缝合裂伤延伸处。王成启等[9]认为,巩膜伤口缝合不可将裂伤全部暴露再缝合,以免伤口过大眼内组织脱出过多,从伤口角膜缘段开始边探查、边暴露、边冲洗、边还纳、边缝合。本文病例严重Ⅲ区巩膜裂伤位置靠后,形态不规则,缝合十分棘手。我们优先缝合靠近角巩膜缘处裂伤,再利用预留缝线尾部的牵拉力暴露剩余部分,并依次顺沿第一针继续缝合,成功缝合剩余裂伤组织。在手术过程中应做到边缝合边还纳,尽量减少组织嵌顿,降低眼内炎的发生率。术中无法还纳的玻璃体组织,应在伤口闭合后用棉签轻轻蘸起并剪除。对于此类严重的Ⅲ区巩膜裂伤,缝线牵引的方式联合巩膜间断缝合术,可以缩短手术时间并为裂伤顺利对位缝合创造了条件。此外,本文病例的裂伤位于眼球7点钟位置,裂伤走形于内直肌与下直肌之间,并未被直肌遮蔽从而缩短了手术时间,减少了手术并发症,一期手术取得成功。综上所述,最大限度恢复眼球的完整性和解剖功能,同时顺利完整取出异物,是一期处理眼内巨大磁性异物合并严重Ⅲ区巩膜裂伤治疗的关键,急诊规范且有效的处理方式至关重要。

