腰大池腹腔分流术治疗创伤后脑积水临床疗效观察
周学斌,袁轶凯,孙 彤,周义成,关俊文
创伤后脑积水(post-traumaic hydrocephalus,PTH)是重型颅脑损伤的一种严重并发症,发生率为0.7%~0.9%[1-3]。PTH的发生主要与蛛网膜颗粒重吸收障碍、脉络丛上皮细胞分泌功能亢进相关,PTH可造成脑室周围白质损伤、颅内压增高等不良后果,严重者可形成脑疝。脑脊液分流是PTH的一线治疗手段,目前临床上较常用的术式包括脑室-腹腔分流术 (ventriculoperitoneal shunt,VPS)和腰大池-腹腔分流术 (lumboperitoneal shunt,LPS)[4-5]。目前手术方式的选择尚无明确标准,除外手术禁忌证,术者通常选择自己最熟悉和擅长的手术类型。临床上常用的是传统的VPS手术方式。随着手术理念和技术逐渐成熟,以及LPS专用器材的逐渐普及,其手术量逐年增加。相比于VPS,LPS具有无需颅内操作、避免脑组织损伤、手术风险小、患者接受度高等优势[6-7]。在日本,LPS已成为治疗特发性正常压力脑积水(idiopathic normal pressure hydrocephalus,INPH)首选的分流术式,LNPH多为交通性压力正常脑积水,其临床特点与创伤性脑积水相似[3]。目前,LPS治疗PTH疗效并不确切,相关文献报道不足。笔者回顾2016年1月—2018年12月四川大学华西医院神经外科治疗的172例PTH患者,评估LPS治疗PTH的临床疗效,为进一步临床实践提供参考依据。
临床资料
1 一般资料
纳入标准:重型颅脑损伤后脑积水患者;年龄>18岁;手术方法为VPS和LPS;临床资料完整。排除标准:年龄<18岁,临床资料缺失。本组172例,男性116例,女性56例;年龄24~73岁,平均51.2岁。按照手术方式不同分为腰大池腹腔分流术组(LPS组)83例与脑室腹腔分流组(VPS组)89例。两组患者临床一般资料比较差异无统计学意义(P>0.05)见表1。

表1 两组患者一般资料比较
2 LPS手术方法
LPS组:患者侧卧位,曲颈、背部垂直于手术床,取背部中线L3~4或L4~5椎间隙为穿刺点,用腰椎穿刺针垂直皮肤刺入,感两次落空感后拔出针芯,见脑脊液流出;将腰大池分流管的腰大池段经穿刺针向头部方向置入腰大池,长约15cm。注意保护固定分流管,保证分流管通畅。在髂后上棘处纵行切开皮肤约3cm,钝性分离皮下间隙用以安置分流泵(分离时应避免皮下间隙过宽,防止术后分流泵扭转)。拔出腰椎穿刺针,沿皮下隧道将分流管置入髂后上棘切口处,再次检测分流管是否通畅。取McBurney点(或反McBurney点)皮纹切口,将分流管腹腔段经皮下隧道亦引至髂后上棘切口处。腰大池段与分流阀门近端连接,再将腹腔段与分流阀门远端连接,分别用丝线结扎。钝性分离腹部切口皮下组织、肌层等,切开腹膜。确认进入腹腔后,将分流管腹腔段向盆腔方向置入长度约25cm,按压分流泵确认分流管通畅,缝合腹部、髂后上棘切口。
VPS组:脑室腹腔分流术穿刺部位有脑室前角、后角,脑室三角区。笔者采用侧脑室前角穿刺行脑室腹腔分流术。患者气管内插管,全身麻醉,取仰卧位,身体偏向穿刺侧对侧,头部稍后仰。穿刺点位于头部中线旁2~3cm,冠状缝前1cm。头皮切开直达颅骨,颅骨钻孔。切开硬脑膜,选择无血管区作为穿刺点。将分流管垂直刺入脑表面。刺入方向与矢状面平行,对准双外耳道连线。带针芯刺入,直到脑脊液流出(深5~5.5cm)。分流管远端与分流泵阀门进口相接,并将分流泵置于头皮下。在乳突下方、锁骨下、McBurney点(或反McBurney点)做3个约1cm皮肤切口。用钝头金属探针,分段通过3处皮肤切口皮下深层分离,制成一条皮下隧道。腹腔导管与分流泵阀门出口相接,远端通过皮下隧道进入腹部切口。导管在颈部最好有一弧形弯曲,以保证颈部活动时伸展。钝性分离腹部切口皮下组织、肌层等,切开腹膜。进入腹腔后,检查确认分流管通畅,将分流管末端送至盆腔内,腹腔内的导管游离长度一般为25cm,按压分流泵确认分流管通畅,缝合头部、乳突下、锁骨下及腹部切口。
收集临床资料(年龄、性别、GCS评分、ISS评分、APACHE II评分、Evans指数、PTH原因),术后并发症发生情况(脑室出血、硬膜下出血、穿刺点皮下出血、伤口感染、低颅内压、癫、引流管阻塞、引流管脱落、再次手术),临床疗效和预后指标[症状改善分数(SIS分数)、Evans指数、改良Rankin量表(mRS)评分、GOS评分]。
3 疗效评估
SIS:患者症状的改善情况进行量化评估。SIS满分为10,分数越高症状改善越明显;0~2分为无明显改善,3~5分为轻微改善,6~8分为有一定程度的改善,9~10分为明显改善。Evans指数:头颅CT两侧侧脑室前脚间最大距离与同一层面的最大颅腔之比,评价脑室系统变化的指标。mRS:评价脑卒中后患者神经功能恢复情况的标准。按照完全无症状到严重残疾,分为0~5分。GOS评分:根据意识恢复情况,分为5个等级, 1分死亡,2分植物生存,3分重度残疾,4分轻度残疾,5分恢复良好。
4 统计学分析
应用SPSS 22.0统计软件进行分析。采用χ2检验、独立样本t检验比较各组结果。P<0.05为差异有统计学意义。
结 果
LPS组发生并发症7例,VPS组发生并发症19例,并发症发生情况见表2。LPS组GOS评分高于VPS组(P<0.01)。VPS组SIS分数、脑室Evans指数、mRS评分高于LPS(P<0.01)。见表3。

表2 LPS组和VPS组术后并发症发生情况[n (%)]
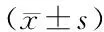
表3 LPS组和VPS组临床疗效指标
讨 论
PTH是重型颅脑损伤患者较常见的并发症,大多数患者需接受脑积水分流手术治疗,其手术方式主要分为VPS和LPS两种[8-10]。与传统的VPS手术方式相比,LPS具有独特优势,随着专用手术器械、手术理念和技术的逐渐完善,其在全世界范围逐渐广泛开展[11]。
笔者研究结果与其他学者的研究结果类似,2019年Wang和Mcdermott[12]比较采用LPS和VPS治疗交通性脑积水158例患者的有效性和并发症发生情况。两组临床症状和影像学改善情况无统计学差异,但LPS组并发症发生率低于VPS组。LPS与VPS治疗交通性脑积水效果相当,但是LPS并发症发生率更低。Bloch和Mcdermott[13]研究LPS和VPS在治疗常压性脑积水(NPH)中的效果是否相同,发现LPS与VPS治疗正常压力性脑积水效果相当,LPS并发症发生率更低,同时经LPS治疗的患者没有因脑脊液过度引流导致的硬膜下血肿并发症。根据之前的研究,63%特发性脑积水患者在接受LPS后12个月,其改良的Rankin评分和预后情况均得到明显改善[10,14-15]。Miyajima等[16]研究发现,VPS和LPS术后患者在日常生活改善活动方面没有显著差异,其疗效相当。
LPS也常用于INPH的治疗。日本神经外科医师已运用LPS治疗了上千例INPH患者,手术均取得了较好的效果,LPS已成为日本治疗INPH首选的分流术式。INPH的临床特点与PTH类似,大部分患者为交通性脑积水,且多颅内压正常,故LPS用于PTH效果较好。Miranda[2]比较LPS与VPS治疗INPH术后1年的临床疗效,其研究显示:INPH患者接受LPS和VPS后,1年手术失败再次手术率分别为7%和1%,尽管LPS手术手术失败率较高,但由于其无需颅内操作,依然推荐LPS为INPH一线治疗手段[8,17-19]。
然而,LPS治疗PTH的相关文献报道较少,有的仅停留在个案报道的层面,缺乏系统的大样本、前瞻性随机对照研究。VPS因其成功率高而成为近20年来最常用的分流方式。但LPS具有创伤小、分流管位于腰腹部没有颅内操作、手术时间短、患者及家属接受度高等优势,应用日益广泛[20]。然而,由于高失败率和过度引流,LPS最初未被神经外科医师所接受。随着可调压分流管的使用和外科技术的发展, LPS的一些优势已经被证明,仍然没有有效的标准化、无偏倚和实用的方法来量化临床改善。临床改善通常通过使用不同的量表来评估。Hebb和Cusimano[21]使用Stein-Langfitt分级量表评估临床改善情况,并报告59%的脑积水患者在1年的随访中受益于分流治疗,29%的患者有显著改善。
根据以往的研究,VPS术后并发症包括出血、感染、过度引流、癫发作、分流管阻塞和管道移位等,其发生率17%~33%。然而,VPS仍然是各种脑积水分流术的主要形式。在笔者研究中发现VPS组的并发症总发生率明显高于LPS组[22-23]。结果与Alkherayf等[24]的研究结果相似,与VPS相比,LPS可以减少颅内并发症的发生率,因为避免了颅脑损伤。VPS组中出现脑室内出血2例,其中1例患者接受了颅内血肿清除手术。虽然2例患者最终都康复出院,但这一过程仍然给患者和医院带来了各种困难;在LPS组中,2例患者出现脑室内出血,可能是LPS术后的引流导致了动脉瘤壁上的压力梯度增加,给已经破裂的动脉瘤增加了额外的压力,促进了再出血。
LPS术后失败率高是临床工作中面临的另一难题。不同文献报道的LPS患者术后失败率相差很大,有的术后失败率低至7%,有的研究报道高达85.7%。研究显示,分流术前评估可有效降低术后失败率[17,25]。目前,常用的分流术前评估手段包括脑脊液放液实验(tap test,TT)和腰大池脑脊液外引流实验(external lumbar drainage,ELD)。TT为腰穿缓慢释放脑脊液30~50mL,是最早用于预测分流效果的方法[5,23]。若放出以上脑脊液后患者临床症状改善,尤其是步态障碍得到改善,则表示TT试验阳性,预示分流术效果良好,可以作为预测分流术疗效的指标。ELD为目前最敏感的预测试验,适用于TT试验阴性的患者。ELD测定脑脊液压力,持续引流3~5d,每天匀速引流脑脊液150~200mL,继而评估患者临床症状改善情况。若患者临床症状改善,则推荐进行LPS分流手术[8,25]。笔者前期研究显示,LPS患者术前行ELD评估可明显降低术后失败率[26]。
综上而言,LPS可作为治疗PTH的一种重要替代手段。相比于VPS,LPS具有诸多优势,可以降低术后并发症及提高疗效,进一步完善术前评估,选择适宜患者,其应用可进一步推广。

