血脂水平对预测阻塞性睡眠呼吸暂停低通气综合征病人合并高血压的价值分析
杨静 黄玲媚 吴俊 董莉 李国春
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome, OSAHS) 是一种较为常见的睡眠障碍性疾病[1],因其夜间反复出现间歇性低氧和高碳酸血症,常引起血糖、血脂代谢紊乱,破坏心脑血管系统[2],是高血压的独立危险因素[3]。一项基于全球性的流行病学调查研究显示,大约50%~90% OSAHS病人合并高血压,与此同时,30%~50%高血压病人伴不同程度的OSAHS[3-6]。目前已知血脂代谢紊乱是心脑血管疾病的主要危险因素之一[7]。在老年人群中,关于血脂水平变化与OSAHS伴高血压的关系的临床研究较少,本研究旨在分析OSAHS合并高血压病人中血脂水平的变化,并探讨血脂水平对预测OSAHS伴发高血压的价值。
1 资料与方法
1.1 研究对象
1.1.1 一般资料:收集我院老年科2017~2018年收治的92例OSAHS病人的临床资料(包括人口学资料、高血压和打鼾家族史、多导睡眠图监测指标、血脂等),按有无合并高血压,分为单纯OSAHS组及OSAHS合并高血压组(合并高血压组),2组性别、年龄、BMI等一般资料比较,差异均无统计学意义(P>0.05) ,具有可比性,见表1。

表1 2组病人一般情况比较
1.1.2 诊断标准:高血压诊断标准参照中国高血压防治指南修订委员会制定《中国高血压防治指南(2018年修订版)》[8]诊断标准:以SBP≥140 mmHg和(或)DBP≥90 mmHg定义为高血压。OSAHS诊断标准参照中华医学会呼吸病学分会睡眠呼吸疾病学组制定《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011修订版)》[9]诊断标准:每夜7 h睡眠中呼吸暂停和低通气反复发作在30次以上和(或)睡眠呼吸暂停低通气指数(AHI)≥5 次/h定义为OSAHS。排除进行有关OSAHS治疗、痛风、COPD、哮喘及其他严重心脑血管疾病的病人。
1.2 研究方法 监测2组的睡眠相关指标及血脂水平,应用ROC曲线评价血脂水平对OSAHS合并高血压的预测价值。
1.2.1 睡眠监测:受试者均应用飞利浦伟康便携式Alice PDx多导睡眠记录仪监测整夜(22:00~7:00)睡眠情况,监测当天不睡午觉,不使用镇静剂或催眠药。标准睡眠记录脑/眼/心电图、下颏肌电、口鼻气流、胸腹部呼吸运动、SpO2、体位及鼾声,监测结果经计算机分析得AHI、最长呼吸暂停时间、血氧饱和度低于90%时间占总监测时间百分比(SIT90)及最低血氧饱和度 (LSaO2),其中低通气定义为睡眠过程中口鼻气流下降超过50%和(或)SpO2较基础水平下降超过4%,呼吸暂停定义指睡眠时口、鼻气流完全消失超过10 s。
1.2.2 血脂监测:受试者夜间禁食,于睡眠监测次日清晨空腹采集静脉血4 mL,采用Roche Cobas 8000全自动生化分析仪进行血脂分析,主要监测 TG、TC、HDL-C和LDL-C水平,以TC≥5.18 mmol/L,TG≥1.70 mmol/L,HDL-C<1.04 mmol/L和(或)LDL-C≥3.36 mmol/L定义为血脂异常,具体参照《中国成人血脂异常防治指南(2016年修订版)》[10]。

2 结果
2.1 2组睡眠参数比较 合并高血压组AHI、最长呼吸暂停时间、SIT90均显著高于单纯OSAHS组(均P<0.05),LSaO2显著低于单纯OSAHS组(P<0.05),见表2。

表2 2组病人睡眠参数比较
2.2 2组血脂水平比较 合并高血压组病人TG、TC水平明显高于单纯OSAHS组,差异具有统计学意义(均P<0.01),HDL-C、LDL-C水平2组间差异无统计学意义,见表3。
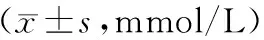
表3 2组病人血脂水平比较
2.3 血脂水平预测OSAHS合并高血压的价值 以上述具有统计学意义的血脂指标(TG、TC)作为检验变量,以OSAHS病人是否合并高血压作为因变量(是=1,否=0),绘制ROC曲线,分析得出:以TG=2.425 mmol/L为截点值评估OSAHS合并高血压病人的敏感性、特异性分别为81.3%、34.1%,AUC为0.832,以TC=6.555 mmol/L为截点值评估OSAHS合并高血压病人的敏感性、特异性分别为85.4%、31.8%,AUC为0.879,见表4。

表4 血脂水平预测OSAHS合并高血压的ROC曲线分析
3 讨论
OSAHS以睡眠过程中反复发生呼吸暂停、低通气及觉醒为特征,呼吸暂停以阻塞性为主的疾病,与肥胖、高血压、DM、脂代谢紊乱等代谢综合征(metabolic syndrome,MS)各组分关系密切,互为因果,并显著增加心血管事件、猝死等发生风险[11-12]。OSAHS合并高血压的发病率高达50%~90%[5]。血脂异常作为MS的重要表现之一,在OSAHS合并高血压的病人中变化的意义是本次研究的重点。
本研究结果发现,OSAHS合并高血压病人TG、TC水平明显高于单纯OSAHS病人,而两者的HDL-C、LDL-C水平差异无统计学意义,这与其他研究的报道结果一致[13-15]。AHI和LSaO2分别是反映发生呼吸暂停或低通气频率和低氧血症严重程度的最有价值的监测指标[16-17]。本研究结果显示,与单纯OSAHS组相比,OSAHS合并高血压病人的AHI、最长呼吸暂停时间、SIT90增加,LSaO2下降,提示OSAHS合并高血压组病人缺氧的发生频率和程度较单纯OSAHS病人明显增高,从而可以推测,低氧血症状态可能是OSAHS合并高血压病人体内脂代谢紊乱的主要机制。
OSAHS病人存在间歇性缺氧、反复胸内压增大、二氧化碳潴留、低氧血症以及频繁觉醒等状态,在这些因素共同作用下可引起血管内皮功能紊乱、交感神经系统活性增强、脂质代谢紊乱及氧化应激等一系列并发症[18]。OSAHS病人睡眠时,机体呈低氧及高碳酸状态血症,体内分解代谢小于合成代谢,以脂肪的合成代谢增强最为突出,同时脂蛋白受体也出现异常,引起脂质代谢紊乱。另外OSAHS存在缺氧-复氧现象反复发生、刺激交感神经发生兴奋,也能促进生长激素合成和释放,从而导致脂质代谢异常[6]。这和Savransky等[19]的动物研究结果相一致,该研究发现瘦鼠的肝脏中慢性间歇性缺氧会影响到TG和磷脂的生物合成途径,引起TG增高,同时因抑制胆固醇的吸收导致胆固醇增高,并认为低氧刺激程度决定了胆固醇化和脂质过氧化的程度,从而推测OSAHS合并高血压病人低氧血症越明显,引起高胆固醇血症和高甘油三酯血症的可能性就越高。为了排除肥胖对病人血脂水平的影响,本次实验所选的92例OSAHS病人均为非肥胖型病人,BMI值均<25.0。
既往研究还发现,血脂异常具有诱发或加重高血压的作用,其可能的机制在于血脂异常导致平滑肌细胞肥大与胶原质沉积,从而引起大动脉血管结构改变,同时血脂异常也可引起肾脏微血管的损伤,也是引起高血压的原因之一[20-21]。在OSAHS病人中,对血脂水平与是否合并高血压的关系的分析多为定性描述。基于此,本研究尝试运用ROC曲线评价TG、TC水平对预测OSAHS合并高血压的价值,结果显示,TG=2.425 mmol/L、TC=6.555 mmol/L为最佳诊断界值,预测OSAHS合并高血压的敏感性高,AUC均超过0.8,准确率较高,不过特异性低,均未超过40%,说明TG、TC可以作为预测OSAHS合并高血压的一项辅助监测指标,但很难单独作为一项预测指标。分析原因,考虑血脂异常是OSAHS合并高血压的众多危险因素之一,但即便只能作为一项辅助预测指标仍是有临床意义的,可以尽早发现血脂异常,予以药物干预,降低日后并发高血压的风险,改善OSAHS病人的预后。由于本研究纳入的病例数有限,TG、TC是否有更佳的诊断界值,还需后续进一步实施多中心、大样本的研究。
综上所述,合并高血压的OSAHS病人血脂TG、TC水平显著增高,可能与睡眠呼吸紊乱导致的间歇性缺氧有关,TG、TC可作为预测OSAHS合并高血压病情的一项辅助监测指标。

