中性粒细胞与淋巴细胞比值与卒中后抑郁研究
李亚强,张 梅
(1.安徽理工大学医学院, 安徽 淮南 232000;2.安徽理工大学第一附属医院神经内科, 安徽 淮南 232000)
研究表明,促炎细胞因子参与急性缺血性脑卒中和抑郁的炎症反应[4],并可能在PSD的发生中发挥作用[5]。研究发现,入院时血清超敏C反应蛋白和同型半胱氨酸水平升高与卒中后抑郁有关[6]。同样一项纵向研究发现,卒中后2周时,肿瘤坏死因子-α水平和IL-1β水平升高与卒中后抑郁显著相关[7]。这些结果提示,炎症过程可能在PSD的病理生理过程中起着重要作用。
近年来,中性粒细胞与淋巴细胞的比值(neutrophil-to-lymphocyte ratio,NLR)已成为评估全身炎症状态的一种生物标记物[8]。NLR是一种简单而经济的标志物,可以很容易地从白细胞计数的差异中得出[9]。它逐渐应用于包括缺血性卒中在内的冠状动脉粥样硬化性心脏病和卒中患者,以预测其死亡率[10]。国外研究表明,NLR与急性前循环梗死体积显著相关,同样也是急性缺血性脑卒中患者发病3个月死亡率的独立预测指标[11]。此外,文献[12]研究发现,早期高NLR或低淋巴细胞计数对于自发性脑出血患者发病3个月预后不良有预测价值。NLR水平越高,急性缺血性脑卒中(尤其是心源性脑卒中)出血性转化的风险越大[13]。
关于NLR与精神疾病,尤其是与抑郁症之间的关系已有多项研究。NLR水平的升高与女性的抑郁症状独立相关,而与男性的抑郁症状无关[14]。与正常人相比,抑郁症患者的NLR和其他抗炎细胞因子(白细胞介素-10,C反应蛋白)水平升高[15];并且NLR的增加也增加了抑郁症患者的自杀倾向[16];同样中性粒细胞与淋巴细胞的比值在重度抑郁症患者中高于自杀未遂的抑郁患者[17]。然而,到目前为止,国内外很少有研究探讨NLR与PSD之间的关系。
1 资料和方法
1.1 研究对象
1)一般资料:以2017年10月到2018年12月入住安徽理工大学第一附属医院淮南市第一人民医院神经内科的急性缺血性脑卒中患者做为研究对象。
2)纳入标准:脑卒中发病1周内入院的患者并被连续招募且随访3个月。该病符合中国急性期缺血性脑卒中诊治指南2014 相关诊断标准。并在所有患者入院后24h内通过计算机断层扫描(CT)或磁共振成像(MRI)报告进行了验证。本研究经安徽理工大学第一附属人民医院淮南市第一人民医院医学伦理委员会审核批准,所有受试者在进入研究前都签署了知情同意书。
3)排除标准: ①脑卒中前诊断为痴呆或有明显认知功能障碍。②患者既往有精神疾病史。③原发性脑出血、意识水平下降、严重失语、重大内科急性疾病(严重感染、自身免疫学疾病、恶性肿瘤)。④卒中发生前使用精神药物的患者。⑤除脑卒中以外的严重急性神经系统疾病。
4)抑郁评估:对所有入组患者以门诊或病房方式随访3个月,根据患者临床症状按照DSM-IV(SCID-I-R)诊断标准诊断抑郁[18],分为脑卒中后非抑郁障碍组和脑卒中后抑郁障碍组;并根据Hamilton抑郁量表(HAMD-17)行抑郁程度评价,其中17>HAMD评分值≥7为轻度抑郁,24>HAMD评分值≥17为中度抑郁,HAMD评分值≥24为重度抑郁;HAMD评分制<7为脑卒中非抑郁。
1.2 研究方法
1)临床资料收集:记录入院的急性缺血性脑卒中患者人口学资料,包括身高、体重、年龄、性别、受教育程度、家庭经济状况、脑血管危险因素(如高血压、糖尿病、心脏病、高脂血症、吸烟、饮酒)、入院时美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分等体格检查资料及随访发病3个月时残疾状况(Modified Rankin Scale,mRS)评分、影像学资料。
2)中性粒细胞/淋巴细胞计数:实验对象在夜间禁食至少12h后,于第二天早上6∶ 00左右抽取静脉血样本3ml。储存在一次性负压真空血常规管(EDTA-K2抗凝)。充分混匀后用全自动五分类血液细胞分析仪(仪器及试剂购自迈瑞南京生物技术有限公司)测定中性粒细胞和淋巴细胞计数,以中性粒细胞计数与淋巴细胞计数之比计算NLR值。
需要注意的是,从去年下半年开始,蛋鸡补栏量开始增多,虽然目前受到季节性波动、饲料成本、瘟疫、期货等多重因素影响,蛋价依然稳步增长,但长远看,仍有下跌的预期。
1.3 统计学方法
使用SPSS23统计软件进行统计分析,计量资料表示为均数±标准差(x±s)或中位数(四分位间距),正态分布计量资料采用均数±标准差(x±s),正态分布两组间计量资料采用两独立样本t检验。将非正态分布的连续变量表示为中位数和四分位数范围,并用Mann-Whitney-U检验评估各组间的统计学意义。分类变量用频率(百分比)表示,组间差异的统计学意义用卡方检验进行分析。相关分析采用皮尔逊相关。两组间计数资料采用卡方检验,多因素Logistic回归分析卒中后抑郁的危险因素(年龄、经济水平、独居、同型半胱氨酸、NIHISS评分、mRS评分、NLR)。通过受试者工作特征曲线(ROC曲线)分析比较NLR的敏感性和特异性。
2 结果
共筛选出376例急性缺血性卒中患者,312例符合研究条件,270例完成随访并纳入研究。随诊患者中,其中男性患者148例,女性患者122例;高血压187例(69.2%),糖尿病84例(31.1%)。发病随访3个月时,诊断为抑郁症的患者总数为116例(42.9%)。此外,急性缺血性脑卒中患者NLR水平与HAMD评分呈正相关(r=0.748,P<0.001)(见图1)。
临床基线特征显示,与非PSD组相比PSD组在年龄、经济状况差、独居、关键部位(额叶、基底节)梗死、NIHISS评分、mRS评分、NLR差异有统计学意义(P<0.05),而在女性、身体质量指数(BMI指数)、受教育程度(年)、吸烟史、饮酒史、高血压、糖尿病、空腹血糖、甘油三酯、胆固醇、高密度脂蛋白、低密度脂蛋白、载脂蛋白A、载脂蛋白B与非PSD组比较差异无统计学意义(P>0.05),其中与非PSD患者相比,PSD患者的NLR显著增加((5.32±2.23)比(3.54±1.45),P<0.001)。具体内容如表1所示。
总结了PSD患者危险因素的Logistic回归分析发现,NIHISS评分、mRS评分、NLR均是PSD的独立危险因素(P<0.001),具体内容见表2。
绘制了ROC曲线(见图2)评估NLR、 NIHISS评分、 HCY作为卒中后抑郁的标记物的潜在价值。 NLR的曲线下面积(AUC)为0.849(95%CI:0.796~0.902); HCY的曲线下面积(AUC)为 0.650(95%CI:0.585~0.720);NIHISS评分曲线下面积(AUC)为0.739(95%CI:0.741~0.847)。研究表明,NLR诊断PSD的价值最高,NLR比值作为卒中发病3个月发生PSD的最佳临界值为4.165,其敏感性为82.8%,特异性为83.8%,曲线下面积(AUC)为0.849(95%CI:0.796~0.902)。
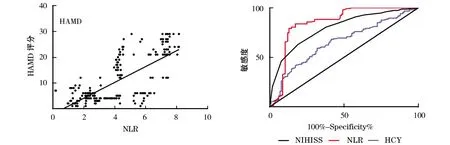
图1 NLR与HAMD评分的相关分析 图2 预测卒中后抑郁的ROC曲线
图2为预测卒中后抑郁的ROC曲线,NLR的AUC=0.849(95%CI,0.796~0.902,P<0.001);NIHISS评分的AUC=0.739(95%CI,0.741~0.847,P<0.001);HCY的AUC=0.650(95%CI,0.585~0.720,P<0.001)。
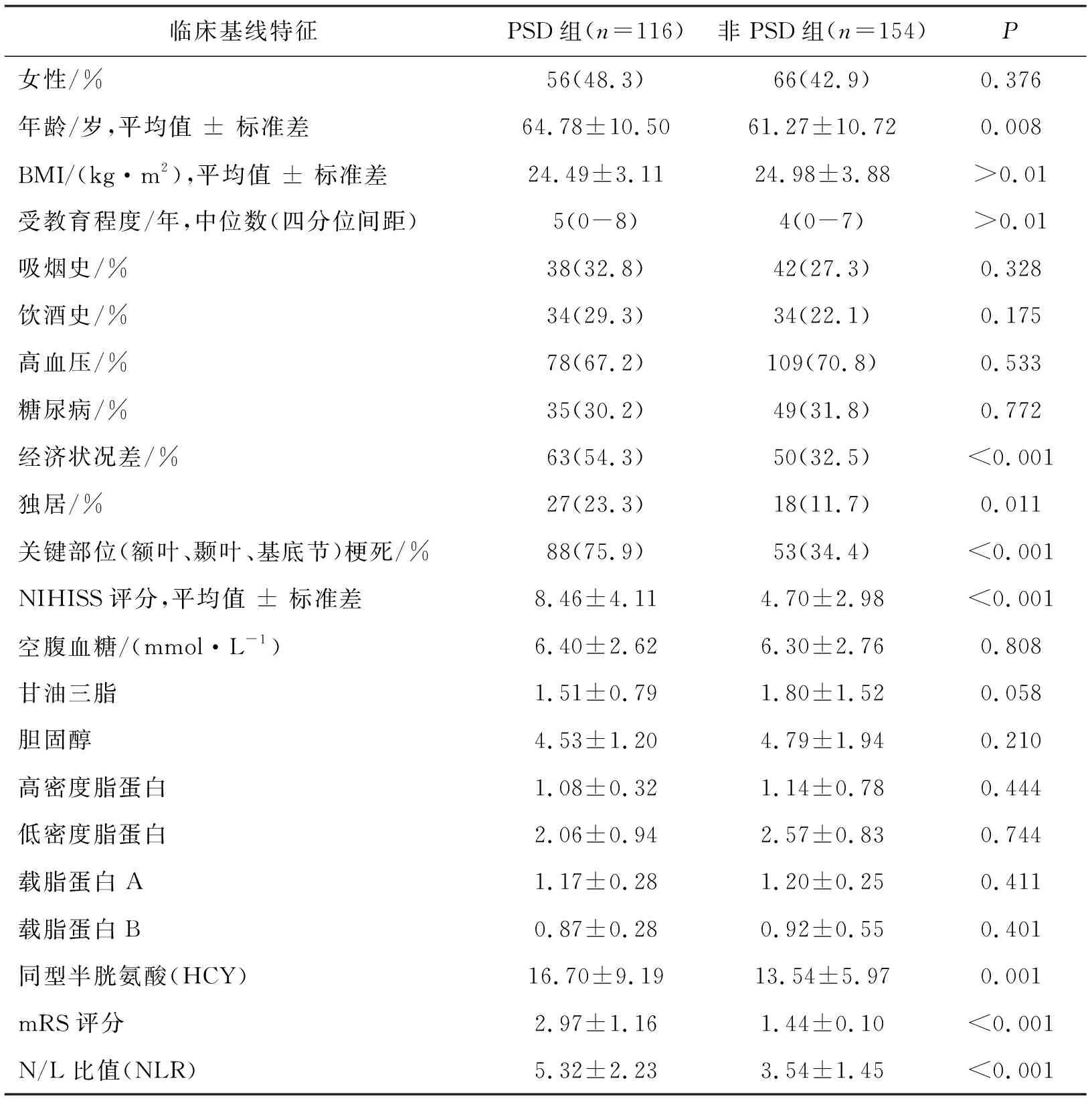
表1 PSD患者和非PSD患者的临床基线特征
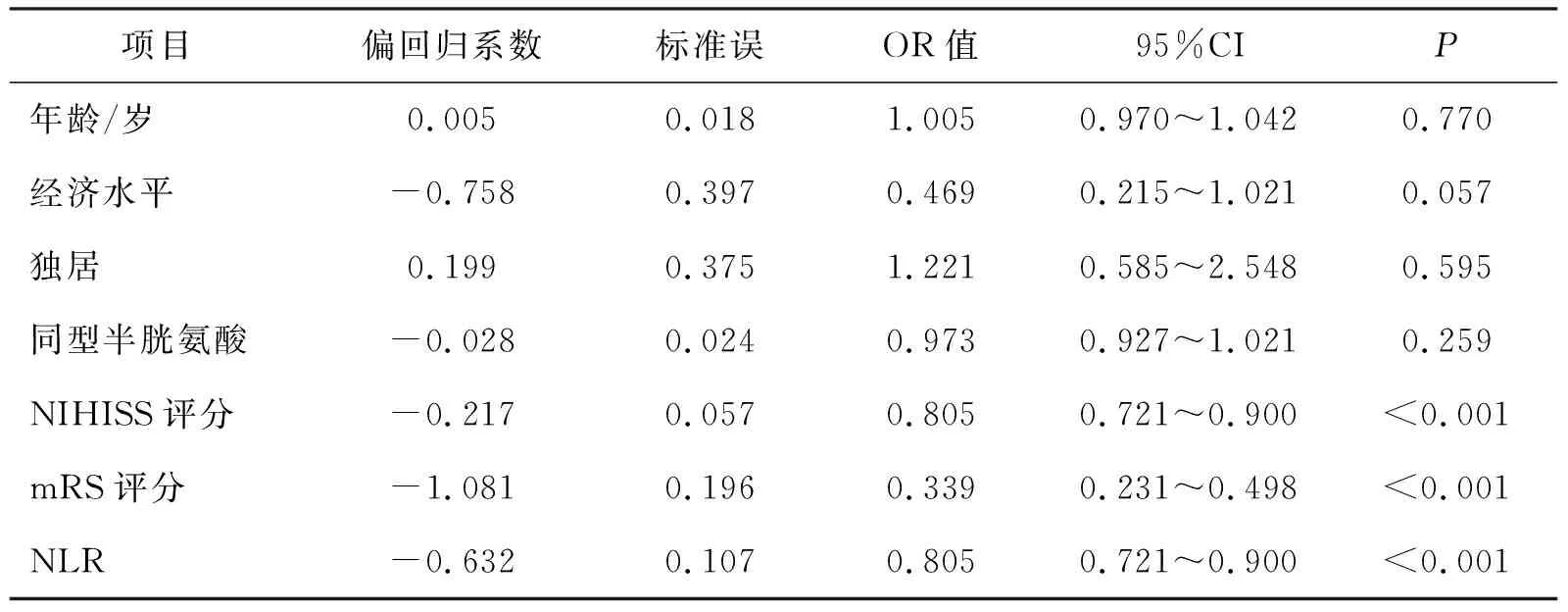
表2 PSD危险因素的多因素Logistic回归分析结果
3 讨论
本研究是国内第一次调查入院时NLR与卒中后抑郁关系的研究报告。研究中,报告了入院时的高NLR与卒中发病3个月的抑郁状态有关。结果表明,NLR值可为PSD患者提供重要的预测信息。本研究发现42.9%的卒中患者在卒中发病3个月时被诊断为抑郁,与以前的研究结果是一致的[19]。此外,卒中后抑郁患者的病情加重,功能恢复较差,与先前的研究结果一致[20]。
多数研究者认为卒中后抑郁是生物学、社会学和心理学等多因素共同作用的结果。文献[21]认为,独居、关键部位梗死(额叶)、NIHISS评分、脑卒中的严重程度、吸烟是与卒中后抑郁相关。本研究发现,mRS评分、NIHISS评分是卒中后抑郁的独立危险因素,与既往研究结论相符。
越来越多的研究发现,首发抑郁症老年患者中性粒细胞与淋巴细胞比值升高,而复发抑郁症患者中性粒细胞与淋巴细胞比值无明显变化,两者均高于健康对照组[22]。文献[23]发现41名抑郁症患者的NLR往往高于健康对照组。此外,双相情感障碍躁狂发作患者的中性粒细胞-淋巴细胞比例显著高于双相抑郁患者和重度抑郁患者[24]。然而,关于NLR与抑郁症严重程度的关系的研究得出了不同的结论。文献[25]发现较高的HAMD评分与抑郁症患者的NLR值增加有关,而文献[26]发现在不同程度的抑郁症中检测到的NLR没有差异。
近年来,炎症细胞因子是对疾病的诊断、预后和治疗评估至关重要的血清生物标志物[27]。然而,检测成本昂贵和结果难以获得是定期监测抑郁症患者炎症细胞因子水平的两个重要障碍。白细胞计数被广泛用作全身炎症的标志物,价格低廉,易于获得[28]127。白细胞亚型,如中性粒细胞、淋巴细胞和单核细胞,在许多慢性疾病中可能反映炎症过程的不同方面。中性粒细胞是最丰富的白细胞类型,是启动和调节特异免疫和非特异性免疫所必需的。中性粒细胞是最早对炎症做出反应的免疫细胞,在调节免疫细胞向炎症部位的运输方面发挥着关键作用[28]125。重要的是,中性粒细胞的激活可以通过释放活性氧(reactive oxygen species,ROS)产生氧化应激反应,这可能是抑郁症的发病机制之一[29],此外,氧化应激在重度抑郁障碍(major depressive disorder,MDD)的病理生理过程中起着至关重要的作用[30]。淋巴细胞是外周血白细胞的另一个重要组成部分,主要介导特异性免疫反应,与固有免疫密切相关。中性粒细胞计数高主要是炎症的反映,而淋巴细胞计数低则表示总体健康状况和生理压力差[31]。本研究测量了作为全身炎症标记物的NLR,该比值代表了两种不同免疫途径之间的关系。
急性缺血性脑卒中后炎症反应被认为是参与脑缺血后损伤的重要病理过程[32]。在炎症过程中,脑缺血组织释放的趋化因子和细胞因子促进外周循环白细胞向缺血部位浸润[33]244。研究表明,NLR可作为男性缺血性脑卒中患者颈动脉狭窄程度的临床预测指标[34]。在外周循环白细胞中,中性粒细胞被认为是缺血性脑损伤的重要介质[35]。许多研究表明外周血中性粒细胞浸润到缺血区加重了缺血性脑损伤[35]。更重要的是,在缺血性卒中的早期阶段(24h内),中性粒细胞被证明是基质金属蛋白酶-9(matrix metalloproteinase-9,MMP9)的重要来源。MMP9阳性的中性粒细胞浸润与缺血性脑卒中的血脑屏障破裂、水肿和出血性转化密切相关[36]。卒中后,除了中性粒细胞来源的MMP9外,中性粒细胞还会释放细胞因子、趋化因子、粘附分子和不同的蛋白酶,从而导致血脑屏障破裂和出血转化[37]。在炎症反应过程中,淋巴细胞也浸润缺血区,介导缺血性卒中后的缺血性脑损伤[33]249。虽然淋巴细胞在缺血性脑损伤中的作用是有争议的[33]248。更多的实验表明,一些特定的淋巴细胞亚型在缺血性损伤的炎症反应中发挥关键作用,是急性缺血性脑卒中后主要的脑保护免疫调节剂[38]。因此,由于NLR在卒中和抑郁中的作用,NLR可能在PSD的发生中起着重要的作用。
4 结论
总之,PSD患者NLR明显升高,且可作为一种潜在的生物标志物用于对PSD患者早期诊断、临床干预具有重要价值。本研究有一定的局限性:首先,炎症过程相对复杂,本文只用中性粒细胞与淋巴细胞的简单比率来说明炎症反应对卒中发病3个月时PSD的影响。其次,该研究是一项观察性研究,样本量相对较小。再者,研究将失语症或病情严重的患者排除在外,可能低估了PSD的实际患病率。最后,NLR只测量一次(入院时),在进一步的研究中有必要评估NLR在卒中后的变化情况,以提供更好的预后信息。

