硬膜外麻醉分娩镇痛对初产妇分娩结局及产时发热影响的回顾性分析
黄丽华 梁曼
(广东省东莞市妇幼保健院,广东 东莞 523000)
1938年硬膜外麻醉被Graffagnino和Seyler医生首次应用于分娩镇痛当中[1]。目前,欧美国家麻醉分娩镇痛技术的应用率高达85%~90%,而我国整体麻醉分娩镇痛率不及5%[2]。自2018年起中国积极推行椎管内麻醉镇痛分娩技术,其作为一种有效的镇痛方式已被医护人员和孕产妇所接受[3],且其在全世界的广泛开展及目前我国的大力推行下,似乎可证明其安全性及人们对该技术的认可,但其在减轻产妇疼痛和降低母胎应激反应的同时,对分娩过程和分娩结局等是否存在不良影响,也一直存在较多争议。国内目前也缺乏硬膜外麻醉镇痛对初产妇分娩结局及产时发热影响的明确数据,因此,本研究回顾性分析我院2018年10-12月实行硬膜外麻醉分娩镇痛的产妇相关数据,探讨其对分娩结局及产时发热的影响,为硬膜外麻醉镇痛在产妇分娩中的应用提供一定的理论依据,现报告如下。
1 资料与方法
1.1一般资料 采用回顾性队列研究的方法,严格按照纳入和排除标准收集2018年10-12月在我院选择阴道试产的1 033例初产妇病例资料。纳入标准:(1)单胎妊娠头位孕37~41+6周初产妇。(2)年龄18~34岁。排除标准:(1)严重内外科合并症。(2)阴道分娩禁忌证。(3)有疤痕子宫、前置胎盘或胎盘早剥等高危因素者。(4)试产期间实施了硬膜外麻醉以外的麻醉镇痛者。本研究经过医院伦理委员会伦理审查,符合伦理要求。根据临产后是否接受硬膜外麻醉镇痛分为接受(EA)组338例和同期条件相似的对照组695例。两组产妇的年龄、孕次、孕周、身高、入院体质量、体质量指数比较差异无统计学意义(P>0.05),具有可比性,见表1。
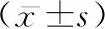
表1 两组产妇基线资料比较
1.2硬膜外麻醉镇痛方法 当产妇宫口开大2 cm后,取左侧卧位,两手抱膝,大腿贴近腹壁,头向胸部屈曲,使腰背部向后弓成弧形。消毒后选取L3~L4间隙作为穿刺点行硬膜外穿刺,穿刺成功后置入硬膜外导管,并妥善固定于产妇背部。先给予试验剂量2%利多卡因3 mL,5 min后无特殊,给予首次剂量0.08%~0.1%罗哌卡因和5 mg舒芬太尼混合液5 mL,然后硬膜外导管上连接患者自控镇痛泵(Patient controlled analgesia,PCA),背景剂量为6~8 mL/h,快速静推剂量为4 mL,锁定时间15 min,限制剂量30 mL/h。宫口开全后停止给药,导管于产后2 h拔除。
1.3观察指标
1.3.1一般情况 年龄、孕次、孕周、身高、体质量和体质量指数。
1.3.2分娩结局 顺产率、剖宫产率、器械助产率、产程时间、会阴切开率、产后出血量、产后出血发生率(胎儿娩出后24 h内阴道出血量≥500 mL,剖宫产者≥1 000 mL登记为产后出血)、新生儿Apgar评分和新生儿窒息发生率。
1.3.3产时发热率 本研究将产时体温≥37.5 ℃统计为产时发热。

2 结果
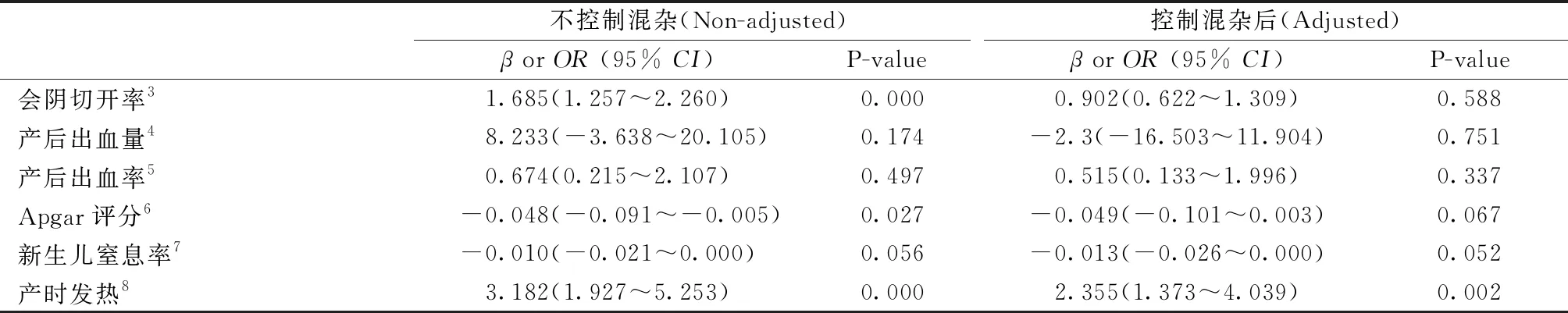
2.1母婴分娩结局情况 在分娩方式的影响方面,结果显示控制混杂因素后,实施硬膜外麻醉镇痛对分娩方式是否为剖宫产的影响差异无统计学意义(P>0.05),对分娩方式是否为顺产及器械助产的影响差异有统计学意义(P<0.05,OR=0.685,2.966),表明实施硬膜外麻醉镇痛降低顺产概率,增加器械助产的发生概率,且实施硬膜外麻醉镇痛顺产比例是未实施硬膜外麻醉镇痛的68.5%,器械助产比例是未实施硬膜外镇痛的2.966倍。在产程时间的影响方面,实施硬膜外麻醉镇痛对第三产程时间的影响差异无统计学意义(P>0.05),对第一产程、第二产程及总产程时间的影响差异有统计学意义(P<0.05,β=5.284,0.232,5.525),表明实施硬膜外麻醉镇痛会增加第一产程、第二产程及总产程时间,且相比未实施硬膜外麻醉镇痛的产妇分别平均增加5.284 h、0.232 h及5.525 h。而在会阴切开比例、产后出血量、产后出血发生率、新生儿Apgar评分、新生儿窒息率方面,实施硬膜外麻醉镇痛与否两组间的差异无统计学意义(P>0.05)。对产妇一般情况及相关混杂因素进行控制后,运用回归模型分析硬膜外麻醉镇痛对初产妇的影响,见表2。
2.2两组间产时发热情况 控制混杂因素后,结果显示实施硬膜外麻醉镇痛对是否会发生产时发热的影响差异有统计学意义(P<0.05,OR=2.355),表明实施硬膜外麻醉镇痛增加产妇发生产时发热的风险,且实施硬膜外麻醉镇痛的产妇发生产时发热的风险是未实施硬膜外麻醉镇痛产妇的2.355倍。
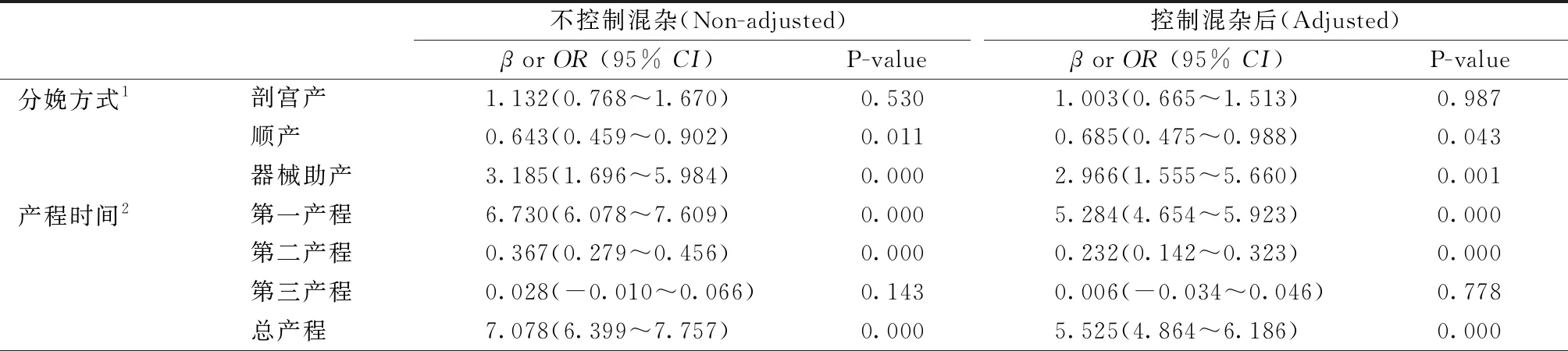
表2 硬膜外麻醉镇痛对初产妇影响的回顾性分析
续表2 硬膜外麻醉镇痛对初产妇影响的回顾性分析
3、4、5、6、7:Adjust for: 年龄、孕次、孕周、身高、体质量、体质量指数、新生儿体质量、羊水性状、是否胎膜早破、破水至分娩间隔时间、产程时间。
3 讨论
3.1硬膜外麻醉镇痛对产程的影响 本研究中实施硬膜外麻醉镇痛的产妇相比未实施硬膜外麻醉镇痛产妇,其第一、第二及总产程时间均明显延长,且分别平均增加5.284 h、0.232 h及5.525 h。实施了硬膜外麻醉镇痛的产妇,由于麻醉作用、麻醉管道、补液管道及胎心监护等的限制,活动可能较对照组减少,且其在宫口开全后往往没有很强的便意感,盆底肌肌张力也有所减退,因此自主用力的效果较差,而产程长的产妇往往精神较疲倦,这又更易导致出现宫缩乏力引起产程进一步延长。Zhang等[4]研究显示初产妇第二产程中位持续时间的第95百分位数在应用及未应用硬膜外阻滞分别为3.6 h和2.8 h。在第二产程延长诊断标准中[5],将经产妇及初产妇行硬膜外镇痛的第二产程时限均比未行硬膜外阻滞的均延长1 h,目前新产程标准已被各大医院所采用,这均证明硬膜外镇痛会增加产程时间是被广泛认可的。但也有不少研究[6-9]显示,硬膜外镇痛分娩可有效缩短产程、降低剖宫产率,本研究与其结果存在差异,这可能与样本量大小差异、药物种类、剂量、分娩镇痛开始及终止时间有关。进行硬膜外麻醉镇痛开始的时机应充分考虑产妇的宫缩水平。因此麻醉药物种类及剂量、硬膜外麻醉开始和结束的最佳时间仍需进一步探讨。
3.2硬膜外麻醉镇痛对分娩方式影响 麻醉镇痛的应用对剖宫产率及阴道器械助产率的影响,始终是产科及麻醉关注的重点之一。本研究结果显示,实施硬膜外麻醉镇痛减少产妇顺产概率,增加产妇器械助产概率,且实施了硬膜外麻醉镇痛的产妇器械助产概率是未实施硬膜外镇痛的2.966倍,但两组剖宫产率间的差异无统计学意义,证明产妇实施硬膜外分娩镇痛会明显增加器械助产率,但并不增加剖宫产比例,这与Hasegawa J[10]的研究结果一致。美国妇产科医师学会在“2017年产科镇痛和麻醉实践指南”中也明确指出,任何分娩镇痛方法都不会增加剖宫产风险[11]。本研究EA组发生器械助产概率较高的原因除药物因素外,可能很大程度上与产程时间的延长有关。Heesen M等[12]研究也表明,硬膜外麻醉镇痛增加阴道器械助产率,可能与药物剂量相关。麻醉药物浓度增加可引起运动神经阻滞,硬膜外镇痛时,产妇盆底肌的肌张力减退,影响胎头旋转,易致胎方位异常引起难产的发生,因而增加器械助产风险。一项Mata分析显示,硬膜外麻醉镇痛下的产妇在第二产程采取直立位比采取仰卧位发生器械助产风险低[13]。也有学者认为硬膜外镇痛下,没有证据显示产妇某一种体位比另一种体位更好,应鼓励产妇选择舒适体位并定时改变体位[14]。针对其延长第一、第二产程及增加器械助产风险,我们在产妇实施硬膜外麻醉镇痛过程中,应积极采取能缩短产程的相关措施如自由体位的运用等,降低产妇器械助产的风险。而本研究在两组产妇会阴切开率、产后出血量、产后出血发生率、新生儿Apgar评分及新生儿窒息发生率方面并无差异,表明硬膜外麻醉对母婴结局并无明显不良影响,相对较安全。
3.3硬膜外麻醉镇痛对产时发热的影响 硬膜外分娩镇痛能有效为产妇减轻疼痛,在带来益处的同时,也存在不良影响,如低血压、头痛、瘙痒、恶心、呕吐等[15-16]。1989年Fusi等[17]首次描述了硬膜外镇痛与产妇体温升高之间的关系。目前,无痛分娩导致母体发热的机制尚未完全清楚,其病因与母体调节及引起炎症有关[18-19]。本研究将产妇分娩过程出现体温≥37.5 ℃登记为产时发热,结果显示实施硬膜外麻醉镇痛增加产妇产时发热的风险,实施硬膜外麻醉镇痛的产妇发生产时发热的风险是未实施硬膜外麻醉镇痛产妇的2.355倍,这与贾瑞喆等[20]的研究结果一致。产程时间的延长可能是硬膜外镇痛的产妇产时发热率明显增高的原因之一。分娩时间较长的孕妇患绒毛膜羊膜炎的风险也增加,这种疾病可表现为发热,而且分娩时间较长的孕妇由于忍受疼痛时间过长、身心疲惫的情况下更有可能选择硬膜外镇痛。此外,感染或炎症可能导致更痛苦的分娩感受,这也使孕妇也更可能要求硬膜外麻醉镇痛。未行硬膜外分娩镇痛的产妇,由于分娩疼痛呼吸加深加快,通过呼吸带走了机体的一部分热量,加快了机体散热。而EA组由于实施了硬膜外镇痛,疼痛减轻后可安静休息甚至入睡,活动也相比对照组减少,散热随之也减少,这可能也是本研究EA组产时发热率较高的原因。Matsukawa T等[21]的研究表明,宫腔温度比母体温度高0.5~0.9 ℃,宫腔随着产妇体温升高而升高。当产妇发热时,胎儿暴露于高温度当中。林莉[22]的研究表明,出生于发热孕妇的新生儿发生不良结局的风险增加2~7倍,实施硬膜外麻醉镇痛的产妇,其围产结局与其是否出现产时发热及发热的程度有关。
综上所述,硬膜外麻醉分娩镇痛会增加产妇器械助产率、增加产妇第一、第二产程时间及产妇产时发热率,但并不增加剖宫产率,且对会阴切开率、产后出血、新生儿Apgar评分及新生儿窒息率并无影响。目前,临床上也尚未发现硬膜外麻醉镇痛分娩有造成严重不良反应的相关报道,可见硬膜外镇痛是一种相对母婴较安全的镇痛方式,可适当进行推广应用,而如何缩短硬膜外麻醉镇痛产妇产程时间、降低器械助产率及如何有效预防其引起的产时发热,避免不良围产结局,是我们下一步的研究重点。

