强直性脊柱炎骶髂关节病变早期的放射影像资料研究
郑勇平,陶阳,张立斯
广东省深圳市龙岗区第二人民医院放射科,广东深圳518112
强直性脊柱炎(AS)为骶骼关节和脊柱附着点炎症为主要症状的全身性疾病,高发于青少年群体,患者多伴有家族史[1]。晚期强直性脊柱炎患者会有脊柱强直、驼背畸形以及不能弯腰等症状,临床治疗较为困难,早期干预可有效减缓本病的发展速度,改善患者预后[2]。当前对于强直性脊柱炎骶髂关节病变还尚无成熟的早期诊断标准,该研究2012年1月—2016年10月通过分析58例患者X线、CT诊断以及MRI诊断资料,旨在探讨3种诊断方式在强直性脊柱炎骶髂关节病变早期诊断中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的58例强直性脊柱炎骶髂关节病变患者作为研究对象,男38例,女20例,年龄21~46岁,平均(26.26±2.32)岁;病程6个月~21年,平均病程(4.68±2.52)年。该组患者均有以下症状:下背部疼痛持续时间>3个月,经休息不能缓解;与同龄人相比,胸廓扩张范围小;活动时腰椎前后和侧屈受限明显;HLA-B27为阳性。
1.2 方法
X线片检查仪器选用日本岛津生产的型号为500 mA的EX-Fast X光机,扫描部分取腰椎和骨盆正位片和侧位片。
CT检查仪器选用美国GE公司生产的64排GEhispeed扫描机,层厚设置为5 mm,层距设置为5 mm,患者取仰卧位,对整个髓骼关节进行扫描。
MRI仪器选用美国GEM RISigna机进行扫描,患者取仰卧位,层厚设置为5 mm,扫描范围包括双侧骶骼关节横断位和斜冠状位短T1反转恢复序列扫描。
1.3 诊断标准
强直性脊柱炎骶髂关节病变参考1984年修订的纽约标准[3]进行判断,0级:正常;Ⅰ级:可疑;Ⅱ级:对称性或非对称性骨质破坏,呈虫蚀样;Ⅲ级:与Ⅱ级类似虫蚀样病变,关节间隙变宽或狭窄;部分关节发生强直性;Ⅳ级:可见Ⅲ级病变,且病变关节完全发生强直。
1.4 统计方法
运用SPSS 20.0统计学软件处理该次研究数据,计数资料以[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 3种诊断特点
X线片诊断主要表现为骼骨关节侧面下骨质侵蚀破坏,且有轻度硬化现象,未见明显间隙。见图1。CT诊断显示,关节面骨质呈锯齿状,遭到严重破坏,可见多发小囊变,关节间隙变窄或模糊不清。见图2。MRI检查显示,关节软骨有炎性水肿现象,T1呈低信号,T2呈高信号,关节软骨遭到严重破坏,T1呈低信号,T2呈高信号,同时伴有不均匀信号,信号强度大小不规则,软骨水肿,关节面下见脂肪沉积,见图3。
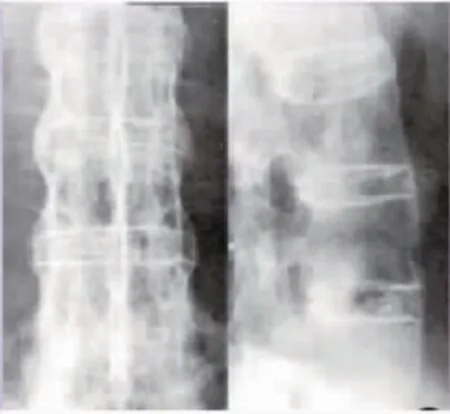
图1 X线诊断Figure 1 X-ray diagnosis
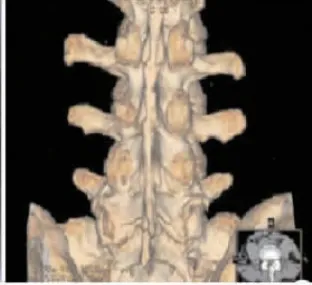
图2 CT诊断Figure 2 CT diagnosis

图3 MRI诊断Figure 3 MRI diagnosis
2.2 3种诊断方式检出率
X线诊断检出率为43.10%,较CT诊断的70.69%显著降低(P<0.05);CT诊断检出率较MRI的94.83%显著降低(P<0.05)。见表1。

表1 3种方式诊断结果比较[n(%)]Table 1 Comparison of three methods of diagnosis results[n(%)]
2.3 3种诊断方式病变分期检出率
在病变O级诊断中,X线检出率为55.17%,显著高于CT诊断的31.03%和MRI诊断的5.17%(P<0.05);在病变Ⅰ级诊断中,MRI检出率为44.85%,显著高于CT诊断的25.86%和X线诊断的5.17%(P<0.05);在病变Ⅱ级诊断中,3种诊断方式检出率差异无统计学意义(P>0.05)。见表2。

表2三种诊断方式病变分期检出率比较[n(%)]Table 2 Comparison of the stage detection rate of the three diagnostic methods[n(%)]
3 讨论
强直性脊柱炎患者多表现为中轴关节慢性炎性病变,累及骶骼关节,可引起脊柱强直和纤维化,造成全身不同程度的病变,若患者在早期没有给予及时治疗,则会逐渐演变为骨性强直[4]。强直性关节炎患者在发病早期,临床症状不明显,主要表现为骶骼关节受累,以腰部疼痛为主,但具体疼痛部位难以确定,或患者自觉骶骼关节深处隐痛,晨起时症状更为明显,随后疼痛感逐渐减轻[5]。随着疾病的发展,发展到晚期后,常累及脊柱,患者主要表现为肋椎关节受累,且活动时疼痛感加剧。研究[6]显示,强直性脊柱炎骶骼关节病变患者随着病情的拖延,其致残率明显增高,若不给予及时有效的诊断和治疗,则严重影响患者预后和生活质量。因此,早期诊断和治疗对于强直性脊柱关节炎骶骼病变患者具有重要意义。
当前对于强直性脊柱炎骶骼关节病变的诊断方法有很多,主要包括X射线平片诊断、CT诊断以及MRI扫描等。其中X线片诊断为强直性脊柱炎常见诊断方式,具有操作简单、费用低廉的优点,但诊断率不高,容易漏诊。采用CT诊断具有分辨率高和检查层面不易受到干扰的优点,可对细微骶骼关节病变进行检查,可提高强直性脊炎骶骼病变的检出率。查广盛[7]研究发现,采用低场MRI诊断,可以发现X线平片和CT扫描不能显示的骨膜炎和骨髓水肿等炎性改变,对于强直性脊柱炎骶骼关节病变的早期诊断优于CT诊断和X线平片诊断。黄振国等人[8]研究发现,MRI对关节面下骨侵蚀病变的检出率显著高于X线平片,CT诊断和MRI诊断骨侵蚀敏感度相近,且两种检测方式均优于X线平片,MRI显示骨侵蚀破坏最佳。在该研究中,亦发现MRI可显示X线平片和CT诊断未发现的强直性脊柱炎骶髂关节病变、软骨异常、骨髓水肿、脂肪沉积及早期骨侵蚀改变等情况。MRI强直性脊柱炎骶髂关病变检出率为94.83%,较X线诊断的43.10%和CT诊断的70.69%显著提高(P<0.05)。MRI诊断显著优于X线诊断和CT诊断,可能与骶骼关节解剖特点等因素有关,采用X线片诊断时,存在双侧关节面重叠或遮盖等情况,对于早期病变判断较难,采用CT扫描可有效克服X线片诊断时重叠、遮盖的缺点,更清晰的显示关节骨质形态和密度的变化[9]。
MRI为医学新技术,主要利用磁共振现象从人体中获得电磁信号,并重建出人体信息,可以有效的避免X线诊断和CT诊断缺点[10]。该研究中,在病变0级诊断中,X线检出率为55.17%,显著高于CT诊断的31.03%和MRI诊断的5.17%(P<0.05);在病变Ⅰ级诊断中,MRI检出率为44.85%,显著高于CT诊断的25.86%和X线诊断的5.17%(P<0.05);3种诊断方式在在病变Ⅱ级诊断中的检出率无明显差异(P>0.05)。这与相关研究[11]结果基本一致。在低级别强直性脊柱炎患者中,其病变部位多为关节滑模软骨,采用常规的X线诊断一般无法显示病变具体状况,CT诊断也难以清晰显示病变部位,但MRI诊断在软组织检查方面具有高分辨率,因此软骨病变状况也可清晰显示[12]。
综上所述,在强直性脊柱炎骶髂关节病变早期的临床诊断中,采用MRI诊断科有效弥补X线和CT诊断的不足,其能够清晰地显示强直性脊柱炎骶髂关节病变、软骨异常、骨髓水肿、脂肪沉积及早期骨侵蚀改变等情况,提高骶骼关节病变检出率。