常规腹部手术与腹腔镜治疗胆囊炎的效果对比
江西省会昌县人民医院普外科 (江西 赣州 342600)
内容提要: 目的:分析常规腹部手术与腹腔镜治疗胆囊炎的效果对比。方法:此次68例研究对象均为本院2016年6月~2018年12月收治的胆囊炎患者,随机分组,每组34例,分别进行常规腹部手术(对照组)和腹腔镜手术(观察组),对比两组手术效果和术后并发症。结果:观察组手术效果方面,手术时长、术中失血量、肛门排气时长、下床活动时间、住院时长各指标均优于对照组,两组差异存在统计学意义(P<0.05)。术后并发症方面,观察组为8.82%,远低于对照组的29.41%,组间差异呈统计学意义(P<0.05)。结论:胆囊炎的治疗中腹腔镜手术效果优于常规腹部手术,能减少术后并发症,促进术后康复。
临床中胆囊炎较为常见,与不良的饮食习惯有着一定关系,加之工作、生活压力的增加,近些年该病的发病率持续走高,通常病发是在化学性刺激、细菌感染等下诱发的炎症反应,有慢性和急性两种形式,患者主要呈腹部剧痛表现[1]。临床治疗中手术切除胆囊是有效的治疗方式,开腹手术是常规方式,不过术后恢复慢、并发症多,为了降低患者的痛苦要对手术进行改进,随着腹腔镜技术的成熟,提高了胆囊切除术的效果,还能缩小手术切口、术后能更快愈合,改善预后[2]。本次本院为了进一步明确腹腔镜与常规手术的效果,展开了对比研究,详情做如下报道。
1.资料与方法
1.1 临床资料
选取68例本院2016年6月~2018年12月收治的胆囊炎患者作为研究对象,分组中使用掷骰子法,观察组和对照组各34例。对照组中男患18例、女患16例,年龄分布29~71岁,平均(46.21±4.28)岁,病程3~69h,均值(36.26±6.52)h;观察组中男患19例、女患15例,年龄分布30~70岁,平均(45.79±4.16)岁,病程2~67h,均值(35.45±6.16)h。两组基线资料差异不存在统计学意义(P>0.05)。入组标准:均符合《外科学》(第六版)中对胆囊炎的诊断标准;所有患者和家属均知晓此次研究,主动签订书面同意书。排除标准:肝胆系恶性肿瘤者;肺、心、肝、肾等严重功能障碍者;严重血液系统疾病者。此次研究经过本院伦理委员会审批。
1.2 方法
1.2.1 观察组(腹腔镜手术)。行全身麻醉,患者呈平卧体位,向左倾斜20~30°、头部垫高25°左右,于脐缘下做约1cm切口,建立CO2气腹,腹压保持在10~15mmHg;分别在剑突下、腋前中线与肋弓下缘交叉点做约2cm切口,置入分离钳、腹腔镜等设备,对腹腔情况进行探查,掌握胆囊炎粘连和严重程度;如果存在粘连要先将其分离,充分露出胆囊三角;将胆囊动脉、胆囊管游离开,使用钛夹夹闭胆囊管、胆囊动脉,应用顺逆结合的方式切除胆囊,从操作孔取出体外,用电凝止血;留置引流管,2~5d后没有血性渗漏、胆汁外漏将其拔出;术后常规给予3~5d抗生素,避免发生感染。
1.2.2 对照组(常规腹部手术)。行全身麻醉,患者呈平卧体位,向左倾斜20~30°、头部垫高25°左右,在右上腹肋缘下做10cm左右切口,逐层切开腹壁和组织,进入腹腔,将胆囊充分暴露出来,游离并结扎胆囊动脉和胆囊管,使用逆行或顺行方式将胆囊切除,留置引流管,关闭切口;同样给予抗生素治疗3~5d。
1.3 观察指标
记录两组患者的手术效果和术后并发症。手术效果评价指标包括:手术时长、术中失血量、肛门排气时间、下床活动时间、住院时长;术后并发症包括:切口感染、腹腔感染、胆道损伤、胰腺炎、败血症。
1.4 统计学分析
使用SPSS22.0软件对研究中所得数据进行记录和分析,[n(%)]代表计数资料,采用χ2检验,均值±平方差(±s)代表计量资料,采用t检验,检验值P<0.05时,表示差异显著呈现统计学意义。
2.结果
2.1 对比68例患者的手术效果
观察组患者手术时长、术中失血量、肛门排气时间、下床活动时间、住院时长各项指标均优于对照组,两组对比差异较大,存在统计学意义(P<0.05),见表1。
表1. 对比68例患者的手术效果(±s)
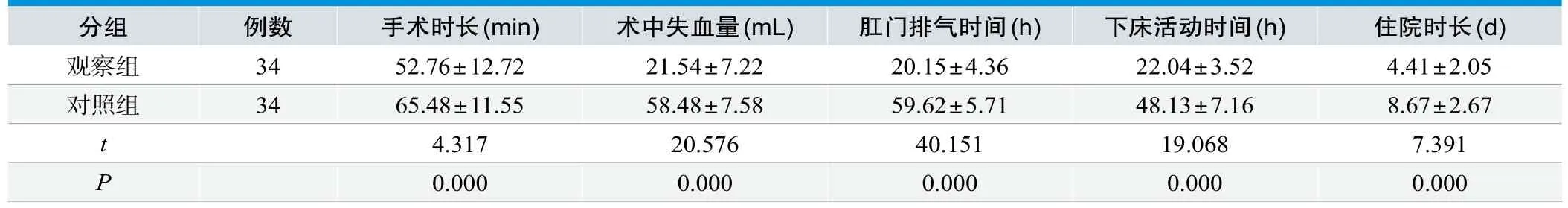
表1. 对比68例患者的手术效果(±s)
分组 例数 手术时长(min) 术中失血量(mL) 肛门排气时间(h) 下床活动时间(h) 住院时长(d)观察组 34 52.76±12.72 21.54±7.22 20.15±4.36 22.04±3.52 4.41±2.05对照组 34 65.48±11.55 58.48±7.58 59.62±5.71 48.13±7.16 8.67±2.67 t 4.317 20.576 40.151 19.068 7.391 P 0.000 0.000 0.000 0.000 0.000
2.2 对比68例患者并发症情况
观察组有3例出现不同并发症,占比8.82%,远低于对照组的29.41%。两组对比差异明显,呈现统计学意义(P<0.05),见表2。

表2. 对比68例患者并发症情况
3.讨论
胆囊炎患者通常会有连续性的剑突区绞痛感,随着病情加重,疼痛程度也会增加,并向右上腹转移,如果是急性发作的患者会伴随体温升高,胆囊周围充血水肿、脓肿,若不及时治疗会诱发肝脓肿、门静脉炎、急性胰腺炎、胆囊坏疽等危险症状,严重威胁着患者的生命健康[3]。目前临床治中主要采用胆囊切除术,开腹手术是常规手术形式,而随着微创技术和仪器设备的发展,腹腔镜被应用到胆囊切除术中,两种手术方式有着不同的优势。
常规的腹部手术也就是开腹手术,有着较好的手术视野,而且手术空间大,便于操作,在临床中被广泛应用,不过经过长时间临床应用发现,该手术方法切口较大,术后患者疼痛强烈,容易诱发腹腔感染、切口感染等并发症,同时切口愈合时间长,还会留下明显的瘢痕,增添患者的痛苦感,所以效果存在一定局限性,难以满足患者的医疗需求[4]。
腹腔镜胆囊切除术属于微创手术,目前已经是较为成熟的技术,具有切口小、出血量少、风险低、并发症少、预后良好等优点;在腹腔镜的放大下,能清晰探查到腹腔,了解胆囊周围环境,能保证操作精准度,减少组织分离和切除等过程中出现不必要的损伤;另外,手术中快速夹闭胆囊管、胆囊动脉,胆囊切除后能快速去除,缩短与周围组织和手术切口的接触时间,能降低脂肪液化、组织肠粘连及腹腔、切口感染等风险,术后患者不易出现感染、水肿等并发症;所以说,腹腔镜手术是能够弥补常规腹部手术不足的先进方式[5]。
本次研究中,行腹腔镜手术的观察组患者与行常规腹部手术的对照组患者相比较,有着更短的手术时长、肛门排气时长、下床活动时间、住院时长,分别为(52.76±12.72)min、(20.15±4.36)h、(22.04±3.52)h、(4.41±2.05)d,还有着更少的术中失血量,为(21.54±7.22)mL,两组对比差异存在统计学意义(P<0.05)。术后并发症方面,观察组共计3例,总发生率为8.82%,对照组共计10例,总发生率为29.41%,两组对比差异呈现统计学意义(P<0.05)。由此可见,与常规腹部手术对比,腹腔镜有着更好的手术效果和康复效果,这是因为腹腔镜手术视野清晰,能提高胆囊分离的准确性,减少手术损伤;同时手术切口小、术中失血量低,对机体的损伤较小,术后能更快恢复健康;另外,手术中能缩短腹腔组织暴露时间、减少暴露范围,从而降低感染发生率,最终让患者最大程度受益[6]。
综上所述,在胆囊炎的治疗中腹腔镜手术与常规腹部手术相比较,有较高的手术质量,术后并发症发生率低,患者能更快康复出院。

