疤痕子宫阴道分娩的临床分析
施艳,董完秀,唐锦清
(桂林市妇幼保健院 产科,广西 桂林 541001)
0 引言
众所周知,随着剖宫产在我国临床上不断地进步和广泛应用,我国近年来剖宫产率明显增加,加之人口政策的调整,疤痕子宫再次妊娠的情况越来越突出,已经受到国内外临床医学的高度重视,如今疤痕子宫再次妊娠阴道分娩率已明显增加。疤痕子宫产妇阴道分娩从心理上以及产妇身体上都需要做好准备,才能够保证疤痕子宫阴道分娩的成功[1]。为了进一步了解疤痕子宫阴道分娩产妇的详细分娩情况,本文通过对疤痕子宫再次妊娠经阴道分娩产与非疤痕子宫经阴道分娩产妇的分娩结局进行对比。
1 资料与方法
1.1 一般资料。选取2018年1月至2019年6月我院收治的150例疤痕子宫再次妊娠经阴道分娩产妇作为研究组,将同期150例非疤痕子宫产妇作为对照组。研究组产妇年龄22-41岁,平均(31.41±3.01)岁,孕周35-41周,平均(38.31±3.07)周;对照组产妇年龄20-38岁,平均(27.52±3.62)岁,孕周37-42周,平均(39.49±2.42)周。两组产妇在一般资料上没有明显差异,无统计学意义(P>0.05)。
1.2 方法
1.2.1 研究组:研究组孕妇及家属有阴道分娩意愿,在妊娠期或分娩前已详细了解了解VBAC的利弊,及发生胎儿窘迫、子宫破裂等的紧急处理措施,入院后医师详细询问上次分娩及手术史,检查骨盆产道情况,了解孕妇阴道状态、宫颈评分、胎儿具体情况以及羊水状况等,并通过B超检查子宫下段疤痕厚度、胎盘附着面、羊水量,结合宫高、腹围及B超估计胎儿大小,对符合阴道试产条件者充分知情告知后签署疤痕子宫阴道试产知情同意书。本组孕妇接受阴道试产前需要对产妇及其家人做好相关健康宣教,告知其阴道分娩的风险性及急诊剖宫产的可能性。疤痕子宫的孕妇临产开始后,医护人员必须密切观察产程并留意该孕妇的身体状况及生命征,询问产妇子宫下段是否出现压痛情况,一旦发现异常应当及时停止阴道试产转为剖宫产,保障母婴安全。产后对产妇进行优质的人本位护理,降低并发症的发生。
1.2.2 对照组:对照组非疤痕子宫孕妇接受常规经阴道分娩的相关检查,了解孕妇妇阴道状况、宫颈评分以及羊水状况等具体情况,利用B超结合产科检查了解胎儿大小及发育情况,为阴道分娩做好准备。临产后,医护人员根据孕妇的具体情况为其进行对应的分娩指导,帮助产妇顺利经阴道娩出胎儿,并完成分娩后的相关护理,避免产妇产后感染。
1.3 观察指标。观察两组孕妇妊娠分娩情况,了解研究组产妇试产成功例数以及试产成功率。对比两组孕产妇分娩结局,包括两组阴道分娩的产程时间、产时出血量、中转剖宫产率、新生儿窒息、Apgar评分、产褥病率、先兆子宫破裂率、中转剖宫产率及指征等指标。
1.4 统计学分析。使用SPSS 17.0软件进行统计学分析,用(±s)来表示计量资料,借助t检验,以百分数(%)表述计数资料,采用χ2检验,P<0.05表示具有统计学意义。
2 结果
2.1 两组产妇试产成功。研究组150名产妇经阴道分娩成功试产127例,试产成功率为84.67%,与对照组150名产妇经阴道分娩成功试产例134,试产成功率为89.33%比较,不具有统计学意义(P>0.05)。
2.2 妊娠结局。研究组疤痕子宫产妇的产程时间、产时出血量、新生儿窒息、Apgar评分等指标与对照组无明显差异,不具有统计学意义(P>0.05),见表1、2、3。
3 讨论
随着二孩政策的实施,近几年来妇产科中疤痕子宫的孕产妇选择阴道分娩的人数再不断增多,一方面疤痕
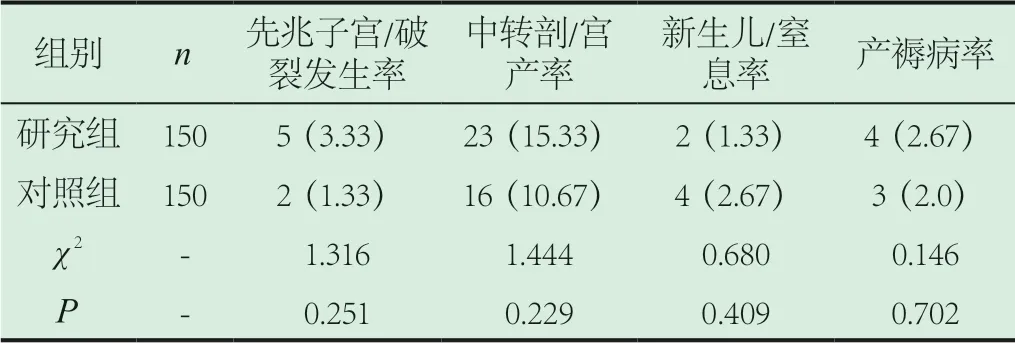
表1 两组分娩结局对比[n(%)]
表2 两组分娩结局对比(±s)

表2 两组分娩结局对比(±s)
组别 n 产程时间(h) 产后出血量(mL) 新生儿评分 住院天数 住院费用研究组 150 6.42±2.11 215±19 9.16±0.24 3.4±1.9 5107.9±1371.5对照组 150 6.11±1.94 211±17 9.12±0.45 3.1±2.2 5056.8±1237.5 t-1.325 2.082 1.414 1.264 2.003 P-0.164 0.056 0.158 0.207 0.087
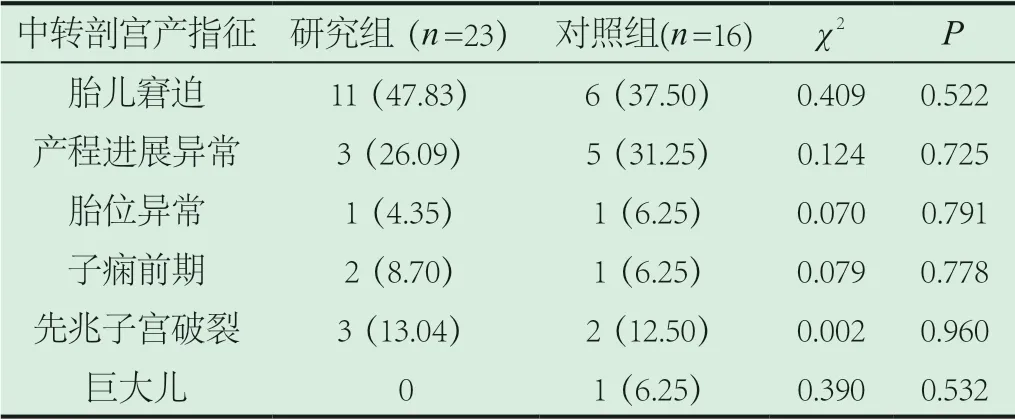
表3 中转剖宫产指征比较[n(%)]
子宫产妇由于之前剖宫产的影响很容易产生负面心理选择阴道分娩,另一方面阴道分娩具备花费费用少,对产妇伤害小的特点,可有效减少产妇产后并发症,改善妊娠结局,提高新生儿Apgar评分,促进产妇康复[2]。疤痕子宫再次妊娠以后出现胎盘前置现象的几率会大大增加[3],子宫壁变薄增加子宫破裂风险。因此,分娩方式的选择对子宫疤痕孕妇尤为重要[4]。
本研究发现疤痕子宫产妇的产程时间、产时出血量、中转剖宫产率、新生儿窒息、Apgar评分、产褥病率、先兆子宫破裂率、中转剖宫产率及指征等指标率等指标与对照组无明显差异(P>0.05)。加强对疤痕子宫再次妊娠孕妇及其家属的健康宣教,孕期建议适当的营养及运动,合理控制体重,降低巨大儿发生率,增加阴道分娩成功率[5]。在疤痕子宫孕产妇选择阴道试产时,医护人员也需要根据疤痕子宫产妇的具体情况为其制定对应的医疗方案和替代方案,尽可能鼓励其阴道试产,并帮助其顺利完成阴道分娩。在产前应当为疤痕子宫孕产妇进行全方位的分析,其是否具备阴道试产的条件,孕妇及家属充分了解VBAC的利弊,及发生胎儿窘迫、子宫破裂等的紧急处理措施,利于做出分娩方式的选择,另外对孕产妇及其家属进行充分的健康宣教稳定其心理情绪,从而避免医患纠纷的发生,将可能出现的危害降低。在分娩中,医护人员则需要做好产程监测,密切的了解产妇子宫下段压痛情况以及产妇的胎儿娩出情况,可与麻醉科医师共同制定分娩镇痛的有效方案,减轻因疼痛导致的社会因素剖宫产,帮助其更好的完成阴道分娩的过程。胎儿娩出后,还需加强对产妇的生命体征的监护以及产后护理,避免产妇出现产后并发症,警惕子宫破裂的发生,必要时进行阴道检查或盆腔超声检查。
综上所述,疤痕子宫阴道分娩具有可行性,在产妇分娩中做好产程监测并选择合适的试产条件可以很大程度上提高产妇分娩的安全性,帮助疤痕子宫产妇顺利完成阴道分娩。

