飞秒激光辅助白内障超声乳化术中激光相关并发症的发生率及其原因△
秦苗苗 陈威 吴坚 陈晓娟 杨梅 缪建国 唐秋阳 季敏 管怀进
飞秒激光辅助白内障超声乳化术(femtosecond laser-assisted cataract surgery,FLACS)是目前最先进的屈光性白内障手术,其精准且微创[1],已被越来越多的临床医师所接受。然而,对于初学该手术者甚至手术已相当熟练的眼科医师,在FLACS术中、术后仍然会出现与飞秒激光相关的并发症[2-3]。这些并发症的发生显然会影响患者的预后。为了预防和治疗上述并发症,进一步提高患者的满意度以及术后视力,我们调查了在我院行FLACS的老年性白内障患者与激光相关并发症的发生率及其原因,现报告如下。
1 资料与方法
1.1 一般资料调查2017年6月至2019年9月在南通大学附属医院眼科行FLACS的老年性白内障患者。所有患者术前检查均符合白内障手术要求,排除其他眼部疾患或影响眼部手术的全身性疾病。入组患者共498例678眼,年龄为(59.12±14.50)岁,全角膜散光度为(0.95±0.58)D,角膜内皮细胞计数为(2708.14±300.67)个·mm-2,中央前房深度为(2.65±0.54)mm,眼轴长度为(24.14±2.80)mm,眼压为(15.60±4.50)mmHg(1 kPa=7.5 mmHg)。其中312眼散光度为(0.48±0.21)D,均为<0.80 D;366眼散光度为(1.35±0.49)D,均为≥0.80 D。本研究遵循《赫尔辛基宣言》所要求的伦理学原则,患者均知情同意并签署知情同意书。
1.2 方法
1.2.1 术前检查方法所有患者均行以下眼科检查:裸眼及矫正远视力、非接触式眼压计、裂隙灯显微镜、眼A超、眼B超、角膜内皮显微镜、LenSTAR、Pentacam(测量全角膜散光)、眼后节OCT等。另外,使用VERION数字化导航系统采集眼前节图像用于术中角膜子午线的定位。每一项检查均由同一位操作熟练的技师进行。
1.2.2 手术方法所有患者均由同一位技术熟练的医师使用Alcon LenSx飞秒激光手术系统和Centurion超声乳化仪完成FLACS。术前准备,设定好飞秒激光手术参数(表1),启动激光,进行晶状体前囊膜切开、预劈核,制作透明角膜主切口和侧切口,对于全角膜散光度≥0.80 D的患者行飞秒激光,完成一对弧形角膜松解切口来矫正散光。激光手术完毕,解除负压环。将患者移至超声乳化手术台,置开睑器,用角膜切口分离器分别分离角膜主切口、侧切口,注入黏弹剂,确定撕囊完整后取出囊膜,水分离及水分层,进行晶状体核的超声乳化,注吸皮质,植入人工晶状体,水密切口。术毕结膜囊内涂妥布霉素地塞米松眼膏,包扎术眼。记录术中与激光相关的并发症发生情况。

表1 Alcon LenSx飞秒激光手术参数设置
1.2.3 并发症量化方法本研究使用Adobe Photoshop CC 2017对并发症进行量化分析。(1)前囊膜切开不完整:将前囊膜未完全切开处的两侧边缘点(白色圆点)与角膜中心相连获得两条相交直线,所得夹角(红色夹角)度数即为前囊膜切开不完整的弧度(图1A),根据弧度大小统计分类为<90°、90°~<180°及≥180°三个区间。(2)角膜切口靠内:画出原本设定角膜主切口的外缘连线(蓝色短虚线)与实际所做的主切口的外缘连线(蓝色短实线),测量出两线之间的距离(红色短直线)即为角膜切口偏移内侧的距离(图1B),根据距离大小统计分类为<0.75 mm、0.75~<1.50 mm及≥1.50 mm三个区间。(3)角膜切口倾斜:画出原本设定主切口的外缘连线(蓝色虚线)与实际所做的主切口的外缘连线(蓝色实线),两线之间的夹角度数(红色夹角)即为角膜切口倾斜度(图1C),根据夹角大小统计分类为<10°、10°~<20°及≥20°三个区间。(4)弧形角膜松解切口偏中心:找出成对的弧形角膜切口连线的中点(白色圆点),该中点与角膜中心之间的距离(红色直线)即为弧形角膜松解切口偏中心的距离(图1D),根据距离大小统计分类为<0.5 mm、0.5~<1.0 mm及≥1.0 mm三个区间。(5)瞳孔缩小(|N|):N=飞秒激光后瞳孔直径-飞秒激光前瞳孔直径,N为负值,瞳孔缩小;N为0,瞳孔不变。根据|N|值大小统计分类为<2.0 mm、2.0~<4.0 mm及≥4.0 mm三个区间。(6)前囊膜撕裂、劈核不完整、角膜切口分离不全、负压环脱失及结膜下出血,均未进行量化。

图1 激光相关的并发症量化示意图 A:前囊膜切开不完整;B:角膜切口靠内;C:角膜切口倾斜;D:弧形角膜松解切口偏中心
2 结果
2.1 激光相关并发症的发生率各种激光相关并发症的发生率结果见表2。
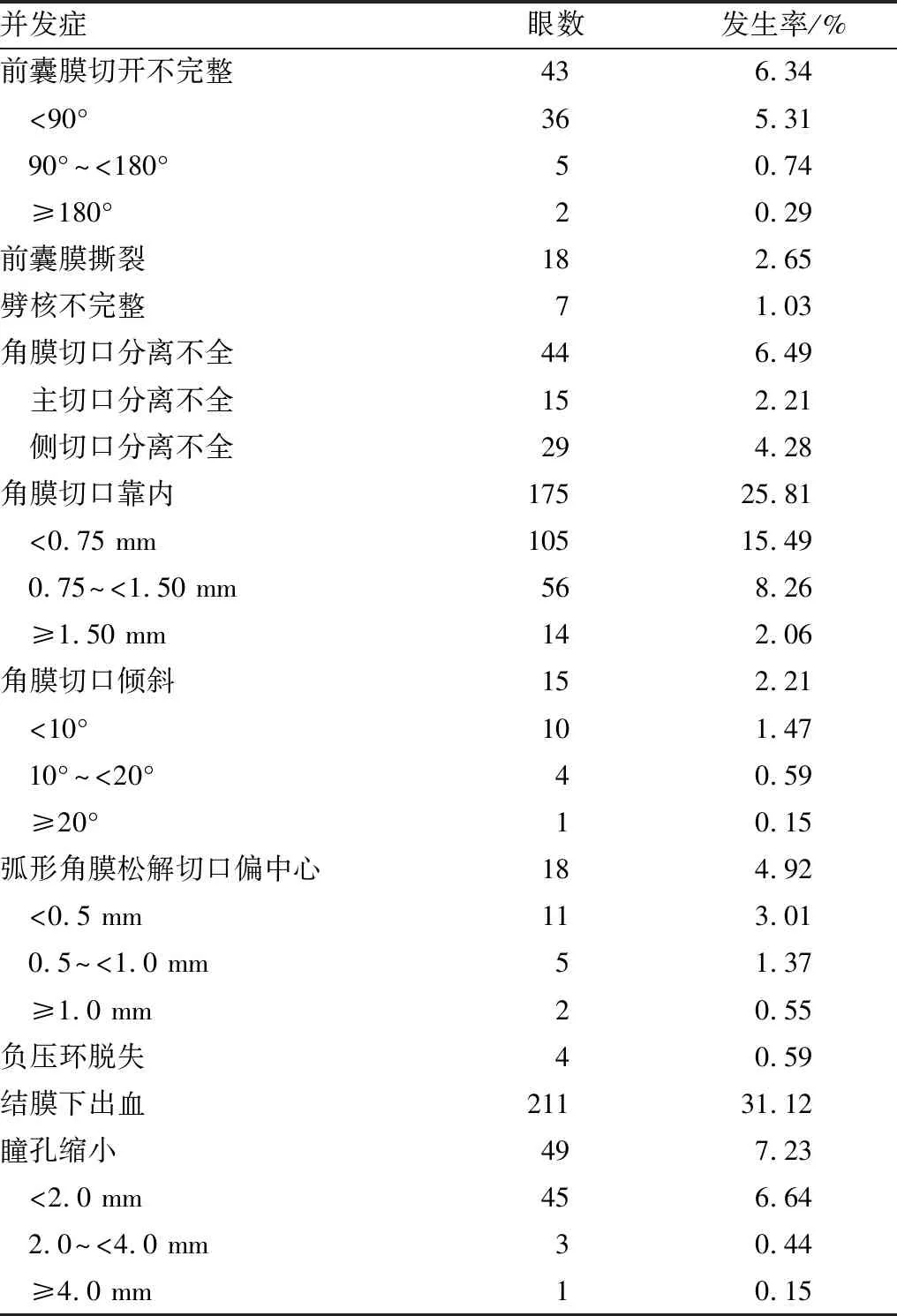
表2 激光相关并发症的发生率
2.2 激光相关并发症的原因构成前囊膜切开不完整的原因构成有:眼位偏斜(41.86%)、过熟期白内障(23.26%)、PI下气泡(18.60%)、前囊膜致密混浊(13.95%)及前房内存在乳化硅油小滴(2.33%)。前囊膜撕裂的原因构成有:前囊膜切开不完整(55.56%)和囊膜边缘受力不均(44.44%)。劈核不完整的原因构成有:Ⅳ度硬核白内障(42.86%)、全白过熟期白内障(28.57%)、激光产生的气泡(14.29%)及前房内存在乳化硅油小滴(14.29%)。角膜切口分离不全的原因构成有:老年环(45.45%)、血管翳(31.82%)、眼位偏斜(13.64%)及激光产生的气泡(9.09%)。角膜切口靠内的原因构成有:眼位偏斜(50.28%)、角膜变形(38.86%)及老年环(10.86%)。角膜切口倾斜的原因构成有:眼位偏斜(53.33%)、角膜变形(40.00%)及老年环(6.67%)。弧形角膜松解切口偏中心的原因构成有:眼位偏斜(44.44%)、角膜变形(38.89%)及老年环(16.67%)。负压环脱失的原因为患者配合不佳(100.00%)。结膜下出血的原因为高负压(100.00%)。瞳孔缩小的原因构成有:前囊膜切口与虹膜太接近(63.27%)、糖尿病(26.53%)及打完激光后等待时间过长(10.20%)。
3 讨论
FLACS可以制作精准的前囊膜切开、预劈核、透明角膜切口及角膜缘松解切口,大大提高了手术的准确性、安全性和预测性。然而,任何技术的应用均会伴有相关的并发症,从而影响患者术后的视觉质量。故本研究调查了FLACS患者术中与激光相关并发症的发生率并探讨其发生的原因。
有研究报道,前囊膜切开不完整发生率为1.40%~20.00%[4-5],是FLACS中常见并发症之一。本研究中前囊膜切开不完整的发生率为6.34%,发现其主要与眼位偏斜和过熟期白内障有关。眼位偏斜使得前囊膜切开不在同一平面;过熟期白内障皮质溢出至前房,导致激光能量不能穿透前囊膜。本研究通过量化分析发现,前囊膜切开不完整主要集中在最小量化区间,其产生的主要原因也为眼位偏斜。为了避免眼位偏斜,术者在术前应向患者充分宣教并在术中指导患者眼球保持正位;如果患者为过熟期白内障,术者可适当地增加激光能量使前囊膜切开完整。前囊膜切开不完整的弧度越大,前囊膜撕裂的发生率就越高。国外研究报道,前囊膜撕裂的发生率为4.00%[2]。本研究中前囊膜撕裂发生率仅为 2.65%,主要是由于术者取出前囊膜时会轻轻用撕囊镊下压囊膜中央,将其向中央牵拉,观察前囊膜是否从周边部呈360°完全游离,再移除前囊膜。因此我们建议术者一旦发现前囊膜撕裂,先缓慢移除前囊膜,后续水分离和超声乳化时需操作轻柔,在人工晶状体植入过程中应避开撕裂区。
有研究报道,劈核不完整的发生率为0.50%~1.67%[4,6],可能与晶状体核块大小、硬度及劈核方案有关。本研究劈核不完整的发生率为1.03%,其中42.86%患者伴有Ⅳ度硬核白内障,这会导致激光束不能穿透晶状体核,从而导致劈核不完整。故我们建议术者在术前要对晶状体核块大小和硬度进行评估,选择合适的激光能量和劈核方案来减少其发生。即使存在硬核白内障无法完全劈开后板层的问题,仍然推荐使用飞秒激光预劈核,这可以减少后续超声乳化能量。一旦发生劈核不完整,术者可使用手工劈核完成超声乳化手术。
Bali等[7]研究表明,角膜切口分离不全的发生率为13.60%。本研究中角膜切口分离不全的发生率为6.49%,其中77.27%患者角膜切口附近存在老年环或血管翳,这些因素的存在导致激光不能穿透角膜外切口,从而引起角膜切口分离不全。如果发生角膜切口分离不全,术者可使用手术刀辅助完成透明角膜切口。为了避免角膜切口分离不全,术中制作角膜切口时应避开老年环和血管翳。
有文献报道,角膜切口位置异常(角膜切口靠内或倾斜)的发生率为10.90%,这与负压环吸引后引起眼位偏斜或角膜变形有关[8-9]。本研究角膜切口位置异常的发生率为28.02%(包括角膜切口靠内或倾斜)。切口越靠近角膜光学区,手术源性散光发生风险越高,术后视力越差[9-10]。倾斜角度越大引起的屈光意外可能性越大,给术者带来更大的操作难度,容易导致更多的手术并发症。此外,我们还分析了弧形角膜松解切口偏中心发生率为4.92%。众所周知,角膜缘松解切口目的是用来矫正散光,但如果其发生偏中心,会明显增加散光,影响患者术后视觉质量。我们通过量化分析发现上述并发症主要集中在较小的量化区间,主要原因为眼位偏斜。眼位偏斜发生的主要原因是患者对正确眼位的理解不充分,这在理论上是可以避免的。另外也有文献报道,弧形角膜松解切口偏中心可能与LenSx飞秒激光机有关,因为该机器使用固定大小的角膜缘作为测量参照,不同患者的角膜缘大小会影响切口的定位[10]。为避免以上并发症,术者在术前应充分向患者宣教并在术中耐心指导其配合;术中对接眼球时应确保眼球保持正位以便对接后系统能准确识别眼球解剖结构,拟行切口的位置应调整精确并避开角膜欠透明区域。
国外研究报道,接触式机型负压环脱失的发生率为1.40%~2.50%[2-3],发生的征兆有:PI压平区域发生半月形水迹、多余结膜组织进入PI下方以及PI固定区域内出现气泡或皱褶[7]。本研究中负压环脱失的发生率为0.59%,均为患者术中配合不佳,负压吸引固定后眼球突然转动或用力闭眼,从而引起负压环固定不牢导致负压环脱失。一旦发生负压环脱失,术者应立即松开脚踏,终止激光操作,眼球表面注少许黏弹剂,调整激光参数继续手术。另外,术前教育以及术中使用硬头托可降低负压环脱失的风险[11]。
在既往报道中,结膜下出血是FLACS中最为常见的并发症,Nagy等[2]研究表明,结膜下出血的发生率为34.00%,与重复docking和负压吸引时间延长有关。本研究结膜下出血的发生率为31.12%,接近于Nagy等[2]研究结果,发生的主要原因是高负压吸引后球结膜下小血管破裂出血。结膜下出血无需特殊处理,一般在术后1周左右自行吸收,不会对患者的术后视觉质量造成影响[12-14],但会对患者的心理造成恐惧。术者在术前进行充分宣教、滴用血管收缩剂,术中轻柔操作、尽可能缩短操作时间,可最大程度减少结膜下出血的发生。
瞳孔缩小也是FLACS术中出现的不可避免的并发症之一,Nagy等[2]报道其发生率为 32.00%。本研究遵循姚克等[15]的建议,术前常规使用散瞳剂联合普拉洛芬滴眼液,瞳孔缩小发生率为7.23%,与张广斌等[16]研究结果(6.92%)接近。本研究发现瞳孔缩小的主要原因为前囊膜切口与虹膜太接近,飞秒激光产生的冲击波会影响瞳孔缘虹膜,从而刺激虹膜收缩,引起瞳孔缩小。我们通过量化分析发现,大部分瞳孔缩小都集中在较小的量化区间,其产生的主要原因是飞秒激光过程中产生的能量可以直接影响虹膜。瞳孔缩小程度越重,术中越难操作,晶状体皮质越容易残留,虹膜也更易损伤,后囊膜也更容易破裂,术后炎症反应也越重。瞳孔轻度缩小可于术中前房内注入0.10 mL(110 000)盐酸去甲肾上腺素注射液或眼用黏弹剂散大瞳孔,重度瞳孔缩小(瞳孔直径≤2.00 mm)[15]可于术中使用机械装置帮助散大瞳孔。
综上所述,FLACS有其临床优势,但也存在因各种原因而出现激光相关的并发症,眼科手术医师应关注这些并发症的防治。术前应合理选择手术适应证,术中严格按规范操作,从而运用新技术为患者提供更为安全有效的治疗。

