不同时机体位摆放对凶险性前置胎盘患者母婴结局的影响
冯苗倩 张春元 黄伟 刘晓虹 曾伟
凶险性前置胎盘是妊娠晚期阴道流血常见原因,也是妊娠期极其严重的并发症之一,剖宫产手术终止妊娠是凶险性前置胎盘的主要处理方法,是确保患者生命安全的必要方式[1-2]。硬膜外麻醉联合腰硬联合麻醉是剖宫产常用的麻醉方式,对于既往有剖宫产史的瘢痕子宫患者效果更加明显[3]。但即便是好的麻醉方案,对于凶险性前置胎盘患者而言,手术过程中出血量多,此时除麻醉因素外的影响,可能会增加患者切除子宫风险,增加不良结局的发生。既往研究表明[4],体位的摆放会对行剖宫产术产妇的妊娠结局带来影响,可见改良术中体位摆放可能对减少甚至纠正低血压等不良结局发生的意义重大。考虑可将改良体位用于凶险性前置胎盘剖宫产术中,以改善患者妊娠结局。目前,关于不同体位在剖宫产术中的应用价值相关研究较多,但具体何种时机体位摆放更利于母婴结局尚无定论,尤其是在凶险性前置胎盘患者中的使用情况研究更少。基于此,本研究旨在探讨不同时机体位摆放对凶险性前置胎盘患者母婴结局的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年8月至2019年12月我院收治的50例在腰硬联合麻醉下行剖宫产术的凶险性前置胎盘患者为研究对象,纳入标准:均符合《妇产科学》[5]中凶险性前置胎盘诊断标准,并经超声或核磁共振等检查确诊;均行剖宫产术;患者及家属对本研究知情并签署知情同意书;均选择腰硬联合麻醉,且无麻醉禁忌证。排除标准:合并肝、肾等脏器病变;妊娠期合并心、脑、血管疾病;伴抑郁或焦虑等精神疾病史;合并免疫系统疾病;胎儿宫内窘迫、胎儿畸形或伴有先天性疾病者。本研究内容经我院医学伦理委员会批准同意。采用随机数字表法将其等分为对照组和观察组,对照组平均年龄(27.56±2.36)岁;平均体质量(54.12±2.06)kg;平均产次(3.10±1.05)次;平均孕周(37.16±1.26)周;平均手术时间(1.02±0.44)h;受教育程度:初中及以下6例,高中/中专12例,大专及以上7例;前置胎盘类型:边缘型2例,部分型2例,完全型21例。观察组平均年龄(27.52±2.33)岁;平均体质量(54.20±2.04)kg;平均产次(3.09±1.02)次;平均孕周(37.11±1.28)周;平均手术时间(1.04±0.42)h;受教育程度:初中及以下7例,高中/中专11例,大专及以上7例;前置胎盘类型:边缘型3例,部分型2例,完全型20例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 不同时机体位摆放方法 所有患者麻醉后均在右腰臀部垫特制沙袋,调整手术床左侧倾斜15°~20°。对照组患者在手术开始时将特制沙袋移出,并摆平手术床;观察组患者于手术开始后剖开子宫前移出特制沙袋,并摆平手术床。
1.2.2 腰硬联合麻醉下剖宫产手术 常规消毒铺巾,患者入室后均开放静脉通道,常规监测心电图、血压、心率、血氧饱和度等生命体征。利用硬膜外穿刺针于L2-L3或者L3-L4间隙进行穿刺,成功后经硬膜外穿刺针孔置入腰穿针,见脑脊液流出后注入1%罗哌卡因1.5 ml+10%葡萄糖1.5 ml,经硬膜外置管,若麻醉效果不佳可经硬膜外追加2%利多卡因,控制麻醉平面在T6水平。患者进入麻醉状态后逐层切开皮肤、皮下组织,分离腹直肌,剪开腹膜,将子宫切开后,利用正确的手法将胎儿取出。
1.2.3 护理方案 (1)术前。责任护士携带术前访视单等资料探视患者,通过查阅资料全面了解其病情,耐心询问药物过敏史、输血史等情况;检查患者皮肤及血管情况,并评估其依从性;术前告知患者常规禁食、禁饮,麻醉时体位摆放的注意事项;告知患者麻醉后可能产生的不良反应及无痛导尿术注意事项,以取得患者理解;主动向患者介绍医护人员及抢救设备,缓解其紧张、焦虑等不良情绪,提高分娩信心。(2)手术当日。责任护士提前15 min调整手术室温度,一般控制在25 ℃;利用暖风机对床位进行加温,保证术中温度38 ℃,新生儿辐射保暖台调至32 ℃;对患者及新生儿衣服加热备用。(3)预防仰卧位低血压综合征。术前密切监测患者血氧饱和度、血压及心率等各项生命体征,留置18G留置针,护理人员配合麻醉医师进行深静脉穿刺;当患者无心、肺功能异常情况时加快补液;护理人员协助麻醉医师摆放患者体位,面向患者,一手扶双膝,另一手扶住患者头部向胸部前屈,保证腰椎充分弯曲;麻醉结束后与麻醉医师共同协助患者平卧,此刻麻醉医师立即将特制沙袋垫于患者右腰臀部床单下,并由巡回护士将手术床左侧倾斜15°~20°,使子宫转向左侧,以降低下腔静脉及腹主动脉受压所引起的低血压,必要时给予升压药物干预,另一名巡回护士为患者留置导尿管。(4)预防产后出血。术前及时备血,术中一旦出血超过500~1000 ml及时通知血库备血;术前准备好抢救药品,当胎儿娩出后遵医嘱给予宫缩剂干预,以加强子宫收缩,必要时给予凝血因子干预;开放3条静脉通道,其中1条为深静脉,以保证术中血容量得到快速补充;手术切口尽量避开胎盘附着处;胎儿娩出后利用止血带阻断子宫血供,将附着面的胎盘清除,缝合止血,必要时对胎盘植入处的子宫进行楔形切除;对于难以控制的胎盘植入面积过宽出血立即给予子宫切除,及时挽救患者生命。(5)病情观察及记录。对患者进行持续心电监护,密切监测并记录胎心音、产妇心率、血压、呼吸及意识等变化;及时观察并记录出血量,当出血量超过500 ml立即告知主刀医师,并检查患者血气、凝血功能、电解质等,以确定输注制品的数量及种类;仔细记录并观察患者尿液,及时汇报异常情况。
1.3 评价指标 (1)比较两组产妇升压药使用率、仰卧位低血压综合征发生率、剖宫产加子宫球囊堵塞率。采用焦虑自评量表(self-ratinganxiety scale,SAS)[6]评估两组患者焦虑情绪,该量表包括20个项目,采用4级评分法,分界值为50分,>50分即判定焦虑。(2)新生儿结局。记录并对比两组新生儿窒息率、新生儿转入新生儿重症监护病房(neonatel intensive care unit,NICU)率;采用阿氏评分(Apgar评分)于出生后1,5 min评价新生儿身体状况,包括呼吸、心率、肌张力、皮肤颜色、对刺激产生的反应等,每项0~2分,总分10分,其中8~10分为无窒息;4~7分为轻度窒息;0~3分为重度窒息[7]。(3)满意度。产妇及其家属通过填写本院自制护理满意度调查问卷评估患者对护理人员的满意程度,该表重测效度为0.786,内容包括:术前宣教、体位摆放舒适度等,总分100分,>90分为非常满意,60~90分为满意,<60分为不满意。

2 结 果
2.1 两组产妇不良结局、焦虑发生率比较 观察组产妇不良结局及焦虑发生率均低于对照组,差异有统计学意义(P<0.05),见表1。
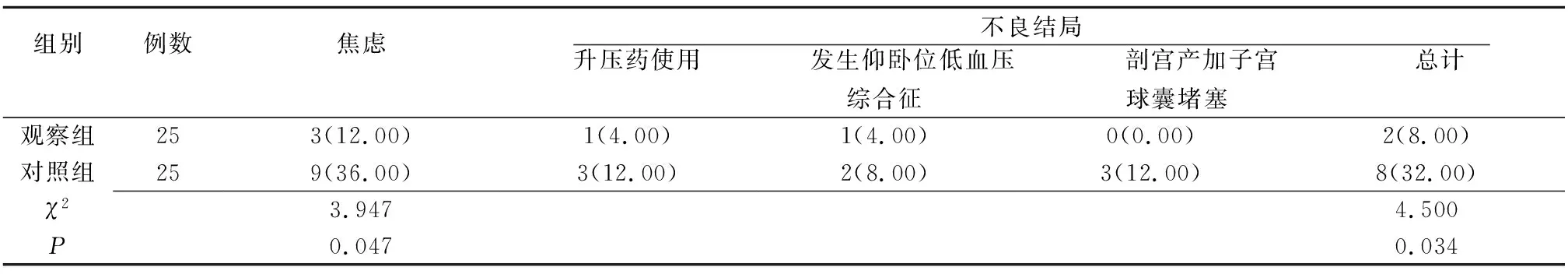
表1 两组产妇不良结局、焦虑发生率比较 例(%)
2.2 两组新生儿结局比较
2.2.1 两组新生儿窒息、转入NICU发生率比较 两组新生儿窒息、转入NICU发生率比较差异无统计学意义(P>0.05),见表2。
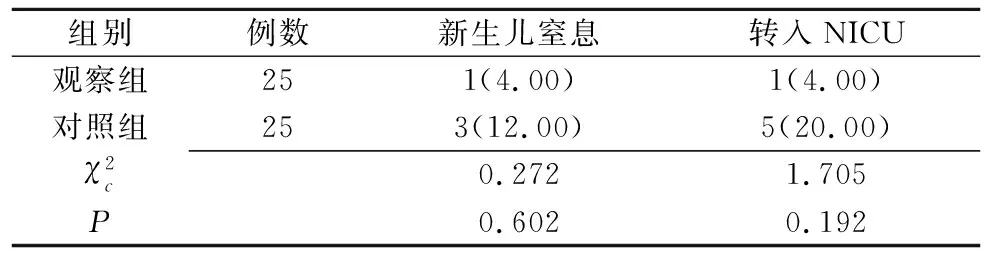
表2 两组新生儿窒息、转入NICU发生率比较 例(%)
2.2.2 两组新生儿出生后1,5 min Apgar评分比较 观察组新生儿出生后1min Apgar评分高于对照组,差异有统计学意义(P<0.05);出生后5 min两组新生儿Apgar评分比较差异无统计学意义(P>0.05),见表3。
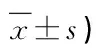
表3 两组新生儿出生后1,5 min Apgar评分比较(分,
2.3 两组产妇满意度比较 两组产妇满意度比较差异无统计学意义(P>0.05),见表4。
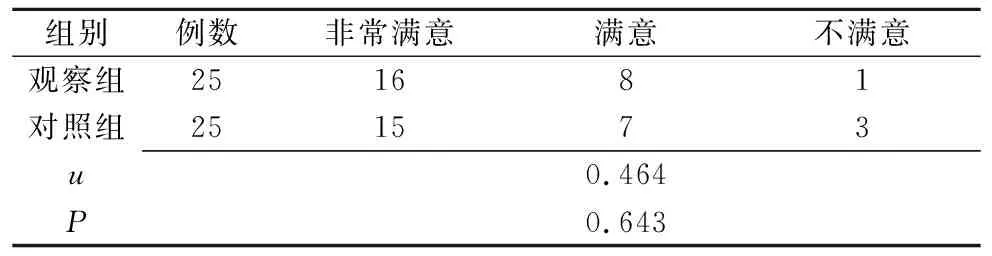
表4 两组产妇满意度比较(例)
3 讨 论
剖宫产终止妊娠是凶险性前置胎盘的处理手段,腰硬联合麻醉是该术式常用的麻醉方式,具有起效快、安全性高等优点,在瘢痕子宫手术麻醉中效果较为明显[8-9]。本研究对凶险性前置胎盘的剖宫产产妇均采用腰硬联合麻醉。但需要注意腰硬联合麻醉起效快,药物在短时间内快速起效带来的不良影响也随之增加,因凶险性前置胎盘手术难度较大,此时患者极易因仰卧位低血压导致低血压综合征发生,增加不良结局风险,不利于母婴安全[10-11]。研究显示,对剖宫产产妇围手术期采取不同体位,可在一定程度上影响母婴结局,尤其是麻醉体位备受关注,如麻醉至手术结束产妇持续取仰卧位,因妊娠子宫对下腔静脉产生压迫,使回心血量减少,心输出量下降,进而导致低血压,反之适当调整产妇体位则可以避免低血压的发生[12-13]。
手术床左侧倾斜15°~20°是应用在剖宫产术中的主要体位方式,该体位不仅可有效减轻产妇子宫压迫下腔静脉、髂总静脉及腹主动脉,还可增加回心血量及心输出量,对预防长时间仰卧位低血压综合征具有重要作用[14-15]。本研究中为全部凶险性前置胎盘患者右腰臀部垫特制的沙袋,该沙袋放置后主要避免患者体位移动,增加其舒适感。此外,于患者右腰臀部垫沙袋还可确保腰麻麻醉平面的控制,麻醉期间将臀部垫高,在一定程度上利于麻醉药物的扩散,进而提高麻醉效果,达到较好的镇痛及镇静效果,继而减轻患者应激反应,降低新生儿窒息及转入NICU发生率。随着胎儿在子宫的生长发育,产妇不断增大的子宫对下腔静脉产生压迫,易减少回心容量,极易发生仰卧位低血压综合征,因下腔静脉走行在脊柱右侧,此时若在患者右侧腰臀部垫沙袋,或者手术床左倾15°~20°,可使子宫向左偏移以解除对下腔静脉的压迫,进而降低仰卧位低血压综合征发生率,减少术中升血压药物的使用,更利于母婴结局[16-17]。
虽然目前关于剖宫产应用不同体位对母婴结局影响的研究相对多见,但何种时机体位摆放更利于母婴结局尚无定论,尤其是在凶险性前置胎盘中的应用更少。为更进一步指导凶险性前置胎盘产妇剖宫产干预的效果及安全性,本研究分别对比了不同时机体位摆放对产妇母婴结局的影响,结果显示,观察组产妇升压药使用率、仰卧位低血压综合征发生率、剖宫产加子宫球囊堵塞率、焦虑情绪发生率均低于对照组(P<0.05),观察组新生儿出生后1min Apgar评分高于对照组(P<0.05),表明不同时机体位摆放对凶险性前置胎盘产妇母婴具有不同影响,与在手术开始时将特制沙袋移出比较,于手术开始后剖开子宫前移出特制沙袋,并摆平手术床,更利于降低升压药使用率、仰卧位低血压综合征发生率,对改善母婴结局意义重大,临床应用价值更高。推测该结果可能与观察组体位摆放时间较长,延长了沙袋垫置时间有关,但其具体机制尚不可知,且无较多循证学依据作为理论支持,加之本研究纳入样本量少,研究所得结果也可能存在一定偏差,研究仍有局限,还需要在未来展开大量大样本、前瞻性、多中心的研究加以验证,证实不同时机体位摆放在凶险性前置胎盘剖宫产中的应用价值,以指导临床。
综上所述,为凶险性前置胎盘产妇手术开始后剖开子宫前移出特制沙袋并进行体位摆放,可减少产妇不良结局,提高新生儿Apgar评分,有利于母婴安全。

