2型糖尿病患者海马静息态功能连接研究
赵莲萍,柳瑞芳,陆亚姗,黄刚*,张文文,何万利
1.甘肃省人民医院放射科,甘肃兰州 730000;2.甘肃中医药大学临床医学院,甘肃兰州 730000;*通讯作者 黄刚 keen0999@163.com
2型糖尿病(type 2 diabetes mellitus,T2DM)患病率不断升高,其认知障碍发生率显著高于非糖尿病患者[1-2],且罹患抑郁的风险比正常人群高2~3倍[3]。这种脑损害严重影响患者的自我管理能力及依从性,增加了社会负担。目前T2DM患者脑损害的机制尚未阐明。研究表明,海马中存在丰富的胰岛素受体及糖皮质激素受体,可能与T2DM患者的认知损害和共病抑郁有关[4-5]。静息态功能磁共振成像(resting-state functional magnetic resonance imaging,rs-fMRI)已广泛应用于包括糖尿病在内的多种认知神经心理疾病的研究,并取得一定的成果[6-9],但关于T2DM海马静息态功能连接(functional connectivity,FC)的研究鲜有报道。本研究拟采用rs-fMRI探讨T2DM患者海马与全脑之间的FC异常模式,为进一步阐明T2DM患者认知损害和共病抑郁的神经病理生理机制提供神经影像学依据。
1 资料与方法
1.1 研究对象 纳入2017年11月—2019年6月在甘肃省人民医院代谢病诊疗中心就诊的63例T2DM患者以及64例性别、年龄、受教育年限匹配的健康志愿者作为对照组。纳入标准:①T2DM符合1999年WHO 2型糖尿病诊断标准,无严重T2DM并发症[10];对照组血压、血糖、睡眠无异常;②汉族,年龄18~70岁,男女不限;③右利手;④受教育年限≥6年;⑤纳入研究前2个月未服用任何精神药物。排除标准:①有中枢神经系统器质性病变;②有精神心理疾病史及家族史;③有严重头部外伤史;④有酒精依赖及毒物使用史;⑤有明显的听力或视力障碍;⑥妊娠期、哺乳期及目前正在服用避孕药的女性;⑦过去3个月内进行过电抽搐、磁刺激治疗者;⑧有MRI检查禁忌证者。所有受试者均对本研究知情并签署知情同意书。本研究已通过甘肃省人民医院伦理委员会审核批准(2018-088)。
1.2 临床变量采集及认知心理量表评定
1.2.1 临床变量采集 分别记录两组受试者的性别、年龄、受教育程度及体重指数。记录T2DM患者的病程。T2DM患者禁食至少10 h后,清晨8点采集静脉血检测空腹血糖、糖化血红蛋白、空腹胰岛素、血浆皮质醇等,并通过软件HOMA2 Calculator计算稳态模型胰岛素抵抗指数。对照组以指尖采血法测量随机血糖。
1.2.2 认知心理量表评定 由经过专业培训的1名副主任医师和1名住院医师对所有受试者进行认知心理量表测定,包括简易智能精神状态检查量表、蒙特利尔认知评估量表(Montreal cognitive assessment,MocA)[11]、汉密尔顿抑郁量表-24项(Hamilton depression scale-24,HAMD-24)[12]和汉密尔顿焦虑量表(Hamilton anxiety scale,HAMA)[12]。
1.3 MRI数据采集及处理
1.3.1 MRI数据采集 采用Siemens Agnetom Skyra 3.0T MR 32通道头线圈采集。受试者清醒平卧,固定头部。由同1名经过培训的放射科医师完成所有扫描。先行常规结构像的MRI平扫,排除颅脑内器质性病变。rs-fMRI采用血氧水平依赖梯度回波-回波平面成像序列,轴面扫描,扫描参数:TR 2000 ms,TE 30 ms,翻转角90°、视野(FOV)224 mm×224 mm,矩阵64×64,层厚3.5 mm,间距0.7 mm,层数33,激励次数1,每次采集420个时间点,扫描时间14 min 8 s。结构像采用三维颅脑容积MRI序列,矢状面扫描,扫描参数:TR 2530 ms,TE 2.35 ms,TI 1100 ms,翻转角7°,FOV 256 mm×256 mm,矩阵256×256,层厚1.33 mm,间距0.665 mm,激励次数1,扫描时间5 min 23 s。
1.3.2 图像数据预处理 采用基于Matlab的SPM 12和DPABI_V4.0软件对rs-fMRI图像数据进行预处理。具体过程包括DICOM格式转换、剔除前10个时点、层时间校正、头动校正(剔除头动平动>2.0 mm,或转动>2.0°的受试者数据)、空间标准化(重采样为3 mm×3 mm×3 mm)、空间平滑(平滑核半高全宽为4 mm)、去线性漂移和回归去除协变量(头动、脑脊液、脑白质和全脑均值信号)。由于大脑中的脑白质、脑脊液信号以及头动等可影响进一步分析,故将该信号及Friston 24个方向的头动参数作为协变量回归以减少其影响,提高结果的准确性。
1.3.3 基于种子点的FC分析 通过WFU_PickAtlas软件,提取aal模板中的双侧海马作为种子脑区,分别计算双侧海马与全脑各体素之间的FC以及种子脑区的时间序列与全脑各体素时间序列间的Pearson相关系数r。为提高数据的正态性,通过Fisher'sr-to-z变换得到zFC图,再进行后续统计分析。
1.4 统计学方法 采用SPSS 24.0软件,计量资料以表示,组间比较采用独立样本t检验;计数资料组间比较采用χ2检验。P<0.05表示差异有统计学意义。将性别、年龄、受教育程度、体重指数及头动参数作为协变量,以两样本t检验分别比较双侧海马为种子点的全脑FC的组间差异,经高斯随机场(GRF)多重比较校正,以单个体素P<0.005,簇大小P<0.05表示差异有统计学意义。提取组间差异显著脑区的FC值分别与临床变量、认知心理量表评分进行Pearson相关分析。P<0.05表示有统计学意义。
2 结果
2.1 基本资料比较 因头动超标,预处理时剔除7例T2DM患者及7例对照者,然后因组间年龄不匹配继续剔除对照组年龄较大的9例,最终纳入56例T2DM患者与48例对照组受试者。两组受试者性别、年龄、受教育年限及体重指数比较,差异均无统计学意义(P>0.05);MoCA、HAMD-24、HAMA量表评分比较,差异有统计学意义(P<0.05),见表1。
表1 T2DM组与对照组的基本资料比较(±s)
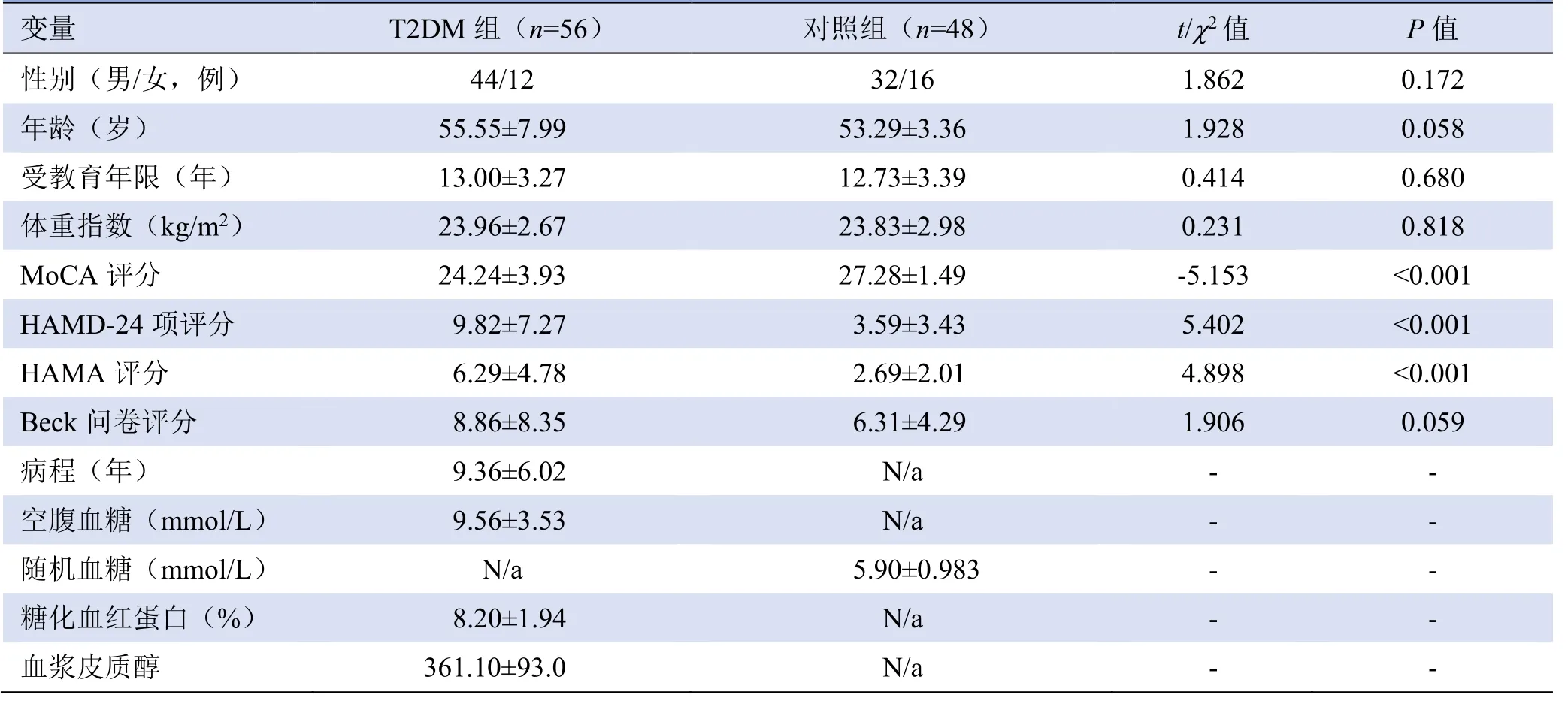
表1 T2DM组与对照组的基本资料比较(±s)
注:MoCA为蒙特利尔认知评估量表,HAMD-24项为汉密尔顿抑郁量表-24项,HAMA为汉密尔顿焦虑量表
变量 T2DM组(n=56) 对照组(n=48) t/χ2值 P值 性别(男/女,例) 44/12 32/16 1.862 0.172 0.058 受教育年限(年) 13.00±3.27 12.73±3.39 0.414 0.680 年龄(岁) 55.55±7.99 53.29±3.36 1.928 体重指数(kg/m2) 0.818 MoCA评分 24.24±3.93 27.28±1.49 -5.153 <0.001 23.96±2.67 23.83±2.98 0.231 <0.001 HAMA评分 6.29±4.78 2.69±2.01 4.898 <0.001 HAMD-24项评分 9.82±7.27 3.59±3.43 5.402 0.059 病程(年) 9.36±6.02 N/a - - Beck问卷评分 8.86±8.35 6.31±4.29 1.906 - 随机血糖(mmol/L) N/a 5.90±0.983 - - 空腹血糖(mmol/L) 9.56±3.53 N/a - - 血浆皮质醇 361.10±93.0 N/a - - 糖化血红蛋白(%) 8.20±1.94 N/a -
2.2 基于种子点的FC分析结果 与对照组相比,T2DM组左侧海马与右侧楔前叶、左侧顶下小叶及后扣带回FC显著减低(表2,图1)。未见左侧海马FC增高的脑区及右侧海马FC显著差异脑区。相关分析显示,左侧海马与右侧楔前叶(r=0.271,P=0.044)及左侧后扣带回(r=0.353,P=0.008)FC值与高密度脂蛋白水平呈弱正相关,见图2。
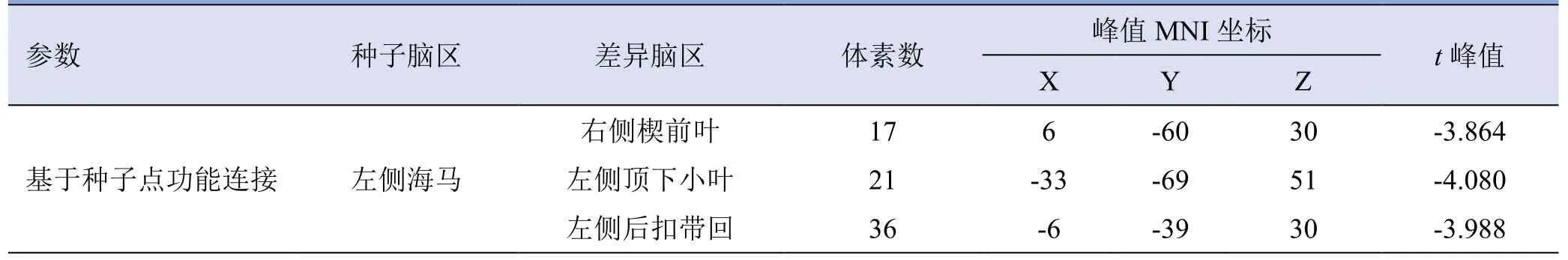
表2 T2DM组与对照组基于种子点功能连接分析的两样本t检验
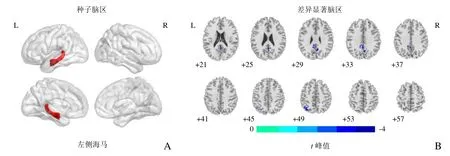
图1 T2DM组与对照组基于种子点功能连接分析的两样本t检验结果。
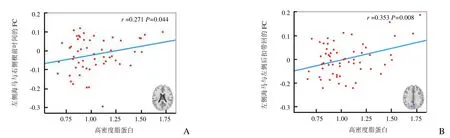
图2 T2MD患者功能连接减低脑区的FC与临床变量的相关性。
3 讨论
本研究采用认知神经心理量表评分结合静息态基于种子点的FC方法,分析了T2DM患者双侧海马与全脑之间的FC,发现T2DM患者MoCA认知功能评分显著减低,汉密尔顿抑郁及焦虑评分显著增加。左侧海马与后扣带回、右侧楔前叶及左侧顶下小叶间的FC显著减低。T2DM组左侧海马与右侧楔前叶及左侧海马与左侧后扣带回间的FC值均与高密度脂蛋白水平呈弱正相关。
糖尿病伴发认知功能障碍及抑郁症状常见。本组T2DM患者的MoCA评分显著低于对照组,汉密尔顿抑郁评分及焦虑评分显著高于对照组,与文献报道结果一致[1-3]。既往研究发现,45%~48%的T2DM患者有轻度认知功能障碍[13-14],这可能与遗传、炎症及肥胖有关[13-15]。T2DM人群中罹患抑郁的患病率高达28%[16];且T2DM与抑郁之间存在双向联系[17-18]。T2DM人群罹患抑郁的风险高于普通人群,且抑郁也会使T2DM的患病风险增加60%[19]。既往研究发现,T2DM共病抑郁与患者的年龄、病程长短及身体健康状态等有关[20-21]。然而,T2DM伴发认知功能障碍和抑郁的具体机制尚不明确。
海马是大脑边缘系统的重要组成部分,与其他边缘脑区及默认网络存在广泛联系,是学习记忆[22]及高级认知情感加工功能[23]的重要中枢。因海马中存在丰富的胰岛素受体[4]及糖皮质激素受体[5],故其功能改变可能与T2DM患者认知功能和情绪功能异常密切相关。Wang等[24]的大样本磁共振波谱研究发现,T2DM患者海马肌酸和肌醇升高,肌酸升高提示海马的能量合成存在异常,可能与T2DM胰岛素抵抗及葡萄糖代谢紊乱有关。肌醇升高可能是由于T2DM胰岛素抵抗引起细胞内第二信使传递障碍所致,进一步支持本研究结果。后扣带回、楔前叶及顶下小叶均是默 认网络(default mode networks,DMN)的核心脑区。本研究中,T2DM患者左侧海马与左侧后扣带回、顶下小叶及右侧楔前叶间的FC显著减低,提示T2DM患者的左侧海马与DMN之间的FC受损。DMN涉及的脑区主要包括内侧前额叶、前/后扣带回、楔前叶、颞叶、顶下小叶及海马等,其功能与人脑对内外环境的监测、清醒状态维持、情绪加工、自我内省及情景记忆提取等密切相关[25-26]。在重性抑郁障碍[27]、双相障碍[28-29]及阿尔茨海默病[30]等认知神经心理疾病中均发现了DMN的功能异常。另外,Sun等[31]研究发现T2DM患者的海马与DMN间的FC减低,进一步支持本研究结论。然而,Fang等[32]研究发现<40岁T2DM患者中,左侧海马与DMN的左侧额下回及顶下小叶的功能连接增强。这可能与T2DM不同发展阶段大脑的不同功能重组有关。因此,海马与DMN间FC的异常可能参与了T2DM患者认知损害和共病抑郁的神经病理生理过程。
本研究还发现左侧海马与右侧楔前叶间及左侧后扣带回间FC值与高密度脂蛋白水平呈正相关,提示T2DM患者高密度脂蛋白越低,海马与右侧楔前叶间及左侧后扣带间FC受损越明显。T2DM患者易伴发脂代谢紊乱。Dan等[13]研究发现,T2DM伴轻度认知功能障碍者血浆脂肪素水平显著增加,高血浆脂肪素是T2DM患者认知功能障碍的独立决定因子,进一步支持本研究结论。因此,T2DM左侧海马FC受损与脂代谢紊乱及认知功能有关。但由于纳入样本量有限,本研究未发现静息态FC值与认知功能评分之间的相关性。
总之,T2DM存在显著的认知功能受损及抑郁症状,其左侧海马与多个DMN关键脑区的FC受损,提示海马与DMN间FC受损可能是T2DM患者认知损害及共病抑郁的重要神经病理生理机制。本研究的不足之处在于仅评价了T2DM患者海马的功能连接,未行海马结构分析,故海马功能改变与结构改变的因果关系尚不能阐明。另外,海马可根据不同功能更精细地分为不同的亚区[33];但本研究并未分析海马各功能亚区与全脑的FC改变。因此,后续研究中应收集更大样本资料,根据海马不同亚区划分,联合结构与功能影像学结合T2DM的认知神经心理量表及临床资料,更全面系统地分析T2DM患者认知及情绪功能受损的神经机制,为早发现和早干预T2DM患者脑损害提供影像学依据。
关于优秀论文优先发表的通知
为了尽快将影像学专业的新发现和重大科研成果在本刊发表,本刊针对符合以下条件的来稿实行优先审理和优先发表。
1.国家级和省部级基金项目论文。
2.获得国家级和省部级科技进步奖的论文。
3.研究具有重大创新,为国内首创或达到国内、国际领先水平的创新性科研成果,并经专家审稿确认的论文。
4.作者提出优先发表,并提供2位同行业内知名专家(不同研究单位)评议,包括研究的创新性、科学性以及同意优先发表的理由。
5.我刊鼓励高质量实验研究和创新性应用型研究论文的优先发表。
凡要求优先发表的论文,作者需提供关于论文科学性、创新性说明和查新报告。凡申请优先发表的论文,由本刊编委会审定通过后,将于3个月内优先刊出。
《中国医学影像学杂志》编辑部

