外固定技术治疗不稳定性骨盆骨折的效果与安全性评价
刘丰
泰安市泰山区人民医院骨科,山东泰安 271000
人的骨盆一般在16 岁左右完全融合, 具有支撑身体、连接下肢的功能。 随着现代交通事业发展,交通意外事故发生率不断上升, 骨盆骨折在意外伤害所致骨折中占据了较大的比例。 据统计,不稳定性骨盆骨折在骨盆骨折中约占20%[1]。 患者在遭受交通事故等高能力损伤后,常伴有大量出血、失血性休克等病症,在这一情况下不稳定性骨盆骨折死亡率可高达35%[2]。 临床治疗不稳定性骨盆骨折常用有切开复位内固定术, 但因患者合并症较多治疗效果不尽如人意。 此外,骨盆解剖结构较为复杂,切开复位内固定术治疗发生并发症几率较大[3]。 为了促使患者更快恢复,提高患者生活质量,临床逐渐将外固定技术应用于治疗不稳定性骨盆骨折中。基于此,该文选择2017年12 月—2019 年4 月骨科收治的84 例不稳定性骨盆骨折患者进行对比研究,评价其治疗的效果与安全性,现报道如下。
1 资料与方法
1.1 一般资料
对该院骨科于收治的不稳定骨盆骨折患者, 从中选择84 例作为该次研究对象,盲选法随机分为观察组与对照组,各组42 例。 该研究经过伦理会同意,入组标准:①符合中华中医药学会骨伤分会会议文件中相关标准;②均为新鲜、闭合性骨折;③出现不同程度下肢旋转等;④患者与家属均为自愿参与;⑤临床资料完整。 排除标准:①无法行外固定治疗者;②合并代谢性骨病者;③心肺与肝肾功能不全者; ④依从性差者。 观察组中男性患者23例,女性患者19 例;患者最小年龄为25 岁,最大年龄为48 岁,中位年龄为(41.92±1.43)岁;交通事故伤21 例,高处坠落伤14 例,压砸伤7 例。对照组中男性患者22 例,女性患者20 例;患者最小年龄为28 岁,最大年龄为52 岁,中位年龄为(42.48±1.37)岁;交通事故伤23 例,高处坠落伤13 例,压砸伤6 例。两组患者在性别、年龄、损伤原因方面区别差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组患者采用切开复位内固定术治疗, 患者取仰卧位,采用硬膜外麻醉,常规铺设消毒巾。 在患者耻骨联合上方切开2 cm,逐层切开皮下组织,分离韧带、剥离骨膜后,使耻骨联合部位充分暴露。 对患者骨折部位进行复位,放入钢板并固定。 之后,逐层缝合皮肤,常规放置引流管。
观察组患者采用骨盆外固定术治疗,患者取仰卧位,实施硬膜外麻醉。 通过X 线照射确定骨折部位,选择在髂前后上棘连线前处进针,在髂脊正中位置做一切口,钻开骨皮质后置入螺钉[4]。 之后,将螺钉固定在髂脊两侧,安装外固定支架,确定稳定性后拧紧支架。
两组患者术后均接受了常规心电监护、抗感染治疗、卧床休息等,术后3 d 拔除引流管。
1.3 评价标准
观察与比较两组患者手术指标、Majeed 功能评分、治疗总有效率以及并发症发生率。
Majeed 功能评分为百分制,根据患者下肢旋转、疼痛感、步态异常情况进行评分,分数越高表明患者恢复骨盆功能恢复越好。
疗效判定标准:患者术后恢复良好,术后Majeed 评分在85 分以上视为显效;患者术后步态基本正常,疼痛感减轻,Majeed 评分在55 分及以上视为有效; 治疗后尚未达到以上标准的视为无效[6]。 治疗总有效率=(显效例数+有效例数)/总例数×100.00%。
1.4 统计方法
借助SPSS 18.0 统计学软件整理资料。 计量资料以(±s)表示,采用t检验;计数资料以(n)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 手术指标
观察组患者手术时间、 术后排气时间、 拔除引流时间、肿胀消退时间以及骨痂形成时间更短,与对照组差异有统计学意义(P<0.05)。 见表1。
表1 两组手术相关指标对比(±s)Table 1 Comparison of surgical indicators between the two groups(±s)
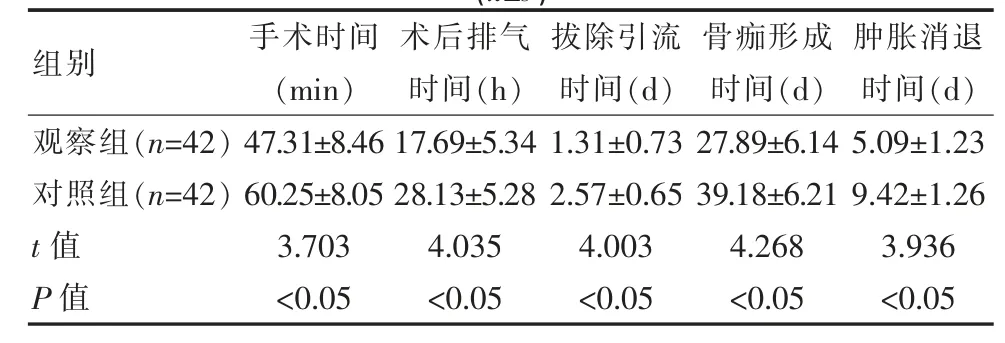
表1 两组手术相关指标对比(±s)Table 1 Comparison of surgical indicators between the two groups(±s)
组别手术时间(min)术后排气时间(h)拔除引流时间(d)骨痂形成时间(d)肿胀消退时间(d)观察组(n=42)对照组(n=42)t 值P 值47.31±8.46 60.25±8.05 3.703<0.05 17.69±5.34 28.13±5.28 4.035<0.05 1.31±0.73 2.57±0.65 4.003<0.05 27.89±6.14 39.18±6.21 4.268<0.05 5.09±1.23 9.42±1.26 3.936<0.05
2.2 Majeed 功能评分
治疗前两组Majeed 功能评分差异无统计学意义(P>0.05),治疗后观察组平均Majeed 功能评分明显高于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组治疗前后Majeed 功能评分[(±s),分]Table 2 Majeed function score before and after treatment in two groups[(±s),points]

表2 两组治疗前后Majeed 功能评分[(±s),分]Table 2 Majeed function score before and after treatment in two groups[(±s),points]
组别 治疗前 治疗3 个月后 治疗6 个月后观察组(n=42)对照组(n=42)t 值P 值71.35±3.64 72.12±3.52 1.042>0.05 87.29±2.03 80.43±2.01 4.152<0.05 94.82±3.34 85.97±3.25 4.328<0.05
2.3 并发症情况
观察组术后并发症发生率为2.38%,并发症发生率更低,与对照组差异有统计学意义(P<0.05)。 见表3。
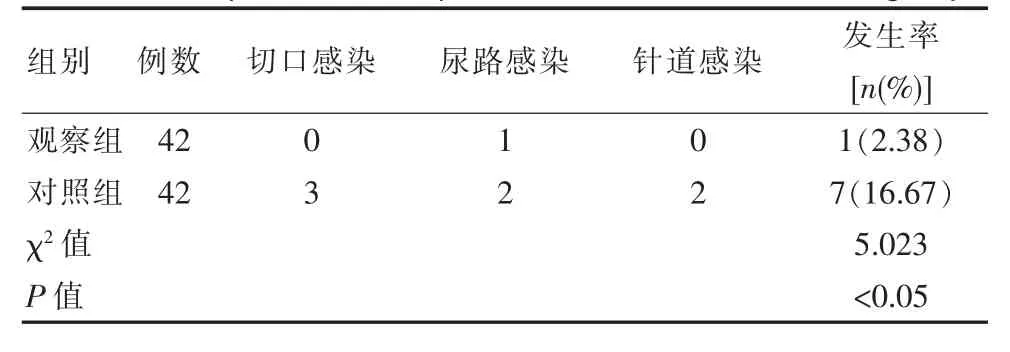
表3 两组并发症发生率比较Table 3 Comparison of complication rates between the two groups
2.4 临床疗效
观察组治疗总有效率为95.24%,明显高于对照组,差异有统计学意义(P<0.05)。 见表4。
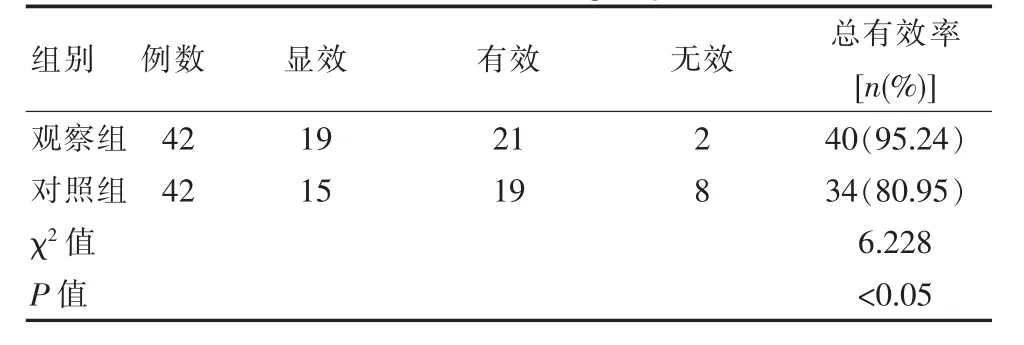
表4 两组治疗总有效率比较Table 4 Comparison of total effective rates of treatment between the two groups
3 讨论
骨盆呈闭合环形结构,具有传导体重、保护盆腔脏器等作用, 其中后部骶髂韧带复合体是骨盆承重的主要部分。 临床将骨盆损伤分为稳定性与不稳定性损伤,在遭受超出组织负荷外力时, 骨盆受损但未见旋转与垂直不稳定情况为稳定性骨折;否则为不稳定性骨折。 正常生理结构下,骨盆的旋转稳定性依赖于骶髂韧带等组织,垂直稳定性则依赖于骶结节等组织,同时还需要环装结构维持。国外有文献报道,在盆骨稳定性分析中,后环约占60%,其余为前环[7]。 参考损伤部位等信息,将盆骨骨折分为A、B、C 3 大型, 除了A 型外的类型均为不稳定性骨盆骨折。Tile B 型损伤多表现为旋转不稳定,而垂直方向未发生明显位移,这类损伤主要是由于后方韧带完整、骨之间的加压作用等因素作用,可进一步分为B1 与B2 压型。 Tile C型损伤是不稳定旋转与垂直同时存在的骨盆骨折类型,保守治疗效果不佳而且容易愈合不良、 双下肢不等长等并发症,严重的可能导致患者死亡[8]。
手术是治疗不稳定性骨盆骨折有效方式, 以往常用切开复位内固定等内固定手术治疗, 这一术式尽管可以及时解除骨折端对周围神经组织的压迫, 恢复骨盆正常结构,但骨折端固定效果有待提高,内固定抗应力能力较差,术后可能发生移位等情况,患者术后恢复时间较长[9-10]。与这一术式相比,骨盆外固定术固定效果更佳,骨折端出现移位、 出血的可能性较低, 外固定抗应力水平更高,能够为骨折端提供适合其生长的生物学环境。 除此之外,在外固定情况下,骨折部位相对静止,且固定支架更容易取出,避免因为取出固定支架给患者带来二次伤害,也有利于患者进行早期康复锻炼,促进骨盆功能恢复。
在该研究中, 观察组治疗3 个月后、6 个月后Majeed功能评分为:(87.29±2.03)分、(94.82±3.34)分明显高于对照组(80.43±2.01)分、(85.97±3.25)分(P<0.05)。 观察组患者手术时间(47.31±8.46)min、术后排气时间(17.69±5.34)h、拔除引流时间(1.31±0.73)d、肿胀消退时间(5.09±1.23)d以及骨痂形成时间 (27.89±6.14)d 短于对照组 (60.25±8.05)h、(28.13±5.28)h、(2.57±0.65)d、(9.42±1.26)d、(39.18±6.21)d,与对照组具有统计学差异(P<0.05)。 观察组总有效率95.24%高于对照组80.95%, 并发症发生率2.38%低于对照组16.67%(P<0.05)。 候江伟等[11]对60 例不稳定性骨盆骨折患者分别给予不同疗法治疗, 结果发现: 治疗后,观察组有效率94.64%明显高于对照组71.43%,不良反应发生率3.57%明显低于对照组的13.2%。 与该文结果基本一致。
综上所述, 对不稳定性骨盆骨折患者采用骨盆前外固定术治疗可以缩短手术、术后引流以及恢复时间,有利于患者骨盆功能恢复,疗效与安全性更高。

