鼻咽癌放疗后行改良咽鼓管吹张对鼓室积液发生情况的观察
林浩然 杨田福 杨丽 李锐锋 梁华锋 李郁明
(暨南大学附属顺德医院耳鼻喉头颈外科,广东 佛山 528305)
鼻咽癌放疗后并发症发病率很高,放疗可引起耳部尤其中耳的损伤,是鼻咽癌患者放疗后的主要并发症之一,其中分泌性中耳炎发病率最高,主要是以鼓室积液及听力下降为主要特征的中耳非化脓性炎症,常伴耳鸣、耳闷塞感等症状,严重影响鼻咽癌患者放疗后的生活质量。本文主要探讨鼻咽癌放疗后行改良咽鼓管吹张后鼓室积液的发生、发展情况。
1 资料与方法
1.1一般资料 选择我院2017年1月至2018年6月完成放疗的60例鼻咽癌患者,其中男33例,女27例,年龄22~76岁,平均(47.6±3.2)岁。患者均确诊为鼻咽癌,其中T120例、T219例、T316例、T45例。鼻咽部放射剂量为60~75 Gy,颈部预防剂量50~60 Gy,颈部治疗剂量55~70 Gy。所有患者均接受1个疗程放疗,随访1年未见复发。所有病例无严重肝肾及心脑血管疾病,无鼻内镜、耳内镜、纯音听阈、声导纳检查禁忌症,可以耐受以上检查。将60例患者随机分为吹张组(n=32)和对照组(n=28)。吹张组中男17例,女15例,平均(46.2±7.8)岁,体重(59.2.3±4.4) kg;对照组中男16例,女12例,平均(47.3±3.6)岁,体重(58.1±5.2) kg。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。患者及家属均知情同意。
1.2方法 吹张组加用改良咽鼓管吹张器[2](又名:中耳负压治疗仪)吹张。患者先将水含于口中,手拿仪器,一侧鼻孔用硅胶头抵住,另一侧鼻孔用手按住,确保两个鼻孔是处在密封下。档位调至Ⅱ,打开仪器后向患者的鼻腔内导入3 s气流,在确保仪器仍在正常运行时把水吞下,这时可以明显感觉到自己的咽鼓管、耳内有气流专稿感,如鼓膜未见活动,则增加吹张时间(3 s→5 s→8 s→10 s递增),直至见鼓膜活动,记录鼓膜活动的档位及时间,或者直至Ⅱ档10 s(此时为最大档位和时间);每天使用2次,早晚各1次,每次吹两下,每个月复查需要观察的指标。对照组行随访观察,发生鼓室积液后予以鼓室进行注射的治疗。方法:对患者的外耳道、鼓膜做好消毒、清洁工作,鼓膜表面麻醉,穿刺抽液之后,将1 mL地塞米松注入,疗效不理想者可重复3~4次,每周1次,连续治疗1个月。两组均观察12个月。于患者放疗结束时开始起计算,放疗后12个月内每月分别对其进行鼻内镜、耳内镜、纯音测听、声导纳检查,并做好图像的选择、保存等工作。经鼻部检查时用1%丁卡因加1:1000肾上腺素棉片表面麻醉收缩鼻腔黏膜。检查鼻部、肿瘤原发部位、双侧耳部均患者取平卧位。Madsen Orbiter 922对患者进行纯音测听,根据有关标准,在隔声室内进行测试。声导纳测试采用GSI- 33 Version 2中耳分析仪,探测音为226Hz,在隔声室中完成,两结果均打印保存。
1.3观察指标及标准 比较两组患者干预12个月鼓室积液发生率;观察两组鼓室积液发生的高峰时间以及峰值大小;比较两组患者鼓室积液的存在时间;比较两组鼓室积液的治疗效果。疗效评价标准[3],分为治愈、好转、无效。总有效率=治愈率+好转率。比较两组患者干预期间化脓性中耳炎、鼓膜穿孔、鼓室粘连等并发症发生情况。
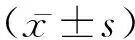
2 结 果
2.1放疗后分鼓室积液的发生情况 放疗后,吹张组发生鼓室积液9例(30.0%),对照组发生23例(76.7%),吹张组发生率明显低于对照组,差异具有统计学意义(χ2=17.51,P<0.05)。
2.2放疗后分鼓室积液发生的高峰期 吹张组发生鼓室积液的高峰在放疗后第6个月,对照组发生鼓室积液的高峰在放疗后第3个月,吹张组鼓室积液出现的高峰明显比对照组延后,且峰值低。见图1。
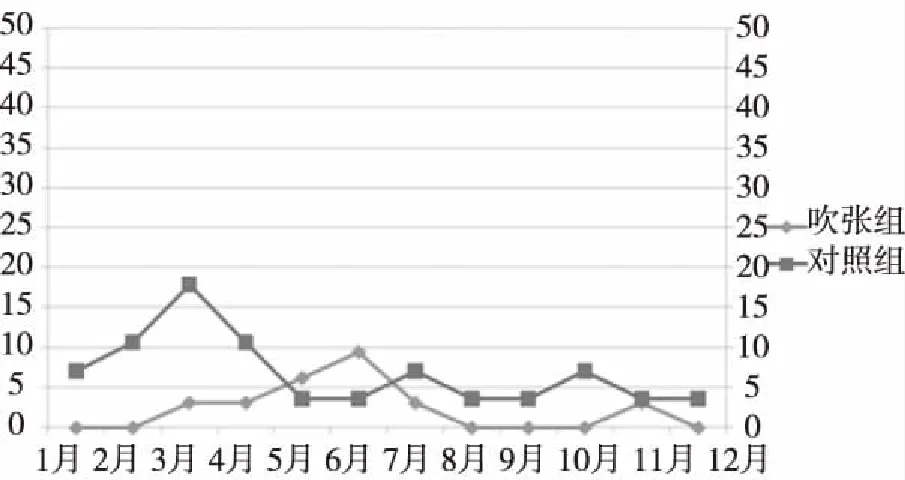
图1 两组鼓室积液单月发生情况
2.3鼓室积液积液症状存在时间的比较 吹张组积液症状存在时间为(1.03±0.34)个月,明显低于对照组的(3.01±0.13)个月,两组比较差异有统计学意义(t=28.72,P<0.05)。
2.4鼓室积液治疗效果的比较 吹张组痊愈7例、好转1例、无效1例,总有效率为88.9%;对照组痊愈23例、好转5例、无效12例,总有效率为47%。吹张组总有效率高于对照组,两组比较差异具有统计学意义(χ2=6.75,P<0.05)。
2.5并发症发生率的比较 吹张组发生化脓性中耳炎1例、鼓膜穿孔0例、鼓室粘连0例,总发生率为11.1%;对照组发生化脓性中耳炎6例、鼓膜穿孔3例、鼓室粘连1例,总发生率为43.4%。吹张组并发症发生率明显低于对照组,两组比较差异具有统计学意义(χ2=8.64,P<0.05)。
3 讨 论
鼻咽癌治疗首选放射治疗,放疗会引起的各种黏膜炎症,分泌性中耳炎是鼻咽癌放疗后继发长期的黏膜炎症反应之一。鼓室的大部分结构和咽鼓管都是由黏膜覆盖,鼻咽部肿瘤的放疗量一般不会<60 Gy,对于鼓室和咽鼓管的黏膜损害较严重[4-7]。目前防治鼓室积液的临床治疗主要分为非手术治疗及手术治疗。
咽鼓管吹张法为临床上简便易用且行之有效的治疗手段。但这一方法有以下问题:需每天到医院进行治疗,患者和家属坚持困难;高难度配合,气流、吞咽同步不容易,有时会发生并发症,如鼓膜穿孔等,而且为了可以减少压力,常常无法达到治疗的有效气压。为解决此方法的缺点,1995年美国医生发明了改良咽鼓管吹张器,其可通过持续的可控制气压流联合患者吞咽时咽鼓管主动开放,调节中耳腔气压,改善中耳通气功能,进而促使鼓室积液排出、鼓膜复张[8-10],其具有以下优点:(1)可每日在家自行治疗,操作简单,安全无害;(2)设计科学,压力可调,治疗压力和气流稳定,无后遗症不良反应。
本文结果显示,吹张组鼓室积液发生率、积液症状存在时间、治疗有效率及并发症发生率均明显低于对照组,鼓室积液治疗总有效率明显高于对照组(P<0.05),吹张组发生鼓室积液的高峰在放疗后第6个月,对照组发生鼓室积液的高峰在放疗后第3个月,吹张组鼓室积液出现的高峰明显比对照组延后,且峰值低。说明鼻咽癌放疗后应用改良咽鼓管吹张法防治鼓室积液,可有效降低鼓室积液发生率,延缓鼓室积液发生的时间及降低峰值,促进积液排出,减少并发症发生率。

