基于虚拟现实技术的动作观察疗法对脑卒中后吞咽障碍的影响
陈芳婷, 郑俊, 欧建林, 管蔚畅, 彭来应, 廖维靖
吞咽障碍是脑卒中急性期常见的并发症,发生率高达37%~78%。虽然随着疾病的恢复,患者的吞咽困难症状会有一定程度的改善,但仍有高达11%~50%的患者迁延难愈[1-2]。吞咽障碍可引起一系列并发症,如吸入性肺炎、脱水、营养不良,甚至死亡,是影响患者康复进程的重要原因[3]。目前,吞咽障碍的治疗主要包括口腔感觉运动训练、饮食结构调整、姿势代偿、神经肌肉电刺激等[4]。这些方法在临床上能够取得一定的治疗效果,但需要数周的强化训练才能见效,许多患者无法耐受治疗过程中产生的不适感,导致患者依从性降低,影响治疗效果。因此,我们需要探索更多的治疗方法,这对患者的康复结局至关重要。
动作观察疗法(action observation therapy,AOT)是基于镜像神经元理论发展起来的康复策略,是指借助视频形式让患者观察、想象动作,然后指导患者进行模仿的一种康复训练方法[5]。目前,动作观察疗法已广泛应用于运动功能以及失语症康复,其临床疗效已得到国内外大量临床试验的肯定[6-10]。然而,该疗法在吞咽障碍的研究却极为有限。本研究在常规吞咽训练基础上,让患者在虚拟现实条件下进行动作观察疗法,旨在探索动作观察疗法对吞咽功能的影响。
1 资料与方法
1.1 一般资料 选取2018年5月~2019年7月在武汉大学中南医院神经康复科住院的脑卒中吞咽障碍患者42例,纳入标准:符合中华医学会第四届全国脑血管病学术会议制定的诊断标准,且经颅脑CT或MRI检查确诊[11];初次发病、病灶位于单侧大脑半球,洼田饮水试验≥3级,吞咽造影检查显示有咽期损害;年龄30~75岁之间;病程在1~3个月内;生命体征平稳,无其他神经系统疾病及咽喉部局部病变;认知功能良好,可理解并配合试验研究;右利手,听力、视力(或矫正视力)无明显异常。排除标准:合并心功能不全、严重肝肾疾病、肿瘤患者;吞咽方面既往有其他病因诱发的功能异常;合并视野缺损、偏侧空间忽略症的患者;病灶位于脑干部位;精神障碍不配合检查治疗的患者。用随机数字表法将患者分为对照组和观察组。2组患者的性别、年龄、病程等一般资料经统计学分析,差异无显著性意义,见表1。入组患者均获得患者及家属知情同意和伦理审批。

表1 2组治疗前一般资料比较
1.2 方法 2组患者均接受常规吞咽功能训练,包括间接基础训练、直接摄食训练、呼吸训练等,每次30min,每日1次,每周5d,疗程4周。
1.2.1 间接基础训练 ①口腔感觉训练:a.冷刺激训练:用冰棉棒刺激口腔内壁、舌体、腭舌弓等部位;b.气脉冲感觉刺激训练:将导气管置于腭舌弓、舌根部、咽后壁、K点等部位,快速按压气囊,每秒3~4次,嘱患者作主动吞咽;c.改良振动棒深感觉训练:滑动震动棒头部震动唇部、颊、舌、咽喉壁等部位。②口腔运动训练:a.唇部运动练习:双唇含着压舌板,用力闭紧及拉出压舌板;b.舌部训练:做舌肌的侧方运动、练习舌尖和舌体上抬,舌体卷起、舔唇一圈运动;c.下颌运动训练:下颌的张开闭合、前后左右移动。
1.2.2 直接摄食训练 选择患者能够安全进食的食物、一口量以及代偿方式进行训练,待情况好转后逐步增加食量与食物种类。患者取坐位或颈部前屈位,将食物放在健侧舌后部,嘱咐患者吞咽。
1.2.3 其他 ①呼吸训练:采取呼吸放松训练+口鼻呼吸分离训练;②颈部运动:颈部的前屈、后伸、侧屈及头部旋转。
1.2.4 动作观察疗法 2组患者均佩戴头盔式虚拟现实设备(苏州明思特医疗科技有限公司生产)及耳机。其中对照组以风景视频观察为主,如“桂林山水”,“黄山美景”等。观察组则进行吞咽动作观察,吞咽动作观察主要包括四大模块:即口部运动、吞咽影像、摄食动作、美食刺激模块。其中口部运动模块主要展现模特舌、唇、下颌各个方向的运动,以及模特在正视面、侧视面、喝水咀嚼食物并进行吞咽的过程;吞咽影像模块显示的是在X线透视下,食团从口腔到胃部运行的全部过程,包括舌头的搅拌和运送,会厌的折返及环咽肌的开放;摄食动作模块主要是人物进食各种食物,并露出舒适愉悦的表情,同时对模特口部运动以及喉部上抬动作进行放大特写;美食刺激模块展示各种色彩鲜艳的美食,每个视频呈现6s。以上各模块视频均有吞咽音“咕嗒”作为听觉刺激,与吞咽动作的产生同步。治疗师根据患者吞咽障碍发生的时期、吞咽相关器官的运动情况为患者制定个体化的训练方案。第1遍视频播放结束后,休息5min后进行第2遍,训练时长持续25min。
1.3 评价标准 ①电视透视吞咽检查(Videofluoroscopic Swallowing Study,VFSS)[12]:采用西门子公司的数字胃肠机进行造影检查,以30帧/s速度录像记录。将浓度为60%(W/V)的硫酸钡混悬液与增稠剂调制成水状、蜂蜜状、布丁状食团。患者侧坐位,按照治疗师指令进行吞咽,一口量为5ml。检查记录蜂蜜状食团的口腔运送时间(oral transit time,OTT)、吞咽反应时间(swallow response time,SRT)、咽运送时间(pharyngeal transit time,PTT)、喉关闭时间(laryngeal closure time,LCT)。②标准吞咽功能评估(Standardized Swallowing Assessment, SSA)[13]:SSA量表是临床上评价吞咽功能的常用方法,具有良好的信度和效度[14],评价内容包括三部分,分别是临床检查、观察患者吞咽5ml水、吞咽60ml水表现。量表的最低分为18分,最高分为46分,分数越高,说明吞咽功能越差。③渗漏误吸量表(Penetration Aspiration Scale,PAS)[15]:记录造影过程水状食团的渗漏误吸情况,根据食团进入喉、气道的深度及咳嗽的强度,渗漏、误吸情况进行8分制评分,分数越高,说明吞咽表现越差。SSA量表由2名工作经验丰富的治疗师综合评定完成,吞咽时间学参数、PAS量表是由放射科医生和1名治疗师共同分析,以上人员均不知晓具体分组。

2 结果
治疗前2组患者的SSA 评分、PAS评分、OTT、SRT、PTT、LCT比较差异均无统计学意义。治疗4周后,吞咽时间学参数比较,2组OTT、SRT、PTT、LCT均较治疗前明显缩短(P<0.05),观察组除了LCT外,其余各项参数(OTT、SRT、PTT)均较对照组明显缩短(P<0.05)。见表2。治疗后,2组SSA及PAS评分均较治疗前明显降低(P<0.05),观察组2项评分明显低于对照组(P<0.05)。见表3。
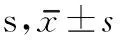
表2 2组患者治疗前后OTT、SRT、PTT、LCT比较

表3 2组治疗前后SSA、PAS评分比较 分,
3 讨论
吞咽是一种复杂而基本的神经肌肉活动,需要大脑不同区域之间多维度、精确地相互作用进而转化为协调一致的肌肉活动。近年来,随着影像学技术的发展,人们对吞咽的神经生理调控方面有了更深刻的认识,除了脑干水平的调控以外,大脑皮质在吞咽神经调控中也起着重要作用,包括双侧感觉运动皮层、初级运动皮层、前运动皮层、辅助运动区、脑岛、扣带回、额下回、顶叶下叶、颞叶、楔前叶、基底神经节、小脑等与皮质下中枢共同调节延髓吞咽中枢吞咽模式[16-19]。目前认为,吞咽功能的恢复依赖于吞咽运动皮质的可塑性发展[20]。
动作观察疗法是一种能够在皮质水平产生适应性神经可塑性改变的干预方法,其理论基础来自于镜像神经元的神经生理学研究[21]。目前,对于镜像神经元的研究大多集中于手-镜像系统,除了手部运动能激活相应的镜像神经元以外,镜像神经元对口部运动的刺激也能做出响应,当个体在执行或观察与摄食功能有关的口唇活动时也会变得活跃[22]。Ushioda等[23]利用脑磁图来研究吞咽大脑皮层激活区域与镜像神经元的关系;研究发现,吞咽相关视觉或听觉刺激可引起与吞咽相关的大脑皮质区对应的镜像神经元激活;当视听觉联合刺激时,其潜伏期和峰值强度比单独的听觉或视觉刺激更接近于实际吞咽。通过功能磁共振研究发现,吞咽相关的视听觉刺激能够引起与吞咽运动计划相关的大脑皮质区域的激活,如辅助运动区、运动前区、初级运动区以及扣带回等[24- 25]。因此,通过吞咽相关的视听觉刺激来改善患者的吞咽功能是可能的。
本次研究中,观察组患者在虚拟现实训练系统经过4周的观察训练,结果显示:观察组的口腔运送时间、吞咽反应时间、咽运送时间均较对照组明显改善,且SSA评分与PAS评分也较对照组下降,说明该疗法能够有效提高吞咽的安全性和有效性,提高患者的吞咽功能。其作用机制可能为:①动作观察疗法通过激活吞咽相关的镜像神经元,多次治疗刺激,产生累积效应,由量表到质变促使吞咽相关皮层如辅助运动区、运动前区、初级运动区以及扣带回等区域发生可塑性改变,可能启用了潜伏的神经通路,形成新的突触连接,有利于病灶周围或对侧神经细胞的功能代偿,利于功能重组,进而促进吞咽功能恢复[23-25];②动作观察疗法向患者传达了动作的目标以及动作如何准确执行的视觉运动和感觉信息,即提供了一种“观察-执行匹配机制”,将动作执行和动作感知更好的统一起来,有利于吞咽技能的学习与模仿;③虚拟现实设备的应用是本研究保证个体有效观察的重要因素,患者在虚拟现实系统中能够接受多维虚拟感觉刺激,具有广阔的想象空间,如观看食物时产生的味觉感知、嗅觉感知,观看吞咽动作时产生的运动感知,都可能增加吞咽相关运动皮质中神经元的兴奋性,促进吞咽神经网络的重建;④虚拟现实呈现的三维视角,可让观察内容变得更加丰富形象,富有趣味性,更容易调动患者积极性和主动参与性。此外,虚拟现实产生的多维刺激可以增加大脑多巴胺和胆碱能等神经递质的激活,提高注意和记忆功能[26]。目前,也有类似研究证实动作观察疗法对吞咽功能恢复有积极影响,但干预内容不一,主要以摄食吞咽动作为主,且输出设备主要是手提电脑[27-28],该干预方式可能易受治疗室或周围环境的影响,导致患者注意力难以集中,影响治疗的有效性。本研究中,患者在虚拟现实系统中行以动作观察疗法,通过适当装置将患者“投射”至真实的虚拟环境中,利用系统的三维视景图像生成及立体显示系统、立体音响生成与扬声系统,增强患者的感觉输入。一方面,该系统能将观察的内容拉近至眼前,大大扩展了患者的观察视角,增强患者的沉浸感,提供更真实的感觉反馈。此外,它还能将患者与周围环境分隔,减少了周围环境对治疗的干扰,可以有效解决目前输出设备的不足[29-30]。在治疗过程中,笔者发现多数患者在观察摄食动作模块跟美食刺激模块时,患者自主吞咽频率会明显增加,康复的积极性与配合度均得到了提升。有研究表明,当人们看到食物时,能够激活大脑中参与食物味道编码的区域(如岛叶),使个体能够感受到品尝食物所带来的喜悦,产生想吃东西的欲望,而食欲的产生及所诱发的正向情感是人们吞咽的关键因素[31]。但也有少数患者容易出现情绪上的波动,表现出急躁、焦虑、失落等情况。这种现象多发生在长时间无法经口进食的患者,这类患者往往有较大的心理压力。因此,针对该类患者我们要注意给予必要的心理疏导,帮助其树立康复信心。由于吞咽运动与肢体运动相比过程更为复杂,且人们很少自我观察,尤其是吞咽的反射性阶段,吞咽影像模块能够清晰显示食团从口腔到胃部的全部过程,包括舌头的搅拌和运送,会厌的折返、喉部上抬以及环咽肌的开放,也有研究证实吞咽的影像模块也能引起吞咽相关皮质的激活[25]。本研究中喉关闭时间虽有所改善,但差异无显著性意义,喉关闭时间在一定程度上可反映出呼吸与吞咽之间协调性关系[32-33],说明动作观察疗法对改善吞咽与呼吸的协调性的作用有限。
本研究具备一定不足之处,首先观察时间较短、样本量也较小,且治疗结束后未进行随访;研究对象均是认知情况较好的卒中患者,对于认知不佳或慢性期吞咽障碍患者的干预效果并不明确。由于本试验只在吞咽行为学上进行了观察,没有通过影像学手段探究其对大脑功能的具体影响,因此在机制上没有进行深入的探讨,希望未来的研究能结合影像学手段,对其作用机制进一步阐明。

