不同剂量右美托咪啶对甲状腺癌手术患者的临床应用效果
张惠军 王海燕 付征 刘雅
(河北医科大学第二医院麻醉科,河北 石家庄 050000)
甲状腺癌是甲状腺上皮细胞的恶性肿瘤,其发病机制尚不明确。甲状腺癌手术在麻醉苏醒及拔管期间患者常因手术牵拉,气管刺激引起交感-肾上腺素髓质系统兴奋,出现心率加快、血压增高、剧烈呛咳等。甲状腺癌术中患者常有血流动力学指标的异常波动。α2受体激动剂右美托咪啶具有镇静、镇痛和抗交感神经作用,其可降低气管插管中的应激反应,且无呼吸抑制〔1,2〕。本研究拟探讨不同剂量右美托咪啶对甲状腺癌手术患者的临床应用效果,为甲状腺癌患者的治疗及预后提供依据。
1 资料与方法
1.1一般资料 纳入标准:(1)实验室检查符合美国甲状腺外科学会制定的甲状腺癌诊断标准〔3〕;(2)符合甲状腺切除术的手术指征;(3)对本研究使用的药物无过敏史或无药物禁忌证的患者。排除标准:(1)6个月内接受过糖皮质激素、免疫抑制剂治疗〔4〕;(2)患有神经系统疾病、精神病及心、肺、脑等重要器官的器质性损坏;(3)接受手术治疗前进行过放疗、化疗的患者。选取2016年3月至2019年9月收治的116例甲状腺癌手术患者,均为美国麻醉医师学会(ASA)分级Ⅰ~Ⅱ级。随机数字法将患者均分为对照组和观察组各58例。对照组男33例,女25例;年龄48~76岁,平均(63.6±3.1)岁;ASA分级:Ⅰ级33例,Ⅱ级25例。观察组男36例,女22例;年龄50~78岁,平均(64.1±3.6)岁;ASA 分级:Ⅰ级37例,Ⅱ级21例。两组基线资料差异无统计学意义(P>0.05)。实验研究方案均经过患者知情同意,经医院伦理委员会讨论通过。
1.2研究方法 两组手术操作均由同一组外科医生和麻醉医生完成,麻醉诱导及维持方法相同。患者均经静吸复合全身麻醉。术前:建立1~3条静脉通路,持续输入乳酸林格液10 ml/(kg·h)。面罩吸氧;常规监测心电、脉搏血氧饱和度和脑电双频谱指数(BIS)。诱导麻醉:静脉注射咪达唑仑0.1 mg/kg,舒芬太尼0.3 μg/kg、顺阿曲库铵0.2 mg/kg,丙泊酚2 mg/kg。3 min后待患者意识消失,BIS≤55 时行气管插管,接麻醉机进行机械通气。潮气量设置:8~10 ml/kg,通气频率:10~14次/min,气体流量:2 L/min,O2∶N2O设置为1∶1。维持二氧化碳分压: 35~45 mmHg。维持麻醉:1.5%~3.0%七氟烷持续吸入,瑞芬太尼0.10~0.15 μg/(kg·min)持续泵入。BIS维持在40~55。对照组:诱导后30 min内,分别静脉泵入右美托咪啶0.8 μg/kg。观察组于诱导后30 min内,分别静脉泵入右美托咪啶0.4 μg/kg。麻醉过程中,保持七氟烷吸入浓度和瑞芬太尼泵注速率不变。缝皮时,关闭七氟烷,流量调至6 L/min,停止泵入瑞芬太尼。手术结束前30 min:给予地佐辛5 mg,氟比洛芬酯50 mg。术毕:待患者自主呼吸恢复、清醒后,拔除气管导管,观察病情稳定后,送返病房。
1.3术后处理 术后48 h内,两组均使用静脉镇痛泵输注镇痛药物。静脉输注抗生素3~5 d防止术后感染;保持伤口部位清洁干燥,及时更换敷料,防止再次感染;对于出现头晕乏力、恶心呕吐、视物模糊、皮疹及欣快感等药物不良反应者,进行对症处理。症状较轻的情况下,先减少药物的剂量以观察之后的反应是否改善;如不能缓解或症状严重情况下,则停止使用该药,出现皮疹时给予地塞米松抗过敏治疗。
1.4观察内容 (1)观察血流动力学情况:于麻醉前(T1)、麻醉后(T2)及拔管(T3)3个时间点记录收缩压(SBP)、舒张压(DBP)、心率(HR)。(2)观察儿茶酚胺及皮质醇(Cor)水平情况:采集右颈内静脉血4 ml入抗凝管,混匀,常温低速离心(转速3 000 r/min)5 min,取血清浆置于-40℃ 冰箱保存备用(待收集标本统一检测,时间不超过1个月)。采用放射免疫分析方法检测血浆肾上腺素(AE)、去甲肾上腺素(NE)、多巴胺(DA)及血清Cor。(3)观察患者手术相关指标:术中出血量、手术时间、麻醉时间、丙泊酚用量、瑞芬太尼用量。(4)观察两组的导管耐受性情况:参照中华医学会关于导管耐受性评价标准〔5〕。分为:①优:清醒时耐受气管导管,对吸痰刺激无呛咳反应;②良:对吸痰轻度呛咳反应;③有效:吸痰拔管时有较严重呛咳;④差:清醒时不能耐受气管导管。
1.5统计学方法 采用SPSS20.0统计学软件进行t检验,方差分析,χ2检验。
2 结 果
2.1两组手术相关指标的比较 两组手术过程中术中出血量、手术时间、麻醉时间差异无统计学意义(P>0.05);观察组苏醒时间和拔管时间明显低于对照组(P<0.05),见表1。
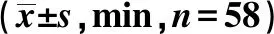
表1 两组手术相关指标的比较
2.2两组儿茶酚胺及Cor的比较 T2及T3时期观察组NE、AE、DA及Cor水平均显著低于对照组(P<0.05),见表2。
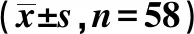
表2 两组儿茶酚胺及Cor水平的比较
2.3两组血流动力学指标的比较 两组T2、T3时血流动力学指标较T1均显著升高,T2达到高峰,之后降低;观察组T2及T3时期HR、SBP、DBP指标显著低于对照组(P<0.05),见表3。
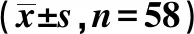
表3 两组血流动力学指标比较
2.4两组导管耐受性的比较 观察组导管耐受性优25例,良18例,有效13例,差2例;对照组导管耐受性优12例,良20例,有效21例,差5例。观察组导管耐受性优良率(74.14%)显著高于对照组(55.17%;χ2=4.565,P<0.05)。
2.5两组不良反应率的比较 术后3 d观察组不良反应总发生率6.90%(其中头晕乏力、恶心呕吐、寒颤、皮疹各1例)显著低于对照组(20.69%;其中头晕乏力、欣快感、皮疹各2例,恶心呕吐、寒颤各3例;χ2=3.752,P<0.05)。
3 讨 论
甲状腺癌患者手术多采用全凭静脉麻醉方法,手术过程中要控制合适的麻醉深度,保障患者术中知晓能力及术后有效的镇痛。右美托咪啶有催眠、镇静、抗焦虑等功效。大量研究〔6~8〕将右美托咪啶用于复合麻醉来提高麻醉效果,获得了显著成效。
右美托咪啶是新型α2肾上腺素受体激动剂,具有高度选择性和高效性。α2受体广泛分布于心脏、血管、中枢和外周神经系统(大脑中蓝斑核)。右美托咪啶可产生类似自然睡眠状态的镇静作用。Ebert等〔6〕发现0.7~14.7 ng/ml血浆浓度内右美托咪啶的镇静效应呈剂量依赖性;小剂量右美托咪啶镇静时患者可被唤醒。研究证实〔9〕,右美托咪啶作用于中枢神经系统,使去甲肾上腺素的释放受到抑制,降低突触后膜兴奋性,并激活钾离子通道,使细胞膜发生超极化,减少神经元放电,致使突触后抑制,又可抑制钙离子流向神经末梢,产生突触前抑制。此外,手术相关情况一定程度上可以反映手术的疗效及患者的预后。本研究表明,小剂量右美托咪啶的镇静、镇痛作用不具有依赖性,缩短了术后苏醒及拔管时间。这一观点在Chen等〔10〕研究也得到了证实。
甲状腺癌患者术后在麻醉恢复室期间困扰麻醉医师的往往是围拔管期患者对气管导管不耐受情况,导管不耐受不仅是苏醒拔管期发生严重并发症的重要原因,也使麻醉医师处于一种被动拔管状态,不利于麻醉后恢复室工作安全有序进行。研究显示〔11〕,不同剂量的右美托咪啶对术后导管耐受性有差异。本研究中观察组导管耐受性优良率显著高于对照组,这是由于小剂量右美托咪啶给药后苏醒时处于清醒且不同程度镇静状态,减少了因紧张、焦虑、疼痛等加重导管及分泌物等对气管黏膜的刺激,从而增强导管耐受性;与Talakoub等〔12〕研究结论相符。甲状腺癌手术在全麻下进行,麻醉苏醒期间随着麻醉深度的变浅,疼痛刺激和气管导管等可使交感神经兴奋,出现血压升高、心率增快等一系列应激性反应。气管拔管时的刺激可引起患者剧烈呛咳。右美托咪啶对血流动力学的影响,受剂量和给药速度的影响。小剂量右美托咪啶选择性兴奋中枢孤束核突触后α2受体能够通过对脊髓前侧角交感神经细胞发挥抑制其发放冲动作用来降低交感神经张力,缓解直接刺激,可引起HR、SBP、DBP指标下降;与刘欣等〔13〕研究结果相近。
应激反应是指在术中及术后机体受到刺激而引起一系列的神经内分泌反应。长时间持续的应激反应会对患者的术后恢复产生不良的影响。全麻术后伤口疼痛等也可引起不同程度的应激反应。血浆儿茶酚胺(AE、NE、DA)浓度可有效反映机体的应激反应程度〔14〕。Cor是肾上腺在应激反应中产生的一种类激素,甲状腺切除时会损伤颈部周围组织,产生应激反应,使下丘脑分泌促肾上腺皮质激素释放激素,血浆中Cor浓度随之增高〔15〕。小剂量右美托咪啶通过中枢的蓝核及直接作用于交感神经节本身来调节中枢神经系统反应,与突触前α2受体结合,抑制去甲肾上腺素的释放,使血液循环中AE、NE、DA水平降低。且小剂量右美托咪啶可抑制下丘脑-垂体-肾上腺轴功能而减轻创伤应激反应,从而降低Cor浓度。赵晓春等〔16〕研究中也提到了这一观点。
本研究中观察组不良反应总发生率明显低于对照组,这是由于小剂量右美托咪啶镇静、催眠、镇痛作用的体现。其可引发并维持自然非动眼睡眠,可被语言或刺激唤醒且没有呼吸抑制,可减少恶心呕吐、欣快感等。另外,小剂量右美托咪啶可激动肾上腺素能受体抗体(α2-AR)而抑制体温调节中枢,从而抑制寒颤的发生。
综上所述,小剂量右美托咪啶可有效降低甲状腺癌全麻手术恢复期的应激反应,保障患者HR、血压维持平稳,增加患者对导管的耐受性,且药物安全性较高,药物相关的不良反应较少。

