糖尿病性黄斑水肿患者抗VEGF药物疗效与尿蛋白含量的相关性研究
胡寒英 游志鹏
糖尿病性黄斑水肿(diabetic macular edema,DME)是糖尿病患者视力下降的最常见原因,玻璃体内注射抗血管内皮生长因子(vascular endothelial growth factor,VEGF)药物已成为DME患者的一线治疗方法[1-2]。研究表明,抗VEGF治疗能有效减轻DME患者的黄斑水肿和改善视力,还具有不增加眼压和快速反应的优点[3],但临床中并非所有患者的抗VEGF治疗效果都很好,为了避免不必要的注射,本研究对比了不同尿蛋白含量下DME患者行抗VEGF药物治疗的效果差异,并进行相关影响因素分析,现报告如下。
1 资料与方法
1.1 一般资料前瞻性研究。选取2018年1月至12月于南昌大学第二附属医院内分泌科及眼科住院或门诊就诊的患者,通过裂隙灯及散瞳前置镜眼底检查,经彩色眼底照相、荧光素眼底血管造影(fundus fluorescein angiography,FFA)、光学相干断层扫描(optical coherence tomography,OCT)检查确诊为2型DME患者82例。纳入标准:(1)符合2型糖尿病的诊断标准[4];(2)符合2014年中国糖尿病视网膜病变(diabetic retinopathy,DR)临床诊断指南[5],经眼底彩色照相或FFA检查明确诊断为DR,经OCT或FFA检查确诊为DME;(3)黄斑中心凹视网膜厚度(center macular thickness,CMT)>250 μm;(4)双眼均符合纳入标准时以右眼作为本研究观察眼;(5)患者知情同意并自愿参加;(6)符合南昌大学第二附属医院医学伦理委员会标准;(7)此次接受抗VEGF药物治疗与上一次接受DME相关治疗时间间隔大于6个月。排除标准:(1)屈光间质混浊影响眼底观察者;(2)非其他疾病如视网膜血管阻塞、湿性老年性黄斑变性等导致的黄斑水肿;(3)伴有青光眼、黄斑裂孔、黄斑劈裂、玻璃体黄斑牵引综合征、视神经缺血等其他影响患者视力或眼底的疾病;(4)血糖不能控制等严重糖尿病、伴有严重全身疾病或治疗前1个月内参加过药物临床试验者;(5)接受血液透析治疗等其他导致生化指标不稳定的患者以及沟通能力和依从性欠佳者。
1.2 分组将 82 例 DME 患者根据尿肾功能检查结果分为三组:尿白蛋白含量小于30 mg的患者为正常蛋白尿组(19例),尿白蛋白含量30~300 mg的患者为微量蛋白尿组(16例),尿白蛋白含量大于300 mg的患者为大量蛋白尿组(47例)。疗效分组标准:对比患者使用康柏西普治疗前与治疗后1周、1个月、2个月、3个月的基线最佳矫正视力(best corrected visual acuity,BCVA)及CMT,以BCVA提高2行及以上为视力提高疗效敏感,反之为疗效不敏感[6];以CMT降低≥20%为黄斑水肿消退疗效敏感,反之为疗效不敏感。
1.3 检查方法
1.3.1 一般情况与实验室检查收集所有患者姓名、性别、年龄、糖尿病病程及治疗方式、心脑血管疾病史、高血压病史,吸烟饮酒史等;检查血生化指标[糖化血红蛋白(HbA1c)、血肌酐、估算肾小球滤过率(estimated glomerular filtration rate,EGFR)]、肾功能检查指标[尿蛋白、尿微量白蛋白、N-乙酰-β-D-氨基葡萄糖苷(N-acetyl-β-D-glucosaminidase,NAG)酶];检查BCVA、CMT状况。
1.3.2 眼科检查记录患者眼部病史,包括糖尿病、高血压及眼病家族史。眼部检查包括:(1)裂隙灯检查并记录眼睑、结膜、角膜、虹膜、瞳孔及对光反射、前房、晶状体、前1/3段玻璃体等情况;(2)喷气式眼压计测量眼压;(3)使用复方托吡酰胺充分散大瞳孔后,用裂隙灯及90 D前置镜检查屈光间质及眼底;(4)散瞳后用眼底照相机拍摄眼底照片,必要时行FFA检查;(5)采用OCT行黄斑部扫描。
1.3.3 诊断和分型眼底照相、FFA及OCT检查结果由副主任医师级别以上的医师阅读并进行DR的诊断与分期、DME的诊断与CMT变化的确认。DR根据2002年新的国际临床分级标准进行分期[7],DME采用美国糖尿病视网膜病变早期治疗小组(early treatment diabetic retinopathy study,ETDRS)的标准进行诊断[8]。
1.4 统计学方法本研究所有数据采用SPSS 19.0统计学软件进行分析,基本描述计数资料采用构成比表示,计量资料采用均数±标准差表示,假设检验的计数资料间比较采用χ2检验,计量资料两组间比较采用两独立样本t检验,计量资料多组间比较采用完全随机设计资料的方差分析,两两比较采用LSD-t检验,相关性分析采用Pearson相关性分析,多因素分析采用二分类Logistics回归分析。检验水准:α=0.05。
2 结果
2.1 一般情况三组DME患者间高血压患病率差异有统计学意义(P=0.035);病程差异有统计学意义(P=0.035),进一步行 LSD-t两两比较,仅正常蛋白尿组和大量蛋白尿组差异有统计学意义(P<0.05)。方差分析结果显示,基线 CMT 差异有统计学意义(P<0.001),进一步行 LSD-t两两比较,仅正常蛋白尿组和大量蛋白尿组间差异有统计学意义 (P<0.05)。三组患者血肌酐、EGFR、尿蛋白、NAG 酶差异均有统计学意义(均为P<0.05),进一步行 LSD-t两两比较,除正常蛋白尿组和微量蛋白尿组差异无统计学意义外(P>0.05),其余各组间差异均有统计学意义(均为P<0.05)。见表1。
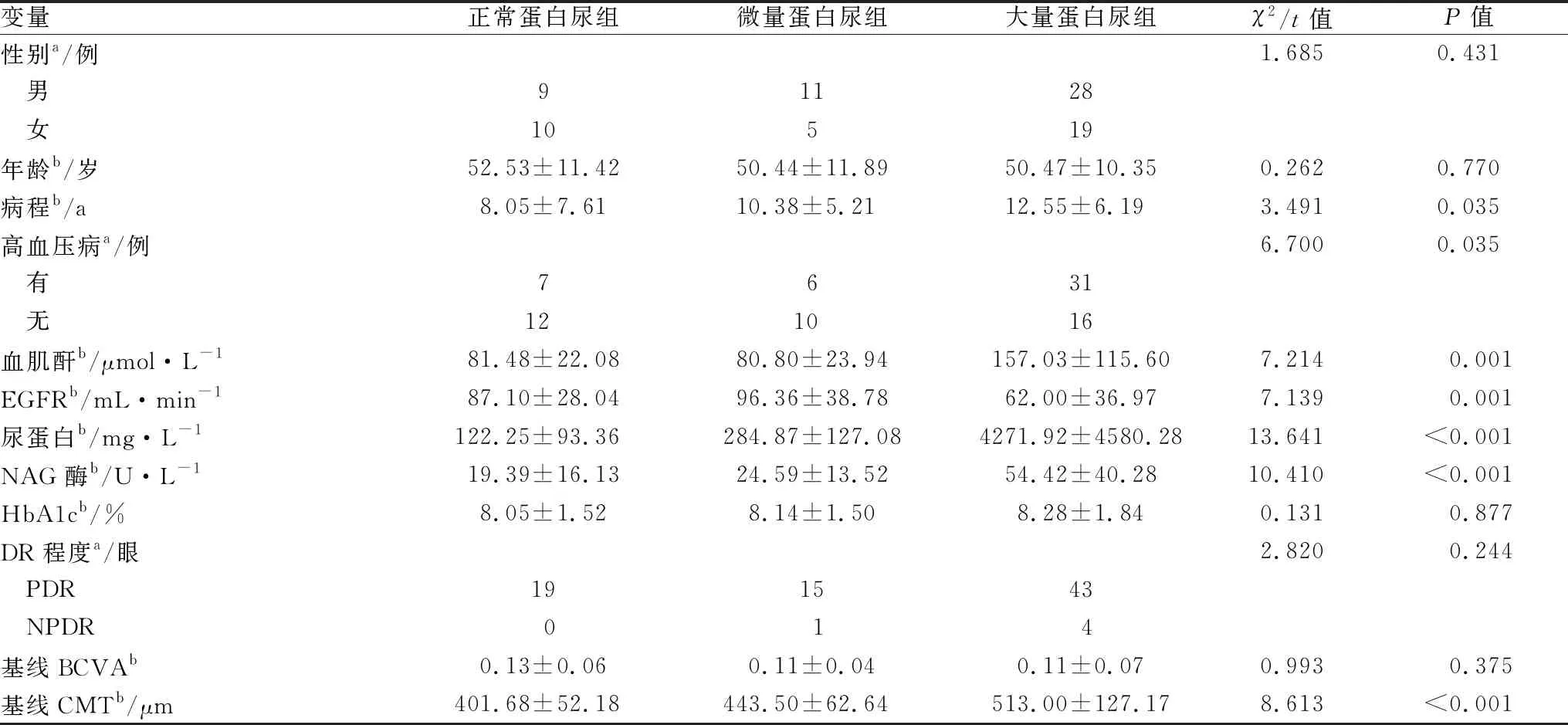
表1 三组患者治疗前一般情况与实验室检查结果
2.2 三组DME患者治疗后不同时段疗效比较尿蛋白含量越低,治疗后视力提高疗效、黄斑水肿消退疗效越好;三组患者治疗后不同时段的视力提高疗效、黄斑水肿消退疗效差异均有统计学意义(均为P<0.05)。见表2与表3。

表3 三组DME患者治疗后不同时间点CMT疗效比较
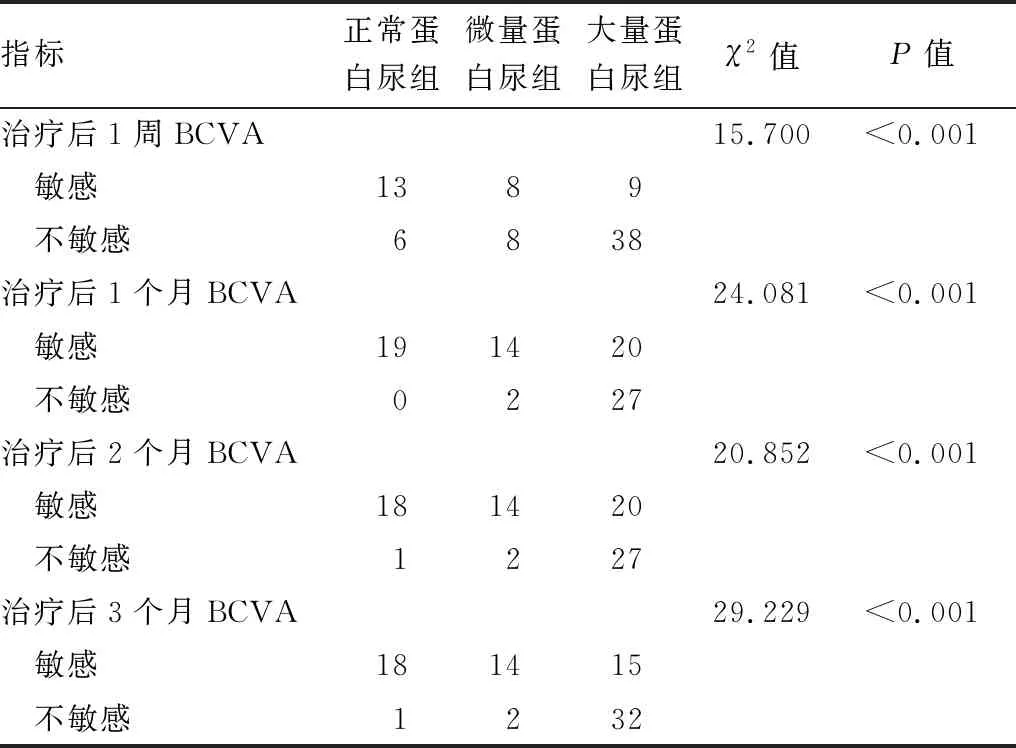
表2 三组DME患者治疗后不同时间点BCVA疗效比较
2.3 康柏西普治疗DME后3个月相关因素分析结果单因素分析结果显示,EGFR、尿蛋白、尿微量白蛋白、NAG酶、糖尿病病程、蛋白尿分组、基线CMT均与DME患者行抗VEGF治疗后3个月视力提高疗效有关(均为P<0.05);血肌酐、EGFR、尿蛋白、尿微量白蛋白、NAG酶、高血压、蛋白尿分组、基线CMT均与DME患者行抗VEGF治疗后3个月的黄斑水肿消退疗效有关(均为P<0.05);二分类Logistics回归分析显示,尿蛋白含量是影响DME患者行抗VEGF治疗后3个月视力提高疗效及水肿消退疗效的独立危险因素(OR=1.03,95%CI为1.01~1.12;OR=1.21,95%CI为1.09~1.43;均为P<0.05)。见表4。
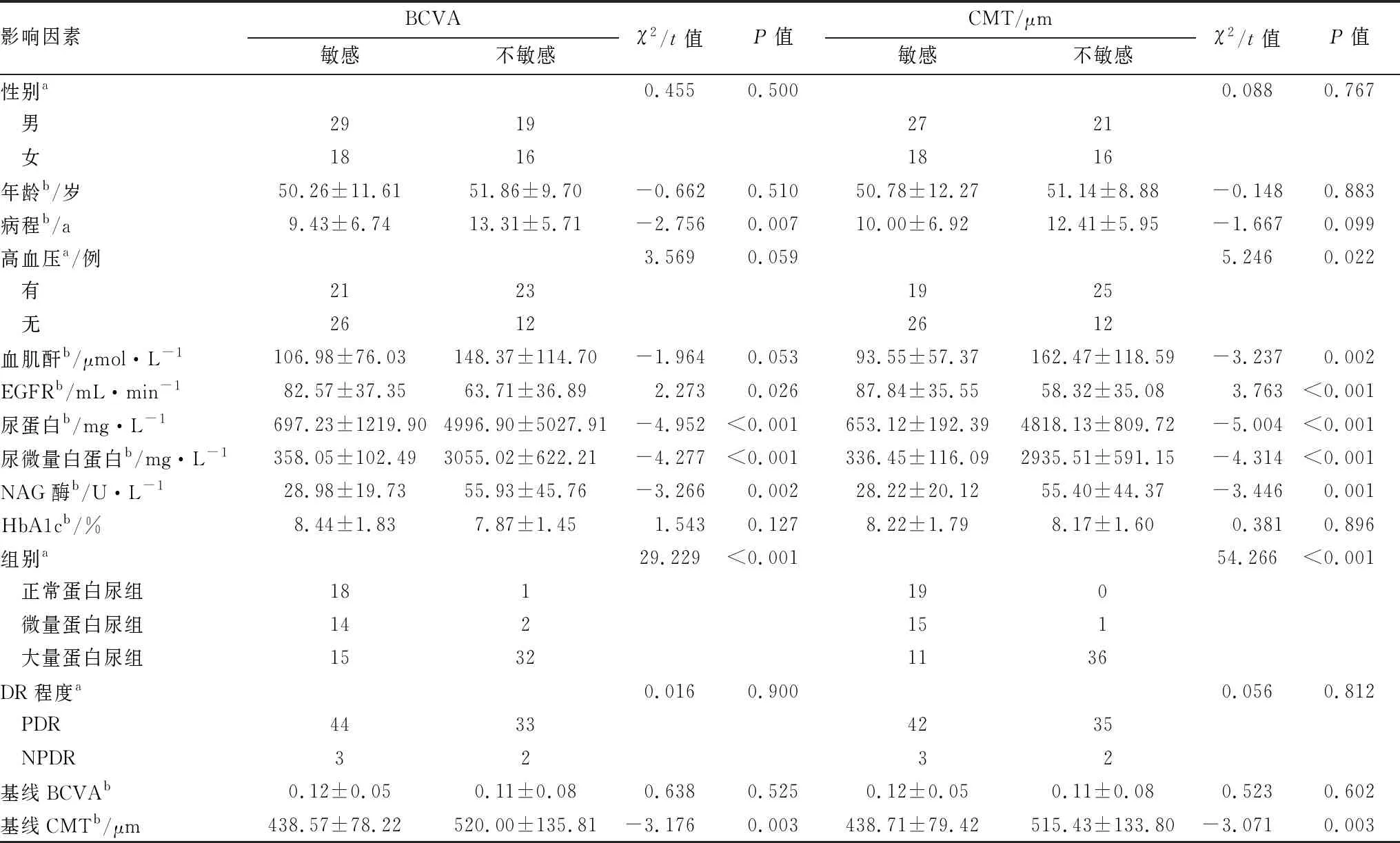
表4 三组DME患者治疗后3个月的BCVA及CMT疗效的相关影响因素分析
3 讨论
DME是发达国家眼病患者视力减退的最常见原因,尽管目前还未完全阐明DME 发生的确切机制,但以VEGF介导的血-视网膜屏障的破坏为始动因素,进而触发一系列炎症反应过程,最终导致DME 的发生是较为公认的原因与机制[9],近年来玻璃体内注射抗VEGF药物作为DME的首选药物治疗手段已取得了较好的疗效。研究发现,DME患者抗VEGF治疗后效果存在差异[2,10]。提示眼部或全身因素可影响DME患者抗VEGF药物的疗效。
本研究发现,尿蛋白含量越高,基线CMT值越高,证实了尿蛋白是DME发展的一个不可调控危险因素。既往研究也显示了糖尿病肾病(diabetic nephropathy,DN)与DME的相关性[11],多项研究证明,2型糖尿病患者微量蛋白尿的出现不仅是DN的早期表现,也是全身血管内皮细胞功能损伤及小血管病变的重要标志,同时还对糖尿病患者发生微循环并发症的进展以及对肾脏功能损害程度有强烈的指示作用[12-13]。猜测可能是2型糖尿病患者从非蛋白尿到蛋白尿的过程反映了全身炎症反应的增加(血管活性因子释放、血管渗透压升高及代谢环境改变等)导致了肾脏血流动力学的改变,而DME的表现则是对各种炎性因子及血管活性因子等的特异性应答[14],DN患者一旦出现持续性蛋白尿,则肾损害常为不可逆性,导致DME的发生发展进一步加重。
本研究结果显示,不同尿蛋白含量组患者注射康柏西普治疗后1周、1个月、2个月、3个月的疗效均有差异(均为P<0.05),且尿蛋白及尿微量白蛋白值越低,DME患者治疗后不同时段的视力提高疗效、黄斑水肿消退疗效均越好;二分类Logistics回归分析显示,尿蛋白含量是影响DME患者注射康柏西普治疗后3个月视力提高疗效与黄斑水肿消退疗效的独立危险因素。Tsai等[15]研究发现,基础肾功能下降可能会延缓DME患者注射抗VEGF药物后黄斑区视网膜下液的吸收。这与本研究结果相符,猜测DN可能是VEGF的系统性来源,肾小球足细胞和肾小管上皮细胞在肾单位丢失时可以代偿性产生VEGF。血清VEGF的升高已被证实是DN进展的早期指标[16-19],VEGF mRNA的上调与尿微量白蛋白排泄率呈正相关[20],且尿蛋白含量越高越可能降低视网膜血管内渗透压,增加静水压,导致第三间隙液体滞留[21]。这也解释了为什么DME往往发生在合并慢性肾脏疾病的患者以及部分DN合并DME患者应用康柏西普疗效不佳。
我们发现NAG 酶值越高,DME患者注射康柏西普治疗后3个月的视力提高疗效及黄斑水肿消退疗效均越不敏感,但未发现NAG 酶是影响其疗效的独立危险因素。这可能是因为DN患者随着肾功能的损害加重,NAG酶逐渐加重,而肾功能的进一步损害增加了VEGF的上调,进而导致对康柏西普的疗效欠佳。
血肌酐是DN患者肾功能损害的另一重要指标。本研究发现,DME患者血肌酐越高,治疗后3个月的水肿消退疗效越不敏感,但未发现血肌酐与治疗后3个月的视力提高疗效有相关性,也未发现其是影响黄斑水肿消退疗效的独立危险因素。既往有研究发现,血肌酐与黄斑部视网膜厚度呈正相关,对DME有影响[22]。高血肌酐的DME患者玻璃体内注射抗VEGF药物治疗后视力和黄斑厚度均未得到优化[23]。本研究结果与此大致相符,猜测可能原因为DME合并DN患者的血液中肌酐以及相关尿毒素引起了视网膜血管细胞和视网膜色素上皮细胞功能障碍,进而导致血-视网膜屏障破坏,致使黄斑区体液过度积聚和异常分布[24-26],从而降低了康柏西普对DME患者的黄斑水肿消退效果。
EGFR是衡量肾功能的直接指标,可能是肾病最早的标志[23]。本研究结果显示,EGFR水平越高,治疗后3个月的视力提高疗效、黄斑水肿消退疗效均越好,但未发现EGFR是影响其疗效的独立因素。有研究发现,EGFR水平降低与治疗前黄斑区视网膜下液的存在显著相关[15]。EGFR水平越低越有可能导致玻璃体内注射抗VEGF药物治疗3个月后黄斑区视网膜下液的残留[23]。本研究结果与该结果相似,猜测可能原因为DME合并DN的患者,其DME与DN的形成有共同的病理基础[27]和类似的过程。长期高血糖导致肾小球损害、晚期糖基化终末产物(advanced glycation end products,AGEs)促进肾小球系膜增生和基底膜增厚,此外多种途径激活多元醇、蛋白激酶C、戊糖磷酸、氧化应激和各种细胞因子可引起一系列肾脏病理变化,包括毛细血管阻塞、肾小球足细胞增殖减少和死亡、尿蛋白丢失,导致EGFR下降[28]。高血糖可对黄斑区视网膜产生有害影响,如视网膜Müller细胞、神经节细胞和周细胞凋亡,毛细血管基底膜增厚,内皮增生,最终导致血-视网膜屏障破坏[29];EGFR下降越多,DME注射康柏西普后疗效越差。也有研究认为,EGFR水平降低与DME并无明确关联[30];用 EGFR作为肾脏疾病标志物评估雷珠单抗治疗DME疗效影响时未能确定EGFR与其疗效的相关性[31];因此,EGFR与DME抗VEGF疗效的相关性仍需更大样本的研究。
我们未发现HbAlc与不同蛋白尿组的DME患者注射康柏西普治疗前与治疗后3个月的视力提高疗效及黄斑水肿消退疗效之间的相关性。既往有研究表明,HbA1c可影响DME抗VEGF药物的疗效,认为高血糖水平会增加渗透和氧化应激,从而损害RPE的泵功能[31]。也有研究显示,HbA1c 对DME抗VEGF药物的疗效无明显影响[32-33]。
此外,本研究还发现,随着DM病程延长,DME患者尿蛋白含量越高,DN随DM病程延长而逐渐发生与发展。DM的病程越长,治疗后3个月视力提高疗效越不敏感,但未发现与治疗后3个月黄斑水肿消退疗效相关,这与王小川等[34]与Bressler等[35]的研究结果一致。基线CMT值越高,其疗效越不敏感,但未发现其是影响疗效的独立危险因素。与朱婷婷等[6]研究显示的基线CMT值低是DME患者注射康柏西普治疗后黄斑水肿消退不佳的独立影响因素不同。可能与本研究样本中大量蛋白尿患者占多数有关。年龄、有无高血压病史、DR程度等其他指标对DME患者注射康柏西普治疗效果无影响,这与既往研究结果一致[36-37]。

