2型糖尿病合并白内障患者超声乳化围手术期血糖水平对角膜内皮及干眼症状的影响
区淑文


【摘要】 目的:探討2型糖尿病(T2DM)合并白内障患者超声乳化围手术期血糖水平对角膜内皮及干眼症状的影响。方法:选取2018年5月-2019年8月本院收治的150例T2DM合并白内障患者。采用随机数字表法将其分为对照组和观察组,每组75例。均行超声乳化吸除联合人工晶状体植入术,在围手术期间,对照组进行常规服药,观察组在对照组基础上进行血糖控制。比较两组术前和术后第1、3、7天三餐前和三餐后2 h的血糖水平及餐后血糖波动幅度情况。术后跟踪随访12周,记录患者术前和术后第12周的裸眼视力和术后并发症的发生情况。结果:术后第1天,观察组早餐前和三餐后2 h的血糖值均显著低于对照组,差异均有统计学意义(P<0.05)。术后第3、7天,观察组三餐前和三餐后2 h的血糖值均显著低于对照组,差异均有统计学意义(P<0.05)。术后第3、7天,对照组餐后血糖波动幅度均高于观察组,差异均有统计学意义(P<0.05)。对照组和观察组术后第1天的餐后血糖波动幅度分别高于同组内术前(P<0.05)。随访至术后第12周,两组裸眼视力均高于术前,且观察组高于对照组,差异均有统计学意义(P<0.05)。在术后12周内,两组角膜水肿、角膜内褶皱和干眼症发生率比较,差异均无统计学意义(P>0.05)。结论:有效控制T2DM合并白内障患者超声乳化围手术期的血糖水平,可提高患者的术后裸眼视力,但不会显著降低术后角膜水肿、角膜内褶皱和干眼症的发生率。
【关键词】 2型糖尿病 白内障 超声乳化吸除联合人工晶状体植入术 围手术期 角膜内皮 干眼症
[Abstract] Objective: To investigate the effect of perioperative phacoemulsification blood glucose level on corneal endothelium and dry eye symptoms in type 2 diabetes mellitus (T2DM) with cataract. Method: A total of 150 patients with T2DM complicated with cataract admitted to our hospital from May 2018 to August 2019 were selected. Using the random number table method, they were divided into the control group and the observation group, 75 cases in each group. All underwent phacoemulsification and intraocular lens implantation. During the perioperative period, the control group received routine medication, and the observation group received blood glucose control on the basis of the control group. The blood glucose levels of the two groups before and 2 hours after three meals on the preoperative and 1st, 3rd and 7th day and the fluctuation of postprandial blood glucose were compared. The patients were followed up for 12 weeks after the operation, the incidence of visual acuity and postoperative complications were recorded before and at 12 weeks after surgery. Result: On the first day after the operation, the blood glucose values of the observation group before breakfast and 2 h after three meals were significantly lower than those of the control group, with statistically significant differences (P<0.05). On the 3rd and 7th day after the operation, the blood glucose value before and 2 h after three meals in the observation group were significantly lower than those of the control group, with statistically significant differences (P<0.05). On the 3rd and 7th day after the operation, the fluctuation range of postprandial blood glucose in the control group were higher than those in the observation group, and the differences were statistically significant (P<0.05). The fluctuation range of postprandial blood glucose in the control group and the observation group on the first day after the operation was higher than that before the operation in the same group (P<0.05). After 12 weeks follow-up, the visual acuity of both groups were higher than those before operation, and the observation group was higher than the control group, the differences were statistically significant (P<0.05). Within 12 weeks after surgery, the incidence of corneal edema, corneal fold and dry eye were compared between the two groups, the differences were not statistically significant (P>0.05). Conclusion: The effective control of blood glucose level during the perioperative period of phacoemulsification in patients with T2DM combined with cataract can improve the postoperative naked eye vision of the patients, but does not significantly reduce the incidence of postoperative corneal edema, corneal fold and dry eye syndrome.
[Key words] Type 2 diabetes mellitus Cataract Phacoemulsification combined with intraocular lens implantation Perioperative The corneal endothelium Dry eyes
First-authors address: The Peoples Hospital of Jiangmen City, Jiangmen 529000, China
doi:10.3969/j.issn.1674-4985.2020.16.010
随着我国人口老龄化加剧,糖尿病发病率也呈逐年上涨趋势,糖尿病性白内障已成为糖尿病并发症中仅次于视网膜病变的第二大眼科疾病[1-2]。有研究显示,2型糖尿病(type 2 diabetes, T2DM)合并白内障的发病率为20%~60%,其病情进展较快,可在数周或数月内发展成双眼完全混浊,严重影响患者视力及生活质量[3]。目前,药物治疗难以恢复晶状体透明性,临床采取超声乳化术可取得较为满意的视力恢复效果,但由于患者的血糖较高,导致易出现切口感染和角膜内皮细胞损伤等术后并发症[4]。因此,本研究针对T2DM患者超声乳化围手术期的血糖水平情况,探讨血糖水平对角膜内皮及干眼症状的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年5月-2019年8月本院收治的150例T2DM合并白内障患者。纳入标准:(1)术前双眼均确诊为白内障,且具备手术指征;(2)空腹血糖(FBG)≥6.1 mmol/L或餐后2 h血糖(2 h PG)≥7.8 mmol/L,符合《中国2型糖尿病防治指南(2017年版)》中关于T2DM的诊断标准[5];(3)糖尿病病程≥5年;(4)年龄≥18岁;(5)矫正视力≤0.3。排除标准:(1)眼部手术病史者;(2)合并其他系统疾病者,如高血压、脑血栓、冠心病等;(3)患有其他眼器质性病变者,如青光眼、葡萄膜炎、角膜炎等;(4)身体状况较差者;(5)妊娠期妇女。采用随机数字表法将其分为对照组和观察组,每组75例。患者或家属均签署知情同意书,本研究经医院伦理委员会认证。
1.2 方法 两组术前进行视力、眼压、眼部A/B超和屈光度等检查,裂隙灯检查白内障类型[6]。术中常规消毒,采用表面麻醉,在透明角膜11点钟方向位置作2.2 mm左右的切口,3点钟位置作辅助切口,注入适量黏弹剂,连续环形撕囊,充分水分离后,将乳化头伸入,吸出残余皮质进行清洗,植入人工晶状体并调整至适宜位置后,吸出黏弹性剂,检查无误后关闭切口。术毕采用抗生素滴眼液及皮质类固醇滴眼液进行滴眼治疗。在围手术期间(术前5 d至术后7 d),对照组进行常规服药,观察组在对照组基础上提高患者的糖尿病自我管理水平,按时进行血糖检测和控制,并进行运动和饮食干预,在术前开始服用固定搭配饮食,定时定量进餐,每日餐后30 min散步或慢走。
1.3 观察指标 (1)比较两组不同时间血糖监测结果,采用罗氏活力型血糖仪监测两组手术前后第1、3、7天三餐前和三餐后2 h的血糖水平。(2)比较两组餐后血糖波动幅度:三餐后2 h的血糖与其相应餐前血糖差值绝对值的平均值(PPGE),正常参考值<2.2 mmol/L[7]。(3)比较两组手术前后的裸眼视力情况,术后跟踪随访12周,记录患者术前和术后第12周的裸眼视力。(4)比较两组术后并发症发生情况,术后并发症包括角膜水肿、角膜内褶皱、干眼症。
1.4 统计学处理 采用SPSS 20.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,采用Fisher确切概率法检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组男41例,女34例;年龄18~72岁,平均(46.79±18.42)岁;糖尿病病程5~24年,平均(12.01±4.83)年;晶状体(Emery)核硬度分级:Ⅱ级48眼、Ⅲ级56眼、Ⅳ级46眼。观察组男39例,女36例;年龄18~70岁,平均(47.22±17.96)岁;糖尿病病程5~24年,平均(11.76±5.12)年;晶状体(Emery)核硬度分级:Ⅱ级46眼、Ⅲ级60眼、Ⅳ级44眼。两组性别、年龄、病程和Emery核硬度分级比较,差异均无统计学意义(P>0.05),具有可比性。
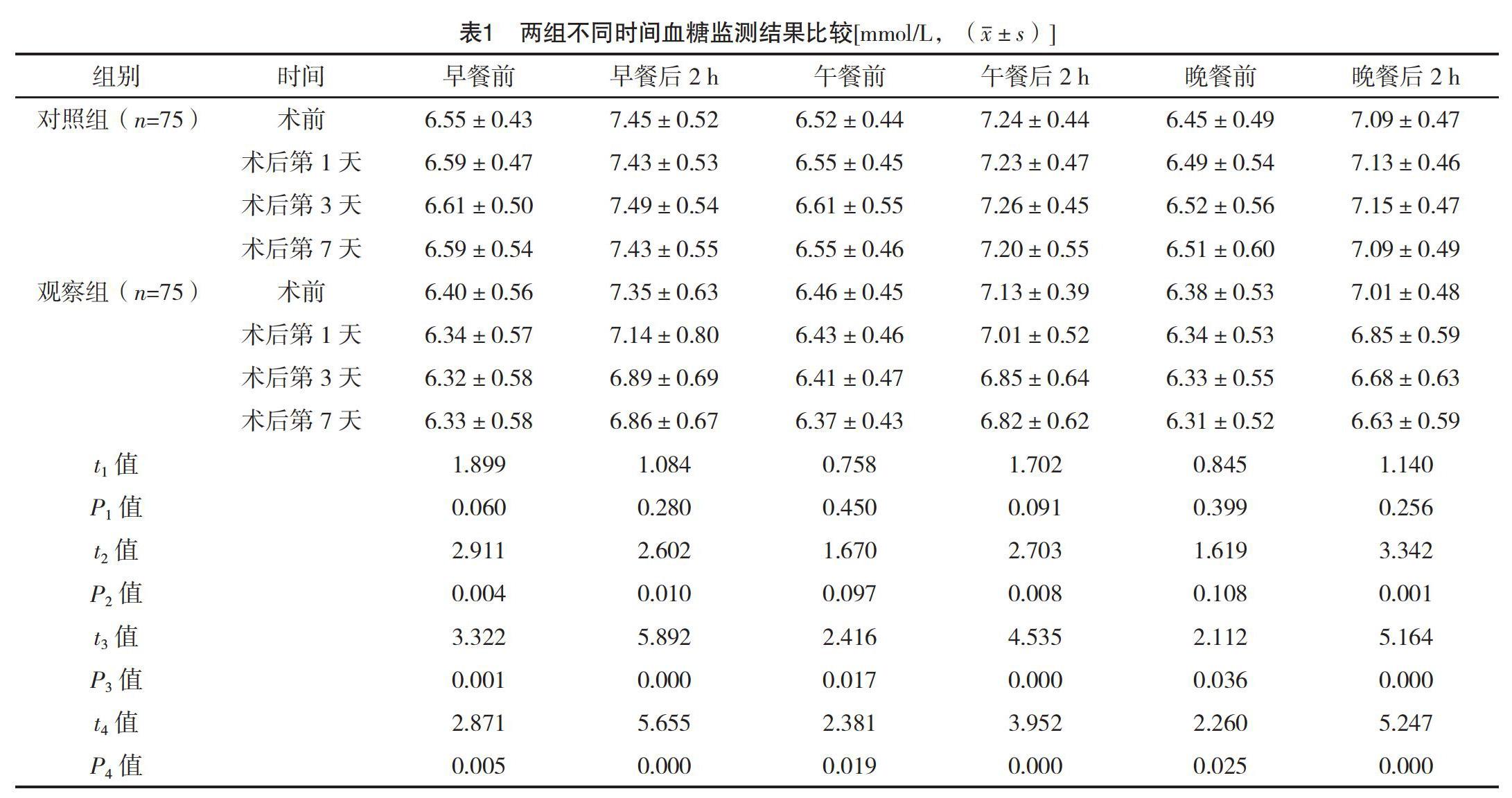
2.2 两组不同时间血糖监测结果比较 术前,两组不同时刻血糖监测结果比较,差异均无统计学意义(P>0.05)。术后第1天,观察组早餐前和三餐后2 h的血糖值均顯著低于对照组,差异均有统计学意义(P<0.05)。术后第3、7天,观察组三餐前和三餐后2 h的血糖值均显著低于对照组,差异均有统计学意义(P<0.05)。见表1。
2.3 两组餐后血糖波动幅度比较 术前和术后第1天,两组餐后血糖波动幅度比较,差异均无统计学意义(P>0.05)。术后第3、7天,对照组餐后血糖波动幅度均高于观察组,差异均有统计学意义(P<0.05)。对照组和观察组术后第1天的餐后血糖波动幅度分别高于同组内术前(t=3.636、2.730,P=0.000、0.007)。两组术后第1天与术后第3天组内比较,差异均无统计学意义(P>0.05)。两组术后第3天与术后第7天组内比较,差异均无统计学意义(P>0.05)。见表2。
2.4 两组手术前后的裸眼视力情况比较 术前,两组裸眼视力比较,差异均无统计学意义(P>0.05)。随访至术后第12周,两组裸眼视力均高于术前,且观察组高于对照组,差异均有统计学意义(P<0.05)。见表3。
2.5 两组术后并发症发生情况比较 在术后12周内,两组角膜水肿、角膜内褶皱和干眼症发生率比较,差异均无统计学意义(P>0.05)。见表4。
3 讨论
白内障是临床较常见的一种眼科疾病,患者随着晶状体混浊程度的加重,会出现复视或多视的情况,视力也逐渐下降,较严重时会出现视物模糊、屈光异常,单眼性复视等症状,严重影响日常视物[8]。研究表明,糖尿病患者白内障的发生时间比非糖尿病患者早大约20年,晶状体内存在糖代谢紊乱,是糖尿病患者形成白内障的重要因素[9]。目前,白内障主要以手术治疗为主,但糖尿病合并白内障患者的手术风险性较高,并发症发生率也较高[10]。因此,更好的认识超声乳化围手术期的血糖水平对糖尿病患者术前及术后的眼部影响,可以提前干预,从而减少术后并发症,获得更好的预后。
本研究结果显示:术后第3、7天,观察组三餐前和三餐后2 h的血糖值均显著低于对照组,差异均有统计学意义(P<0.05)。提示观察组的血糖控制效果更加理想。研究表明,血糖波动会影响白内障患者术后视力恢复和并发症的发生,这是因为高血糖助长了细菌的繁殖[11],并阻碍了胶原蛋白的合成,从而使刀口难以快速愈合,增加了感染的风险[12]。本研究中,两组术后第1天的餐后血糖波动幅度均高于同组内术前,差异均有统计学意义(P<0.05),这可能与患者发生手术应激反应,促使机体释放胰岛素拮抗剂和炎症细胞因子,从而引起血糖升高有关。同时,术后第3、7天,观察组餐后血糖波动幅度均优于对照组,差异均有统计学意义(P<0.05),说明通过饮食、运动和药物干预,可以有效控制血糖的波动幅度[13]。
本研究治疗12周后,两组裸眼视力均高于术前,且观察组高于对照组,差异均有统计学意义(P<0.05),说明若有效控制围手术期糖尿病患者的血糖波动幅度[14],可达到促进术后视力恢复的效果。目前,超声乳化吸除联合人工晶状体植入术是治疗白内障的常用方法[15-16],但有研究指出,血糖增高可导致白内障患者术后感染概率增加、伤口愈合延迟和炎症反应加重等并发症[17]。本研究对两组角膜水肿、角膜内褶皱和干眼症发生率比较,差异均无统计学意义(P>0.05)。说明对T2DM合并白内障患者采取短期的血糖控制并不会影响患者并发症的发生。分析发生角膜水肿和角膜内皮褶皱的原因可能是由于术中操作的震荡、超声乳化时间较长或前房黏弹剂灌注容易对角膜内皮造成一定的损伤[18-19]。因此,术中操作应尽量轻巧细致,并注意相关操作技巧,进而达到恢复相对较理想的视力,控制并发症的发生[20]。同时研究仍存在样本量较少、随访时间较短等不足之处,尤其是角膜水肿、角膜内褶皱和干眼症发生率因不满足卡方检验而采用Fisher确切概率法比较,这也可能是导致最终比较无统计学意义的原因[21]。
综上所述,有效控制T2DM合并白内障患者超声乳化围手术期的血糖水平,可提高患者的术后裸眼视力,但不会显著降低术后角膜水肿、角膜内褶皱和干眼症的发生率,本研究仍需要进一步做更大样本和更长随访时间的研究以获得更加精准的治疗策略。
参考文献
[1]李君,王皓璇.小切口非超声乳化白内障摘除术治疗硬核白内障的临床效果[J].临床合理用药杂志,2018,11(36):146-147.
[2]陈丽娟,郝晨宇,徐晶晓,等.糖尿病性白内障患者超声乳化术后黄斑水肿的发病情况[J].中国医药导报,2016,13(3):122-125.
[3]朱美霖,王林.综合护理干预在老年糖尿病性白内障患者术后的应用效果[J].中国医药导报,2018,15(17):147-150.
[4]刘和忠,孟希,龚铠,等.不同HbA1c水平与糖尿病患者白内障术后角膜内皮形态的相关性分析[J].东南国防医药,2018,20(1):73-75.
[5]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2017年版)[J].中国实用内科杂志,2018,38(4):292-344.
[6]杨建国.高度近视白内障术后矫正视力与眼轴长度相关性[J].实用防盲技术,2016,11(1):13-15.
[7]母义明.血糖波动:新共识,再认识[J].药品评价,2018,15(1):5-7,32.
[8]高明旭,楊凤军.2型糖尿病合并白内障围手术期血糖控制的体会[J].河北医学,2011,17(1):110-111.
[9]韩琳.糖尿病患者白内障摘除术前后血糖水平对视力影响[J].糖尿病新世界,2015(13):51-52.
[10]李海梅.白内障发病机制及预防治疗的研究进展[J].医药前沿,2015,5(14):5-6.
[11]廖龙宣.血糖调控护理对糖尿病合并白内障患者围手术期安全性探讨[J].蚌埠医学院学报,2015,40(9):1278-1280.
[12]刘婷,丁颖,朱婷,等.92例糖尿病患者白内障超声乳化围手术期安全性的临床分析[J].东南国防医药,2012,14(6):542-543.
[13]王伟娇.围术期间预见性干预对老年糖尿病性白内障患者血糖相关指标影响[J].中国老年保健医学,2019,17(1):122-123.
[14]张菁菁.糖尿病患者血糖控制情况对白内障手术的影响[D].大连:大连医科大学,2014.
[15]袁雯娴.超声乳化吸除联合人工晶状体植入术治疗老年白内障患者的临床效果分析[J].心理月刊,2018(3):263.
[16]凌宇,梁日雄,唐彦慧,等.超声乳化联合人工晶体植入术治疗年龄相关性白内障合并糖尿病的临床研究[J].中国医学创新,2017,14(5):130-133.
[17]央京,杨成毅.Ⅱ型糖尿病患者白内障手术后血糖变化趋势[J].四川医学,2013,34(9):1344-1345.
[18]赵健.血糖对糖尿病性白内障手术的影响[J].中国药物与临床,2018,18(7):1227-1228.
[19]陈奇,李敏.超声乳化术对伴有糖尿病的白内障患者角膜内皮的影响[J].国际眼科杂志,2018,18(10):1786-1791.
[20]陈小娟,李艳艳,陈俊.超声乳化摘出联合人工晶状体植入术治疗超高度近视白内障[J].国际眼科杂志,2014,14(6):1136-1137.
[21]王玉峰,史素恩,宋秀君.白内障不同术式发生角膜水肿临床观察[J].中国实用眼科杂志,2014,32(5):616-619.
(收稿日期:2020-02-19) (本文编辑:姬思雨)

