全模型迭代重建联合256层iCT低剂量扫描评估慢性鼻窦炎
夏振营,宋文艳,吴 丹,孙 君,王 杏
(首都医科大学附属北京佑安医院放射科,北京 100069)
慢性鼻窦炎为常见疾病。CT扫描能够准确显示病变部位、范围及鼻窦解剖结构,为鼻窦内镜手术提供参考[1]。全模型迭代重建(iterative model reconstruction, IMR)是基于完整模型的迭代重建(iterative reconstruction, IR)技术,相比滤波反投影(filtered back projection reconstruction, FBP)和部分IR,可进一步降低图像噪声及伪影,即使在低剂量下也能重建出满足临床诊断需要的图像[2]。既往国内外IMR低剂量相关研究[3-6]主要集中在CTA、头颈部血管成像、胸部及肝脏等方面。本研究将IMR用于CT鼻窦低剂量扫描,通过剂量指数(dose right index, DRI)观察低剂量与标准剂量扫描方案在图像质量及解剖细节显示方面的差异,并对图像噪声和辐射剂量进行分析。
1 资料与方法
1.1 一般资料 以2019年3月—4月于北京佑安医院20例拟诊慢性鼻窦炎、复发性慢性鼻窦炎或鼻息肉患者为研究对象,其中男16例,女4例,年龄20~64岁,平均(35.2±2.0)岁;临床症状包括长年反复鼻塞、流脓涕、鼻窦部压痛及头晕头痛等。排除标准:①年龄<18岁;②临床疑有其他鼻窦病变如肿瘤或骨折;③鼻腔鼻窦手术史。所有患者均签署知情同意书。
1.2 仪器与方法 采用Philips Brilliance iCT 256层螺旋CT扫描仪,嘱患者仰卧,使头部正中线对准扫描床中线、听眶线与扫描床垂直,扫描全组鼻窦,范围自硬腭至额窦上。采用AEC自动管电流调制技术,管电压120 kV,管电流15~200 mA,准直128×0.625,螺距0.383,球管旋转时间0.4 s;常规剂量扫描DRI设置为30,FBP重建时记为SD-FBP组,滤过为Y-Sharp;低剂量扫描DRI设置为10,IMR(迭代水平Level 1~3)记为LD-IMR-L1组、LD-IMR-L2组和LD-IMR-L3组,滤过均为Sharp Plus。在Philips-ISP星云工作站对所有图像行冠状位和矢状位重组,层厚2 mm,层间距1 mm,矩阵512×512,并进行图像分析。
1.3 图像质量评价
1.3.1 客观评价 以图像噪声值作为图像客观评价指标。测量方法:在同一层面轴位图像上于下鼻甲黏膜、上颌窦空气、颞下窝肌肉各选取3个面积约10 mm2的圆形ROI,测量其CT值,其标准差即为噪声值,取平均值作为图像的客观噪声,测量窗宽2 000 HU,窗位200 HU。
1.3.2 主观评价 由2名影像科高年资主治医师采用双盲法对所有鼻窦冠状位图像质量进行评价,意见分歧时协商取得一致意见。评价指标包括伪影、窦口鼻道复合体解剖结构及病变显示情况。窦口鼻道复合体解剖结构主要包括中鼻甲、钩突、筛板、上颌窦开口及筛漏斗等。采用Likert 5分制(表1)对图像质量进行评分,3分以上为满足诊断要求;观察窗宽2 000 HU,窗位200 HU。

表1 图像主观评价评分标准
1.4 辐射剂量分析 CT设备自动生成容积CT剂量指数(volume CT dose index, CTDIvol)和剂量长度乘积(dose-length product, DLP)。根据公式ED=DLP×k计算有效剂量(effective dose, ED),其中k为转换系数,本研究中k值取0.002 3[7]。
1.5 统计学分析 采用SPSS 19.0统计分析软件。计量资料以±s表示。采用方差分析比较SD-FBP组与LD-IMR组噪声值,主观指标比较采用KruskalWallisH秩和检验,组间两两比较采用Mann-WhitneyU检验,辐射剂量指标比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 CT图像质量客观评价 4组图像平均噪声值自低到高依次为SD-FBP组[(19.65±2.36)HU]、LD-IMR-L3组[(20.98±2.68)HU]、LD-IMR-L2组[(28.90±3.92)HU]和LD-IMR-L1组[(35.63±3.79)HU],组间差异有统计学意义(F=104.73,P<0.01)。LD-IMR-L3组图像噪声值与SD-FBP组差异无统计学意义(P>0.05);余各组间差异均有统计学意义(P均<0.001)。见表2。

表2 不同重建方式图像噪声值比较
2.2 CT图像质量主观评价 LD-IMR各组伪影及显示病变评分均>4分,能够满足诊断需求与SD-FBP组差异均无统计学意义(P均>0.05);显示解剖结构细节与SD-FBP组相比清晰度稍差(P均<0.05),但均>3分,可满足诊断需求。见表3、4及图1。
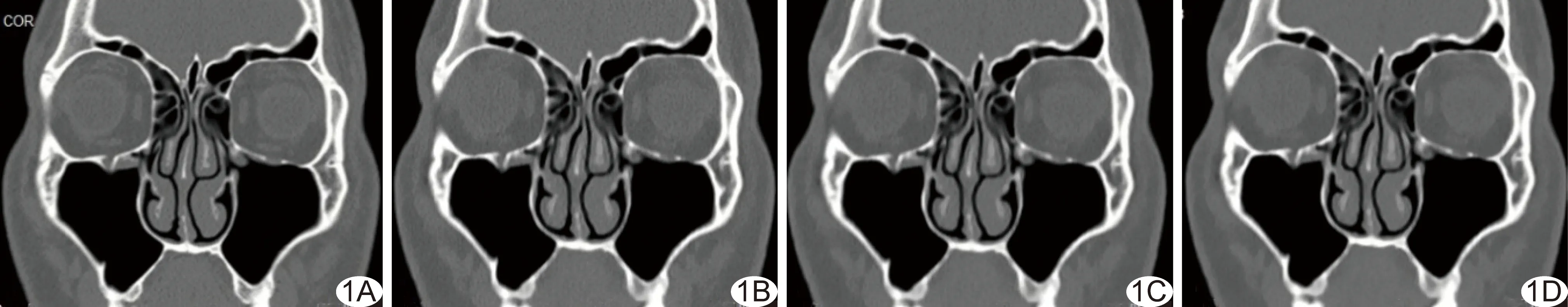
图1 患者男,32岁,慢性鼻窦炎,相同层面冠状位图像 LD-IMR各组及SD-FBP组图像均无明显伪影,病灶显示清晰;LD-IMR各组显示骨质解剖结构细节清晰度稍差,但不影响诊断 A.SD-FBP组; B.LD-IMR-L1组; C.LD-IMR-L2组; D.LD-IMR-L3组
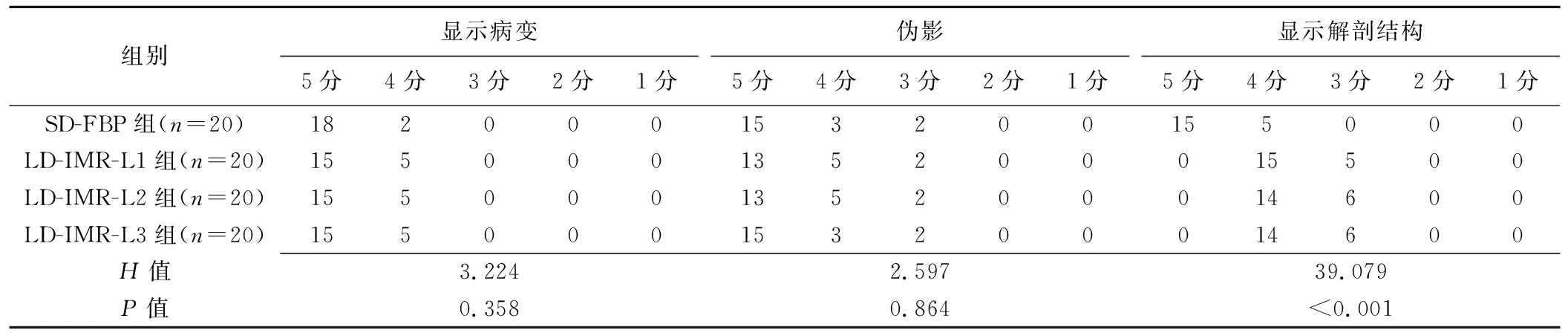
表3 图像质量主观评价比较
2.3 辐射剂量 LD-IMR组CTDIvol、DLP及ED较SD-FBP组分别减少89.20%、89.37%及89.36%(P均<0.01),见表5。

表4 不同重建方式解剖结构显示两两比较
表5 各组标准剂量及低剂量CTDIvol、DLP、ED比较(±s)
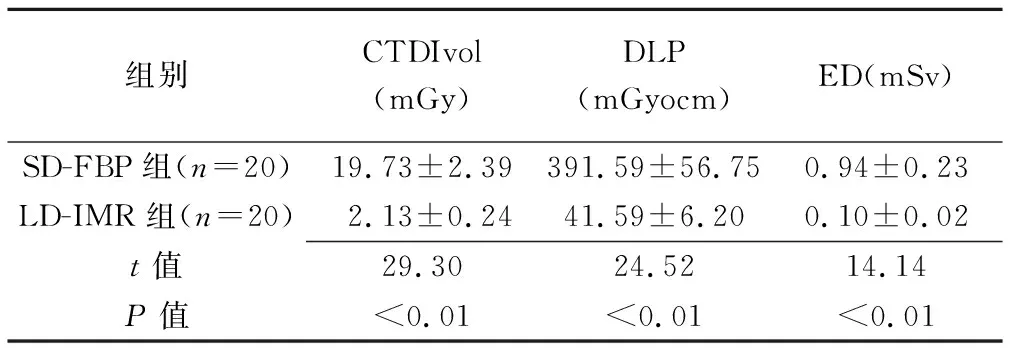
表5 各组标准剂量及低剂量CTDIvol、DLP、ED比较(±s)
组别CTDIvol(mGy)DLP(mGyocm)ED(mSv)SD-FBP组(n=20)19.73±2.39391.59±56.750.94±0.23LD-IMR组(n=20)2.13±0.2441.59±6.200.10±0.02t值29.3024.5214.14P值<0.01<0.01<0.01
3 讨论
鼻窦CT是诊断鼻窦疾病和检验治疗效果的重要手段,但扫描时X线不可避免要穿过眼晶状体,BREM等[8]报道,辐射剂量达到0.5~2.0 Gy可诱发晶状体混浊而导致白内障;尽管临床 CT扫描鼻窦对晶状体的辐射剂量远低于该水平,但累积效应不容忽视,且甲状腺亦属邻近器官,高剂量辐射可能导致甲状腺癌。国际放射防护委员会提出放射检查中遵循辐射合理及最低化原则(as low as reasonably achievable, ALARA)[9],认为以扫描图像质量轻微下降换取受检者CT辐射剂量降低是值得的。鼻窦窦腔内的气体与窦壁黏膜和骨质形成良好的天然对比,为实现低剂量CT扫描鼻窦的前提。
为降低辐射剂量,早期主要采取降低管电压和管电流等措施,重建时一般采用FBP算法,而FBP重建过程中未考虑硬件因素及系统噪声的影响,在噪声和伪影抑制方面存在较大缺陷[10-11]。随着计算机运算速度的提高,IR算法逐渐成为替代FBP算法的可行方案,并可根据迭代程度分为部分模型迭代和IMR。IMR是一种基于完整模型的IR,通过统计学模型及CT系统模型进行对比校正,以获得低噪声、高分辨力的CT图像。与部分模型IR相比,IMR可进一步降低图像噪声及伪影,并提高图像低对比分辨力。
管电流是影响辐射剂量和图像质量的重要参数之一。DRI设置是Philips iCT的一项个性化管电流调节技术,可由此实现自动精准调节管电流。参考鼻部CT检查专家共识[12],本研究将标准扫描条件设置为管电压120 kV、DRI为30(平均管电流153 mAs),低剂量扫描条件为管电压120 kV、DRI为10(平均管电流为16 mAs),发现低剂量扫描条件下,3组图像平均客观噪声自低到高依次为LD-IMR-L3组、LD-IMR-L2组、LD-IMR-L1组,提示随着迭代水平提高,图像噪声逐渐减小,LD-IMR-L3组噪声与SD-FBP组已无明显区别。
窦口鼻道复合体的解剖结构与鼻窦炎的发生关系密切,了解其正常解剖与变异对于诊断鼻窦炎及规划手术均有重要意义[13]。IMR滤过有3个级别,即Brain-Routine、Sharp和Sharp-Plus。为更好地显示窦口鼻道复合体的骨质解剖结构,本研究中低剂量IMR选用较锐利的Sharp Plus滤过,标准剂量FBP重建则选用Y-sharp。与既往研究[14-15]相比,本研究中4组图像噪声均较高,可能与算法的边缘增强效应有关。本研究LD-IMR各组图像显示病变评分均在4分以上,与SD-FBP组无明显区别;而显示骨质结构细节较SD-FBP组欠清晰(SD-FBP组以5分为主,LD-IMR各组以4分为主),但均能满足诊断需求,提示相同扫描条件下,诊断鼻窦炎所需要图像质量要求低于窦壁骨质异常,与郭森林等[16]的结果类似。在伪影方面,本研究中LD-IMR组与SD-FBP组基本相近,除2例因义齿引起较明显伪影外,未见因扫描条件降低而伪影增加者,表明IMR算法可弥补由于剂量降低而产生的伪影。同时,LD-IMR组辐射剂量指标CTDIvol、DLP及ED较SD-FBP组分别减少89.20%、89.37%和89.36%,提示LD-IMR在剂量方面存在显著优势。
本研究的局限性:①纳入的病种比较单一,所设低剂量扫描条件是否适用于鼻窦其他疾病(如鼻窦占位、外伤等)有待观察;②IMR所需时间较长;③样本量少,需增加样本量以减少误差。
综上所述,DRI为10时,IMR低剂量鼻窦CT扫描可在降低ED的条件下满足显示窦口鼻道复合体解剖结构及诊断慢性鼻窦炎所需,为鼻窦内镜手术规划提供可靠依据。

