ICU老年重症患者呼吸机相关性肺炎的危险因素分析
石波 崔惠芬 李远辉 骆伟光 杨泽敏
呼吸机相关性肺炎(ventilator associated pneumonia,VAP)主要指机械通气48 h后到拔管后48 h发生的肺炎[1]。临床研究发现,ICU重症患者是VAP的高发人群,尤其老年患者发生率更高,严重危及生命安全。本文将对基层医院ICU老年重症患者VAP危险因素展开分析,详细报告如下。
1 资料与方法
1.1 一般资料 选取2018年3月~2019年3月在基层医院ICU治疗的135例老年重症患者作为本次研究对象,其中男75例,女60例;年龄61~74岁,平均年龄(67.26±3.24)岁。根据患者是否发生VAP分为VAP组(41例)和非VAP组(94例)。本院医学伦理委员会批准此次研究,全部患者知情研究并自愿参与。
1.2 方法 收集所有患者病史资料,分析所有患者基本资料,包括年龄、性别、白细胞计数、是否气管插管、机械通气时间、是否长期使用质子泵抑制剂、ICU停留时间、血清白蛋白水平、APACHE Ⅱ评分、氧合指数等。通过单因素及多因素Logistic分析得出ICU老年重症患者VAP危险因素。
1.3 统计学方法 采用SPSS19.0统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。多影响因素采取Logistic回归分析。P<0.05表示差异有统计学意义。
2 结果
2.1 单因素分析 两组患者年龄、性别、白细胞计数比较,差异无统计学意义(P>0.05)。两组患者是否气管插管、机械通气时间、是否长期使用质子泵抑制剂、ICU停留时间、血清白蛋白水平、APACHE Ⅱ评分、氧合指数比较,差异具有统计学意义(P<0.05)。见表1。
2.2 多因素分析 多因素Logistic回归分析显示,气管插管、机械通气时间≥7 d、长期使用质子泵抑制剂、ICU停留时间≥15 d、血清白蛋白水平<35 g/L、APACHE Ⅱ评分≥15分、氧合指数<400 mm Hg均为ICU老年重症患者VAP的独立危险因素(P<0.05)。见表2。
表1 单因素分析[,n(%)]
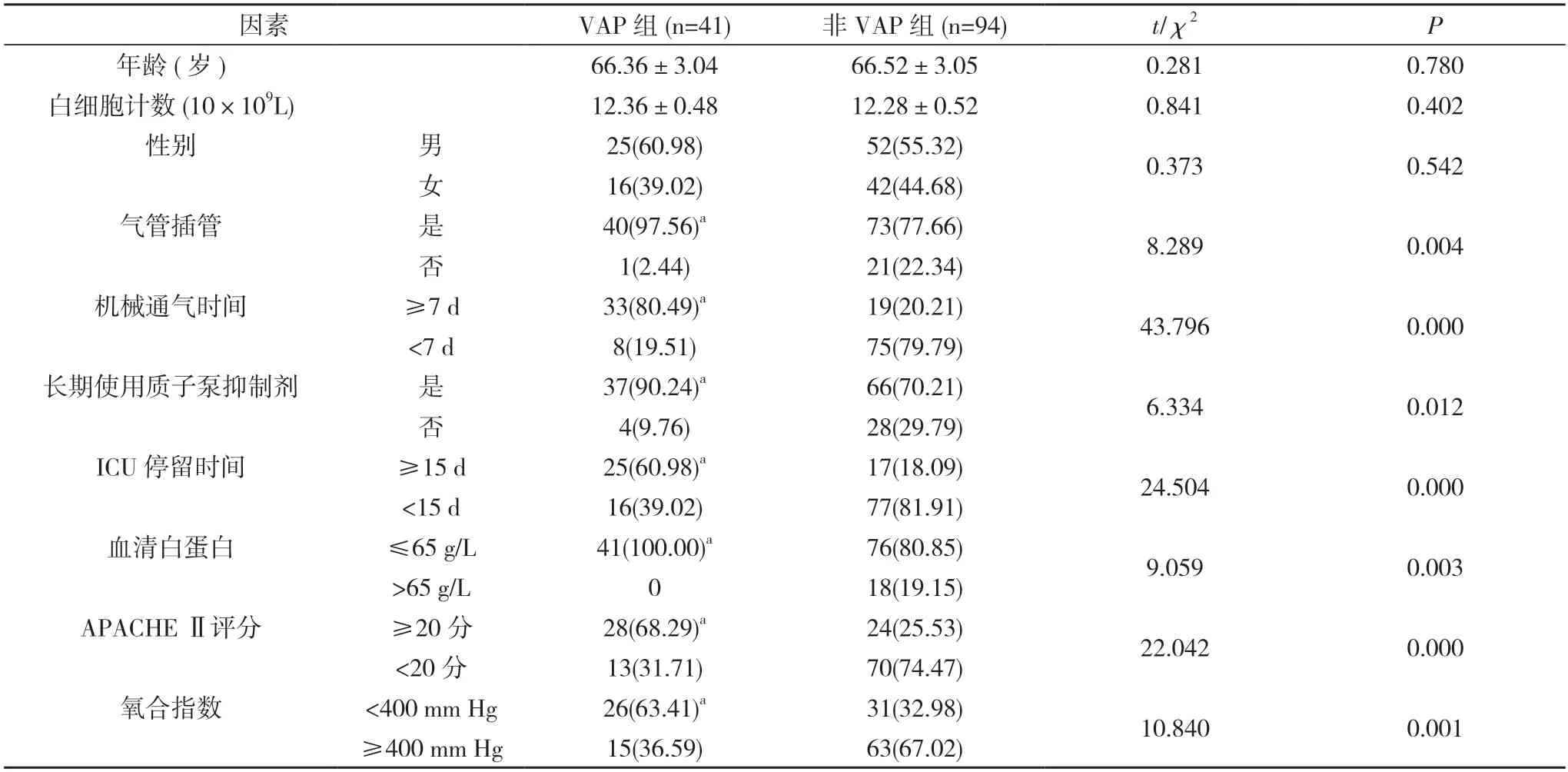
表1 单因素分析[,n(%)]
注:与非VAP组比较,aP<0.05

表2 多因素分析
3 讨论
ICU主要负责危重症患者的救治和监护工作,患者普遍病情紧急,特别是老年患者存在免疫功能下降的情况,在进行创伤性检查和治疗的过程中有更高几率出现院内感染。机械通气是ICU重要的治疗手段,呼吸机相关性肺炎的已成为ICU重症患者常见的严重并发症,是导致死亡的主要原因之一。因此有必要寻找呼吸机相关性肺炎危险因素,采取有效的防控措施,降低发病率。王娜等[2]学者分析了ICU住院老年患者呼吸机相关性肺炎的危险因素,结果显示机械通气时间、误吸、低蛋白血症、糖皮质激素使用时间、APACHE Ⅱ评分是呼吸机相关性肺炎的危险因素。史颜梅等[3]学者报道ICU老年患者呼吸机相关性肺炎的发生和ICU住院天数、应用质子泵抑制剂、机械通气时间、气管插管密切相关。
从本次多因素分析结果看出,气管插管、机械通气时间≥7 d、长期使用质子泵抑制剂、ICU停留时间≥15 d、血清白蛋白水平<35 g/L、APACHE Ⅱ评分≥15分、氧合指数<400 mm Hg均为ICU老年重症患者VAP的独立危险因素(P<0.05)。APACHE Ⅱ评分常用于重症创伤、重型颅脑损伤等危重症的伤情评估。胡志成等[4]学者研究发现APACHE Ⅱ评分和机体受损程度密切相关,分值越高表明机体脏器受损程度越高,因此发生VAP的风险较高。氧合指数反映患者肺功能状态[5,6]。叶龙强等[7]学者发现低氧血症程度越严重,肺功能越差,持续时间较长,对患者造成极大影响,进而引发VAP。机械通气是ICU广泛应用的治疗手段,气管插管、切开等操作损伤气管黏膜上皮组织,减弱黏膜纤毛活动能力,对患者呼吸道正常黏膜屏障功能造成较大损伤[8,9]。导管为咽部细菌进入支气管提供途径,病原菌定植于导管和气道黏膜,从而引发VAP[10]。机械通气患者发生VAP后,提高撤机难度,延长治疗时间,增加医疗费用[11]。质子泵抑制剂是机械通气患者用于预防应激性溃疡的常用药物,但长期使用会破坏胃部酸性状态,促进细菌繁殖,增加VAP风险[12,13]。王伟勇等[14]学者研究指出,VAP的发生和胃酸程度密切相关。机械通气时间增加同时延长患者气道暴露时间,病原体接触几率更大,易发展为多种细菌感染[15]。研究发现机械通气时间每增加一天,VAP发生率提高3%。同时患者ICU停留时间是VAP的危险因素,可能和长时间住院,与病原体接触时间较长有关。血清白蛋白能够反映机体营养状况,低白蛋白血症患者机体代谢呈负氮平衡,易发展为恶病质,营养状况不佳造成抵抗力下降,VAP几率越大。
综上所述,多种因素的综合作用导致了ICU老年重症患者VAP的出现,临床应针对此类危险因素采取有效的干预措施,降低VAP发生率。

