疫情冲击下,医院绩效如何思变?
医院常态下的绩效管理,在新冠之疫冲击下,出现“失灵”或不适应现象。如何因势思变,是医院管理者不得不面临的绩效变革之“坎”。
2020年,一场突如其来的新冠肺炎疫情,给医院的运营、绩效管理带来了重大的冲击和影响。一方面,囿于医院现金流锐减,常规的绩效核算方式失灵,使得绩效分配的矛盾集中凸显;另一方面,冒着感染风险奋战在一线的医务人员,需要通过追加绩效抚慰心灵。如何进行特殊时期的绩效分配,既体现合理公平,又适应政策要求改革现行绩效分配,已经成为医院管理者绕不过去的“坎”。
疫情下,医院“三降两升”
新冠之疫期间,医院采取一级备战,控制交叉感染,使得医院运营受到冲击,可以说,医院现金流锐减,经济“亚历山大”,主要表现为“三降两升”。
业务量下降。防控以来,各地出台交通管制、小区严控等一系列措施;同时,因避免感染,慢性病患者及可择期手术住院患者选择不入院或选择性入院;另外,为了减少交叉感染,医院关停部分科室的门诊和病区。这些因素均导致医院门诊就诊人次和住院人次不同程度地大幅下降。
据香港艾力彼医院管理研究中心调查显示,今年2月份门诊量同比下滑40%以上的医院占比78.48%,下滑30%~40%的医院为11.39%,下滑不到10%的医院只占1.9%。今年2月份,受访医院的住院量同比下滑50%以上的医院占比58.86%,下滑40%~50%的医院占比15.82%,下滑不到20%的医院占比仅为6.33%。手术量上,下滑60%以上的医院占比56.33%,下滑50%~60%的医院占比14.56%,下滑30%以下的医院占比8.86%。
医疗收入锐减。患者就诊人次的减少,带来的直接影响就是医疗收入大幅下降。因医院对医疗收入的依赖度较高,医疗收入的下降对医院经济带来的影响显而易见。
防控成本上升。为了防范院内交叉感染,医院加大防控投入。如急需的防控耗材,不仅采购困难,而且价格上涨明显,导致医院因防控而成本支出大幅上升。
运营成本上升。疫情之下,医务人员加班加点,无论是上下班接送、宾馆住宿、工作餐,还是加大疫情补助等方面,都导致医院运营成本大幅增加。
据香港艾力彼医院管理研究中心调查显示,55.1%的受访医院2月份的支出比去年同期增加,44.9%的医院2月份的支出出现同比下降。在人力成本占医院总成本的比重上,疫情之前,53.5%的医院的人力成本占总成本的比重在30%~40%之间,只有8.9%的医院这一比重超过50%;在疫情之后,人力成本占比开始大幅攀升,其中人力成本占比40%~50%区间的比重由疫情前的15.9%上升到28.4%,人力成本占比50%以上区间的由疫情前的8.9%快速上升到32.3%。
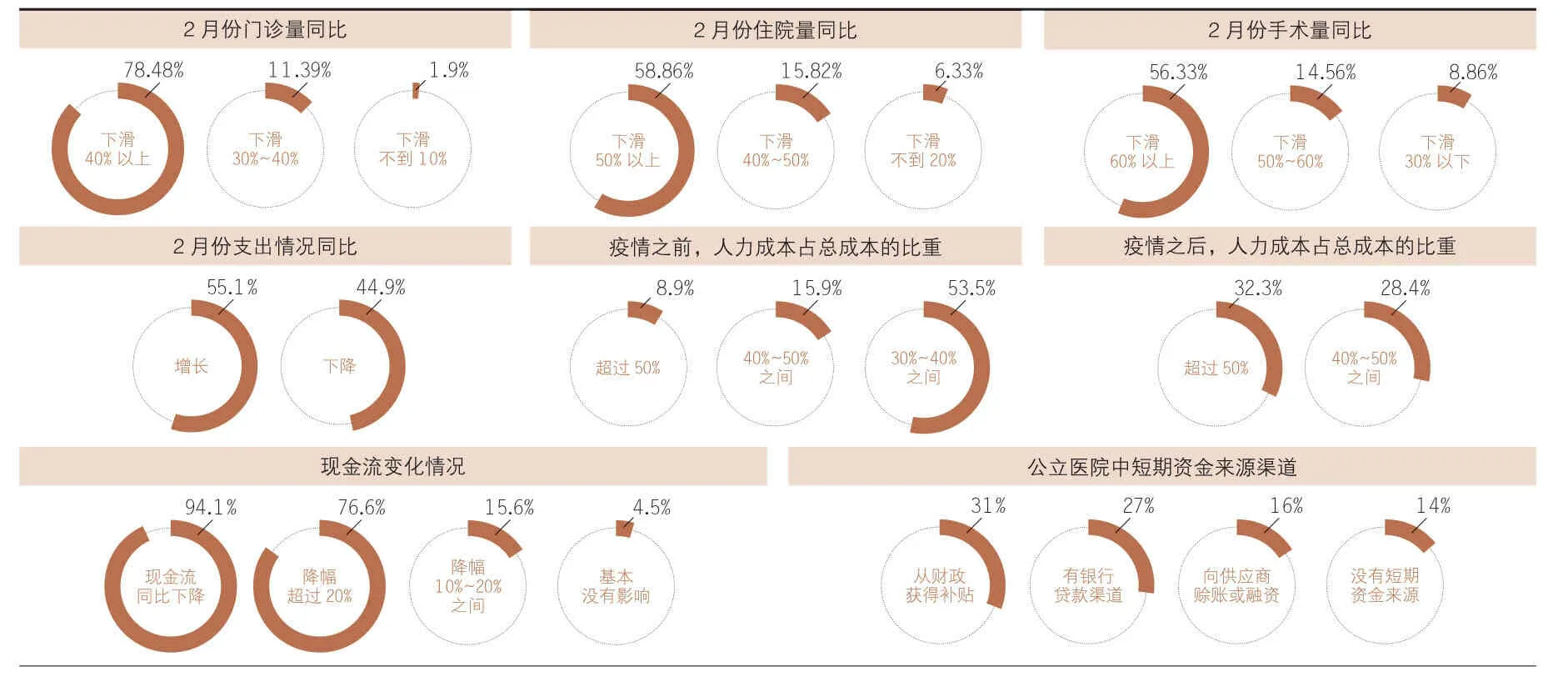
表1 疫情下,医院“三降两升”变化情况
这说明疫情期间人力成本支出,成为了大部分医院最主要的支出,也是对医院现金流压力最大的支出。
医疗收益下降。毋容置疑,患者就诊量和收入的下降,医院防控和运营成本的上升,结果就是医院医疗收支结余的下降,甚至出现大面积亏损现象,无疑加速推动医院的现金流紧张。
香港艾力彼医院管理研究中心调查显示,94.1%的医院在疫情期间出现了现金流的同比下降,其中76.6%的医院下降幅度超过20%,15.6%的医院下降在10%~20%之间,只有4.5%的医院基本没有影响。调查显示,公立医院中,有31%的医院在疫情期间可以从财政上获得补贴,27%的公立医院有银行贷款渠道,16%的公立医院可以通过向供应商进行赊账或融资,有14%的公立医没有短期资金来源渠道。
常规绩效核算方法“失灵”
伴随着“三降两升”,医院现行的常规绩效开始“失灵”。笔者分别对现有主流绩效模式剖析、找出“失灵”原因。
收支结余(或成本核算)提取绩效模式。该模式基于成本核算以增加结余为主导,旨在实行院科两级核算,强化科室经济管理,按照结余提取比例,调节各科室绩效额度。最大优点是,激励增加收入,有利于加强成本核算,对医院经济贡献度高,核算方法简单,通俗易懂。不足则在于,用提取比例系数调节,容易引发绩效分配不公;不能充分体现各科室性质差异,不能充分体现劳动强度、技术难度、风险程度医疗行业特点。特别是存在“不与收入挂钩”的政策风险。

疫情期间,由于医疗收入下降,医疗支出增加,出现了大面积的收不抵支“亏损”现象,绩效为负数,核算方法“失灵”。
业务量单价(或服务人次核算)绩效模式。该模式基于业务量导向的理念,旨在激励提高增加业务量,按照业务量设定绩效单价,体现的是“多看患者多得绩效”。主要优点是,设计绩效单价,简单明了,规避了与收入挂钩。主要不足在于,业务量单价不能充分体现各科室性质差异,比较粗放,依然不能体现劳动强度、技术难度、风险程度医疗行业特点。

疫情期间,由于业务量大幅下降,医疗支出增加,同样出现绩效为负数,核算方法也“失灵”。
医疗项目(RBRVS)点数绩效模式。该模式基于美国RBBVS原理,旨在体现医师知识价值,体现的是“多做项目多得绩效”。主要优点是,规避了不与收入直接挂钩政策风险,体现了医疗项目的风险价值。主要不足是,医疗项目太多点值赋值困难,美国版的RBRVS“水土不服”,与绩效总量管理,以及医保DRG付费存在矛盾,特别是受医疗项目结构变化影响和成本变动因素影响,绩效核算的稳定性不高,偏差太大,需要每月微调,带来绩效管理人员工作压力大,沟通成本高。
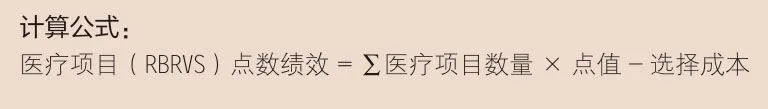
疫情期间,同样由于业务量大幅下降,开展的医疗项目数量也出现大幅下降,医疗项目扣减的成本没有下降反而增加,也一样出现绩效为负数,核算方法也“失灵”。
效能积分绩效考核模式。该模式基于平衡计分卡原理,实行效能积分绩效管理模式,选择关键KPI考核指标,体现的是多维度均衡。主要优点是,均衡、多维度、顺应政府对公立医院的绩效考核,及医保DRG支付导向。主要不足在于,对业财融合、管理能力和信息化建设要求相对较高。

疫情期间,同样由于业务量大幅下降,成本上升,也同样出现绩效大幅下降的情况,核算方法也“失灵”。
临时自救绩效该如何设计
疫情的冲击,使得医院现行的绩效制度、核算模式积累的矛盾处于高发时点,绩效分配如果不合理,政策把握不好,容易引发群体事件,进而影响医院的稳定和谐。那么,自救绩效该如何设计呢?根据40年从事医院工作的积累,以及对医改政策、医院绩效管理、医院成本核算与管理、医保DRG等的研究,笔者提出以下建议。
首先,读懂国家层面对疫情期间如何发放补助、待遇及绩效的定调。
国发明电〔2020〕10号《国务院应对新型冠状病毒感染肺炎疫情联防联控机制关于聚焦一线贯彻落实保护关心爱护医务人员措施的通知》明确,一线医务人员不受编制、身份等限制,均可得到临时性工作补助、一次性慰问补助、卫生防疫津贴等,强调要向一线医务人员特别是救治重症患者的医务人员倾斜,不得按行政级别确定发放标准,但并非属于业务专家的领导干部不允许发放工作补助,重点是以实际参加现场调查处置、患者救治等工作情况为准。
而且明确,对在重症危重症患者病区工作的一线医务人员,按实际工作天数的1.5倍计算应发工作天数。要求,一线医务人员在轮休、隔离期间,工资福利待遇按出勤对待,原正常发放的基本工资、岗位津贴(含卫生防疫津贴)、绩效工资继续执行。不得将一线医务人员轮休、隔离天数计入本人带薪年休假假期,不得向轮休的一线医务人员安排工作任务。
同时,按照《国家卫生健康委关于贯彻落实改善一线医务人员工作条件切实关心医务人员身心健康若干措施的通知》(国卫人函〔2020〕61号)规定,医院可以申请追加一次性绩效预算,向当地政府争取财政补贴与支持,结合医院的经济状况,规划疫情期间的绩效总量;并指出重点向加班加点特别是作出突出贡献的一线人员倾斜,并及时发放到位。
政策已给出有力支持,允许医院发放疫情绩效。接下来的关键便是,如何制定合理的内部绩效工资分配办法,既考虑疫情期间保底基础绩效,还要考虑坚持诊疗服务的常规绩效。笔者认为,需要多方均衡考虑。
一方面,要规划好疫情专项绩效。非常时期,医院的常规绩效核算出现难题,绩效大幅下降成为现实,此时需要医院临时进行专项绩效设计,拿出一笔预算,对战斗在一线的医务人员,不分编内和编外,一视同仁,做到疫情专项绩效同岗同酬同待遇。
另一方面,要考虑常规绩效如何设计。笔者认为,虽然传统的绩效方案失灵,但是抗疫期间高风险、高劳动强度、高压力、担当重的医疗行业特点应当充分得到体现,建议结合各医院现有常规绩效核算方法,原则灵活设计。
疫情期间临时绩效可如下设计:疫情临时绩效=(岗位基础绩效+常规核算绩效)×绩效考核得分。
其中,岗位基础绩效主要是对疫情期间在岗人员的绩效激励,按照在岗天数,每天设置定额绩效,属于疫情一线人员按照平均岗位绩效的2倍计算。而常规核算绩效主要是对疫情期间坚持诊疗服务科室的激励,采取减免成本,或者倾斜业务量,或按照核算盈亏采取综合指数法,进行常规绩效激励。绩效考核绩效主要是对疫情期间科室及员工工作态度及质量的考核激励,按照绩效考核办法执行。
同时,要关注绩效敏感点和焦点。疫情期间,许多医务人员放弃了节假日休息时间,坚守在一线,面对疫情期间医院现金流锐减,管理者应教育引导员工“共患难”,尽可能在疫情结束后通过增加假期调整;对于不能安排调休的岗位,对节假日及休息日的绩效,可以参照《劳动法》,对疫情期间节假日及休息日的工作量绩效按照三倍或两倍发放,不是按照基本的三倍或两倍。
笔者建议,疫情期间,防控一线激励为先,对防控一线的科室及个人,实行专项绩效激励,实行基础绩效补贴。参照国家政策对ICU疫情临时补贴政策,提高50%绩效重点激励。疫情期间隔离休息绩效,按照政策要求,参照岗位绩效基础绩效。
另外,笔者提醒,医院绩效变革须与医保改革的方向一致。医改新时代,随着医保DRG付费制度改革,多做项目、多收入,医保不买单成为医院的成本,考核不合格不让发绩效,对目前的绩效核算方式提出更大的挑战。与此同时,医院绩效必然受到医改政策影响。疫情过后,医改走向会更加强调“以人民健康为中心”,对“以治疗为中心”的收入驱动医院管理模式提出更大挑战。因此,破除趋利性回归公益性,绩效遵循医疗自然属性,走精益化内涵效益质量型绩效管理之路,实现与社会和谐互动的可持续发展才是绩效变革光明之路。
同时,笔者认为,疫情过后,医务人员对风险、认可、地位、尊重等重新再认识,对薪酬待遇期望值都会提高,对医院绩效带来重大的影响。毫无疑问,这会加速医改的推进,甚至可能成为公立医院改革的重要转折点,医院绩效模式也必然伴随着新医改更新迭代。因此,医院不妨借疫情科室绩效下降的窗口期,深化医院薪酬制度改革,打破与收入挂钩的绩效管理模式,规避政策风险,探索符合医疗行业特点的绩效制度,实现绩效变革突围。
其一,可借疫情科室绩效下降的最佳时期,打破与收入挂钩的绩效模式;其二,结合医改新时代,顺应公立医院绩效考核应对医保DRG支付变革,适应医院薪酬绩效总额管理,可探索效能积分绩效管理模式,多维度、多层面体现医疗行业特点,激励走内涵质量效益提升之路;其三,医院需要应对疫情的影响和冲击,加大“增量、提质、降本、增效”梯度激励,精准激励符合医院功能定位的患者数量提升,加大对医疗服务能力提升激励,加强精细化成本管控运营,推动医院走内涵质量效益型发展之路。
总之,医改新时代,医院现行的绩效模式遇到政策倒逼和内部分配不公的风险压力,特别是疫情的影响和冲击,绩效分配矛盾进入高发期,倒逼医院绩效“更新迭代”变革,必然提到医院高度议事日程。

