普外科肿瘤术后感染患者治疗中应用胸腺肽α1的价值及其免疫功能变化
邓仲鸣,赵 云△,杨进波,徐正芹
(湖北医药学院附属襄阳市第一人民医院:1.普外科;2.检验科;3.重症监护室,湖北襄阳 441000)
恶性肿瘤为临床常见疾病,其中发生于上皮组织的即为癌,常见的包括肺癌、肝癌等,严重危害人们的生命健康安全。恶性肿瘤患者通常存在着免疫力低下的情况,其外科手术治疗后极易并发感染,严重的可威胁患者生命[1-2]。因此,对于恶性肿瘤患者术后感染防治方法的研究极为重要。目前,临床上对于恶性肿瘤术后感染的防治及患者免疫功能的改善仍显不足,主要依靠抗菌药物治疗、营养支持等,效果有限。免疫疗法在临床广泛应用,为术后感染的防治提供了一种新的思路。基于此,本研究主要探究胸腺肽α1在恶性肿瘤术后感染患者治疗中的价值,并以2015年6月至2018年6月在本院普外科接受治疗的100例恶性肿瘤术后并发感染患者作为研究对象,应用胸腺肽α1进行治疗,并同常规治疗相比较,现报道如下。
1 资料与方法
1.1一般资料 经医院伦理委员会审核通过,依据纳入、排除标准,选择2015年6月至2018年6月在本院普外科接受治疗的100例恶性肿瘤术后并发感染患者作为研究对象。遵循随机、对照、平行的试验原则,使用随机数字表法将所选100例恶性肿瘤术后并发感染患者分成观察组和对照组,每组各50例。观察组中男30例,女20例,年龄40~70岁,平均(47.3±9.8)岁,其中22例为肺部感染,15例为腹腔感染,13例为弥漫性腹膜炎;对照组中男32例,女18例,年龄40~68岁,平均(48.5±10.2)岁,其中19例为肺部感染,16例为腹腔感染,15例为弥漫性腹膜炎岁。两组患者性别、年龄及感染类型等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2纳入标准 (1)行外科手术治疗的恶性肿瘤患者;(2)恶性肿瘤术后并发感染的患者;(3)患者及其家属签署知情同意书,同意参与到本次研究中。
1.3排除标准 (1)本次研究前4个月内应用过激素、免疫抑制剂等药物的患者;(2)伴有较为严重的营养不良的患者;(3)对本次研究使用药物过敏的患者;(4)临床资料不完整的患者。
1.4治疗方法 (1)常规治疗:两组患者均接受常规干预,主要包括抗菌治疗(以药物敏感性试验结果为依据)、局部引流(引流不畅者)等;(2)观察组:在常规治疗基础上,应用胸腺肽α1予以治疗:皮下注射1.6 mg胸腺肽α1(培森,意大利),2次/天,以7 d为1个疗程;(3)对照组:在常规治疗基础上,应用安慰剂予以治疗,用法同观察组。
1.5临床观察指标 (1)临床治疗效果:以患者存活率和住院时间进行比较;(2)细胞免疫功能指标:主要包括CD4+、CD8+、NK细胞、CD4+/CD8+,检测方法:患者清晨空腹采集静脉血3 mL,以直接免疫荧光法进行免疫细胞水平检测,试剂盒购自新产业公司(深圳),严格按照操作说明由检验科专业人员进行操作;(3)细胞因子:主要包括肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6),检测方法为患者清晨空腹采集静脉血3 mL,离心(2 500 r/min,5 min),分离血清,使用AU5800型全自动生化分析仪(贝克曼,美国),以酶联免疫吸附试验进行TNF-α、IL-6水平检测,试剂盒购自瑞士罗氏公司,严格按照操作说明由检验科专业人员进行操作;(4)预后情况:观察、记录两组患者的预后情况。
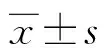
2 结 果
2.1治疗效果比较 经过治疗之后,观察组的存活率明显高于对照组,住院时间明显短于对照组,组间比较差异有统计学意义(P<0.05)。见表1。

表1 两组治疗效果比较
2.2细胞免疫功能比较 治疗前,两组CD4+、CD8+、NK细胞水平、CD4+/CD8+比较差异无统计学意义(P>0.05);治疗后,观察组CD4+、CD8+、NK细胞水平明显高于对照组,差异有统计学意义(P<0.05)。见表2。
2.3细胞因子水平比较 治疗前,两组细胞因子TNF-α、IL-6水平比较差异无统计学意义(P>0.05);治疗后,观察组细胞因子TNF-α、IL-6水平明显低于对照组,差异有统计学意义(P<0.05)。见表3。

表2 两组细胞免疫功能指标比较

续表2 两组细胞免疫功能指标比较

表3 两组细胞因子水平比较
2.4预后情况比较 两组在切口感染、尿路感染方面比较,差异无统计学意义(P>0.05),见表4。

表4 两组预后情况比较[n(%)]
3 讨 论
恶性肿瘤作为临床常见慢性疾病,具有高发病率、高病死率等特点,一旦发生往往治疗较为困难,社会危害性极大,对于其防治方法的研究有着重要的意义。对于恶性肿瘤患者,通常存在着免疫力下降的情况,机体免疫功能难以维持正常需要。因此,恶性肿瘤患者外科手术之后极易并发感染,且由于免疫力低,感染往往较为严重,甚至威胁生命。由此可见,对于行外科手术治疗的恶性肿瘤患者,提高其机体免疫力、预防感染显得尤为重要。目前,临床上针对恶性肿瘤手术患者,会在术后辅以常规干预,包括抗菌药物应用、营养支持及其他抗感染操作等,使得术后感染情况得到显著改善,但仍然存在着一些术后感染情况,特别是弥漫性腹膜炎、急性胰腺炎等严重感染危害极大[3-5],仍需引起足够关注。
当恶性肿瘤手术患者并发感染,特别是严重感染时,细菌内毒素会刺激机体多种细胞,如单核巨噬细胞及内皮细胞等,释放大量炎性介质,如细胞因子TNF-α、IL-6等,引发级联反应,造成炎症发生[6-8]。有研究显示,脓毒血症患者的IL-6水平明显上升,而当其接受有效治疗之后,IL-6水平会明显下降,最终恢复正常,且IL-6水平的高低与患者的病死率有一定相关性[9]。对于恶性肿瘤手术者并发感染患者,当其炎性介质TNF-α、IL-6等水平明显升高时,抗炎因子IL-10等水平亦会明显上升,发挥免疫调节作用[10-11]。正常情况下,炎性介质和抗炎因子处于平衡状态,当炎性介质占据优势时,则会引发炎性反应,导致全身性炎症发生。因此,炎性介质水平的检测有助于感染患者病情诊断及预后情况判断。本次研究中,两组患者的细胞因子TNF-α、IL-6水平均在治疗后明显上升,而观察组上升幅度低于对照组,提示胸腺肽α1的应用有助于炎性反应的控制。胸腺肽α1作为一种免疫调节剂,具有强大的免疫调节作用,该药物能够通过刺激周围组织中的淋巴细胞丝裂原,从而促进T淋巴细胞的成熟、释放,并可增强自体淋巴细胞同异体的反应,以维持相对平衡的状态,在总体上提高机体的免疫功能,并能够在一定程度上加强对肿瘤细胞的监视作用,因此,被临床广泛应用[12-14]。
严重感染患者体内,除了炎性介质TNF-α、IL-6等的大量释放之外,糖皮质激素、儿茶酚胺类物质、前列腺素等亦会大量释放,从而抑制免疫细胞增殖,降低机体免疫力[15-17]。恶性肿瘤患者本身存在着免疫力低下的情况,感染引起免疫力进一步下降,使得患者的治疗更为困难,此时,单纯依靠抗感染、营养支持等治疗,往往难以达到理想效果。因此,本研究探究在常规治疗基础上,辅以免疫增强治疗,考察其对于恶性肿瘤术后感染的治疗价值。本研究中,两组在治疗后,细胞免疫功能均得到显著改善,且观察组改善更为显著,这肯定了胸腺肽α1的免疫调节作用,说明其有助于恶性肿瘤术后感染患者免疫水平的上升,提高机体抵抗力。胸腺肽α1改善免疫的作用可能与其促进T淋巴细胞成熟、激活NK细胞等有关,有助于炎性反应的控制及改善病情[18]。
胸腺肽α1的应用,有助于恶性肿瘤术后感染患者免疫功能的改善,提高机体抵抗力,从而使得炎性介质水平下降,改善预后,这表现为患者存活率的提高及住院时间的缩短。此外,胸腺肽α1的应用不会降低治疗的安全性。但本研究亦存在着众多不足,如:(1)样本量较少,研究结果的可靠性值得证实,今后需增大样本量加以验证;(2)所选指标种类较少,今后可引入其他相关指标,加以研究探讨。
4 结 论
观察组的存活率、住院时间表现明显优于对照组。治疗后,观察组CD4+、CD8+、NK细胞水平明显高于对照组;且治疗后,观察组细胞因子TNF-α、IL-6水平明显低于对照组。

