糖尿病合并阵发性心房颤动心率变异性分析
黄静和 许研 陈思敏 翟南江
糖尿病是诱发心房颤动(房颤)的危险因素[1]。房颤的发生导致心血管意外的风险显著升高。糖尿病伴随的代谢紊乱,如胰岛素抵抗、糖耐量异常、炎症调节等,可导致冠状动脉血管内皮功能紊乱、心房结构重构和电生理活动改变,而这些改变均与房颤的发生有关[2-3]。然而糖尿病和房颤之间的联系机制十分复杂,目前仍未得到充分的研究。
近年研究表明,自主神经功能改变是诱发房颤和维持房颤的重要原因。干预自主神经功能可提高房颤治疗的成功率,降低复发率[4]。因此,探讨自主神经在房颤发生过程中的作用是近年研究的热点。心率变异性是逐个窦性心搏之间的细微变化,可定量评估人体自主神经活性,是常用无创性预测心脏自主神经功能变化的指标。心率变异性减低使心血管疾病的发生率增加32%~45%[5]。
高血糖可能导致心脏自主神经病变[2-5],但机制复杂。以心率变异性为指标,探讨自主神经在糖尿病合并阵发性房颤患者中作用的研究尚不多见。因此,我们观察了26例糖尿病合并阵发性房颤患者的心率变异性各指标,并与未合并房颤的糖尿病患者进行对照,旨在探讨自主神经在糖尿病合并阵发性房颤中的作用,为临床上糖尿病合并阵发性房颤的诊治提供参考依据。
1 资料与方法
1.1 一般资料
随机选取2017年1月至2019年12月来我院就诊的2型糖尿病患者50例(对照组)和2型糖尿病合并阵发性房颤患者26例(房颤组)作为观察对象。2组间一般临床资料的差异均无统计学意义(P均<0.05)。见表1。
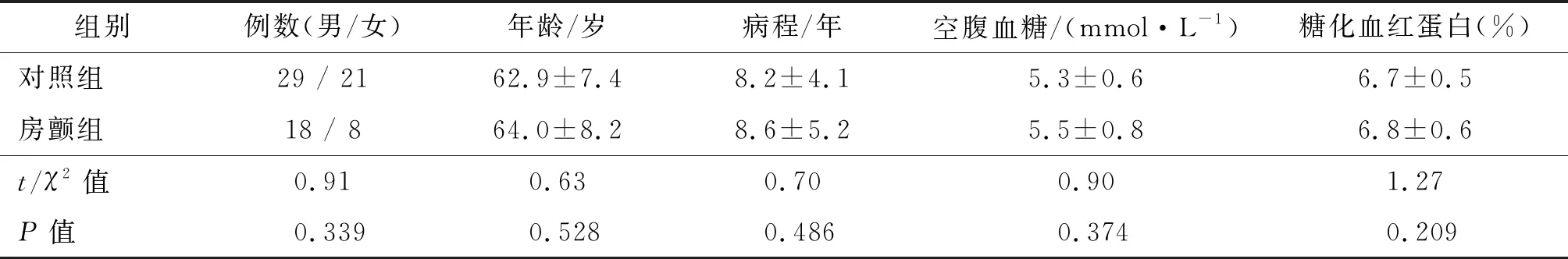
表1 2组患者临床资料
本组阵发性房颤持续时间≤7 d(通常≤2 d),可自行终止。2型糖尿病:有糖尿病症状伴随机血糖≥11.1 mmol/L;或空腹血糖≥7.0 mmol/L;或口服葡萄糖耐量试验2 h血糖≥11.1 mmol/L,需经2次测量证实。入选标准:经临床诊断2型糖尿病或2型糖尿病合并阵发性房颤患者。排除标准:持续性房颤;甲状腺疾病;心肌梗死,心力衰竭;室扑、室颤等恶性心律失常;服用影响心率变异性药物。
1.2 方法
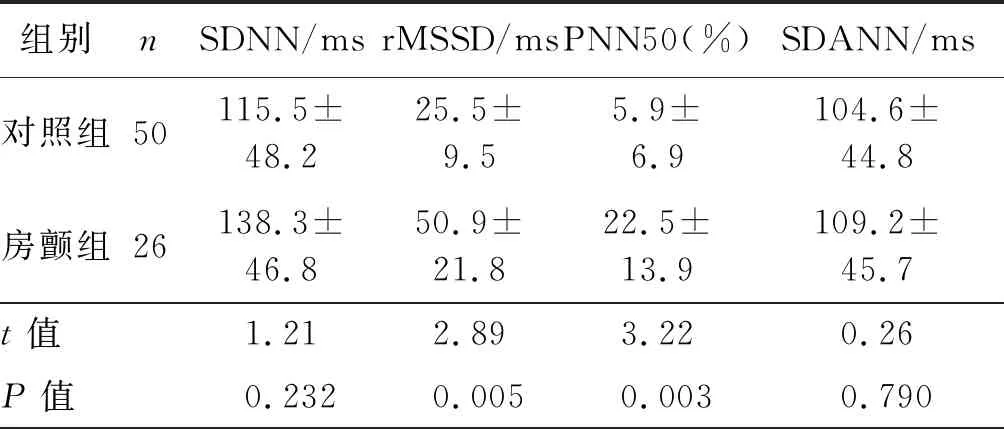
入选患者均采用12导联动态心电图(博英医疗仪器公司生产)分析软件分析,记录24 h数据。将数据导入博英医疗心电数据分析系统,分析2组患者心率变异性时域指标和频域指标。时域指标包括窦性R-R间期的标准差(SDNN),相邻R-R间期差的均方(rMSSD),连续5 min窦性R-R间期均值标准差(SDANN),相邻窦性R-R间期差值> 50 ms的百分比(PNN50)。频域指标:低频成分(LF)、高频成分(HF),低频与高频比值(LF/HF)。
1.3 统计学处理
2 结果
2.1 2组患者时域指标比较
2组时域各指标中,房颤组rMSSD和PNN50均明显大于对照组(P均<0.05)。见表2。

Tab.2Comparisonofthetimedomainindexinthetwogroups
组别nSDNN/msrMSSD/msPNN50(%)SDANN/ms对照组50115.5±48.225.5±9.55.9±6.9104.6±44.8房颤组26138.3±46.850.9±21.822.5±13.9109.2±45.7t值1.212.893.220.26P值0.2320.0050.0030.790
2.2 2组患者频域指标比较
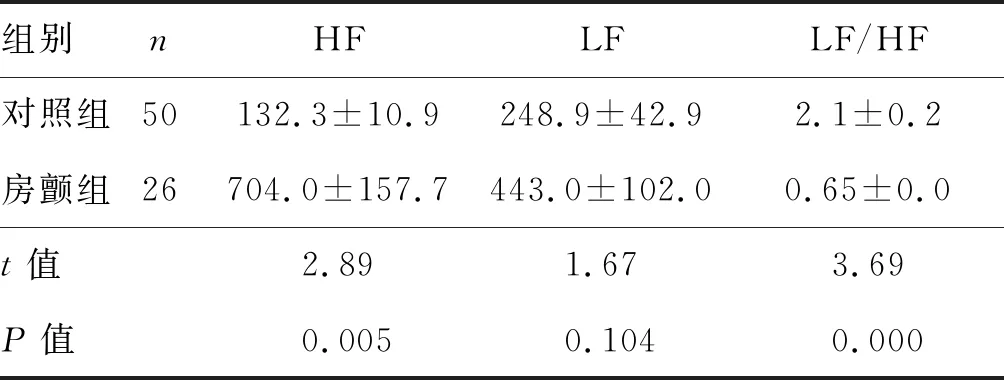
房颤组HF明显大于对照组(P=0.005),LF/HF显著小于对照组(P=0.000)。见表3。

Tab.3 Comparison of the frequency domain indexin the two groups
2.3 ROC曲线分析LF/HF值对糖尿病合并阵发性房颤的诊断价值
对照组共有10例(20%)患者LF/HF<1,房颤组LF/HF<1共22例(84.61%,χ2=26.71,P=0.000)。以LF/HF<1为判断糖尿病患者是否合并阵发性房颤的临界点,其敏感性为84.6%,特异性为80.0%, ROC曲线下面积为0.823(95%CI:0.720~0.926,P=0.000)。
3 讨论
自主神经系统的活动与房颤的发生、维持和终止有关。交感神经和副交感神经平衡对维持正常心脏电生理起着重要作用。当其失去平衡时,就会产生异常电活动,导致心律失常的发生。通过干预自主神经系统治疗房颤是可行的[6-7]。因此,自主神经系统在房颤发生机制中的作用越来越受到关注,成为近年房颤病因学研究的热点。
目前心率变异性在2型糖尿病诊疗过程中尚未作为常规测量项目。但其与死亡率及糖尿病神经病变相关,是一项重要的测量指标。该指标受到血糖水平、糖化血红蛋白浓度及糖尿病患者就诊时间、运动状态等多种因素影响[7-10]。SDNN作为心率变异性重要指标,可有效评估患者自主神经病变及功能缺损情况。SDNN值明显降低,可能与迷走神经功能受损有关;SDNN值增高,则提示迷走神经张力增大。PNN50与rMSSD可反映迷走神经张力的变化,SDANN反映患者交感神经变化。HF描述的是副交感神经的活动水平,LH则是交感神经活动特性指标[11-13]。Benichou等[7]的系统综述显示,与健康人群相比,糖尿病患者SDNN值降低,LF和HF均降低,LF/HF值无明显变化。妊娠期糖尿病患者对自主神经变化不明显[9]。与健康人对比,糖尿病患者SDNN值降低,并且随着糖尿病年限的增加进一步降低[14-16]。也就是说糖尿病可导致自主神经的功能受损,并且随着糖尿病年限的增加,病变加重。
本研究中糖尿病合并阵发性房颤组与糖尿病组的SDNN值差异并无统计学意义。冯应君等[17]指出,SDNN值在阵发性房颤发作前1 h显著高于房颤终止后1 h。因此,本研究推测,糖尿病发生阵发性房颤,可能与糖尿病患者自主神经进一步受损相关性不大。然而,由于本研究SDNN统计是24 h长时程数据,也不能排除糖尿病患者发生阵发性房颤的某些时段SDNN值有变化,如房颤发作前后,白天和黑夜等时间段。对于此疑惑,可以进一步对各时段SDNN值进行细化比较。
本研究中房颤组PNN50、rMSSD和HF增高,LF/HF降低。因此,推测糖尿病患者发生阵发性房颤主要与自主神经张力失衡有关,即迷走神经张力增高,使反映迷走神经与交感神经平衡关系的LF/HF值显著降低,进而导致阵发性房颤的发生。以LF/HF<1为判断糖尿病患者是否合并阵发性房颤的临界点,其敏感性、特异性分别为84.6%、80.0%。冯应君等[17]研究指出,迷走神经张力增强是阵发性房颤的重要原因。国内有研究指出,持续时间<240 min的阵发性房颤的发动与迷走神经的兴奋有关[18]。Otake等[19]的研究表明,刺激糖尿病模型鼠的交感神经,可引起心房不应期缩短及房颤;而刺激迷走神经则不会影响心房不应期,也未诱发房颤。可能是由于研究对象和刺激方案等不同,造成Otake等的结果与本研究有差异。
本研究房颤组样本量偏小。房颤本身有自主神经系统因素机制,今后进一步纳入不合并糖尿病的阵发性房颤患者及正常人进行组间配对比较,排除混杂因素更有意义。
综上所述,心率变异性作为预测心血管病病死率的独立预报因子,具有简单、无创、廉价等优势,可评估自主神经功能。糖尿病患者可行24 h动态心电图检查进行心率变异性评估,有助于阵发性房颤的检诊,同时为糖尿病合并阵发性房颤临床策略的制定提供参考依据。

