个性化护理对糖尿病低血糖相关危险因素的临床效果观察
彭巧林,朱国红
(泰州市人民医院,江苏 泰州 225300)
糖尿病患者常伴随低血糖表现,典型的症状:如心悸、焦虑、出汗、饥饿感、症状加重会引起神志改变、认知障碍、抽搐和昏迷等,严重低血糖可能与死亡风险升高有关,为此做好低血糖的预防工作是非常有必要的[1]。为探究有效的护理预防方案,本次研究以我院诊治糖尿病患者为研究对象,对比分析了采用常规护理与并行个性化护理的临床效果,现报告如下。
1 资料与方法
1.1 临床资料
选择我院2018年1月至2018年10月诊治的糖尿病患者计110例,随机分为采用常规护理对照组(n=55)与个性化护理实验组(n=55)。对照组中男26例,女29例,年龄52~76岁,均数(64.4±5.1)岁,使用降糖药计46例,使用胰岛素9例,实验组中男27例,女28例,年龄51~78岁,均数(64.3±5.2)岁,使用降糖药计45例,使用胰岛素10例,两组患者基础资料对比,P>0.05,具有可比性。纳入患者均经临床检验确诊为糖尿病,对本次研究知情同意,已经签订同意书。
1.2 方法
对照组采用常规护理方案,实验组则采用基于低血糖相关危险因素的个性化护理方案干预:其一,低血糖危险因素宣讲,告知患者可能导致低血糖的风险因素,常见包过胰岛素用量过多、使用磺脲类药物、β受体阻滞剂等,外用餐不合理、运动过度、情绪不稳、空腹饮酒等,让患者对低血糖的症状、风险有一定的认知,并指导患者养成良好的用药习惯与生活习惯。同时指导患者在发生低血糖时的应对措施,以进一步减轻其风险。其二,定期随访,采用电话随访配合家庭随访的方式,做好延续性教育,并叮嘱患者家属做好监督工作,优化患者的生活习惯以及用药习惯[2]。其三,定期开展低血糖预防知识讲座,并邀请患者于家属一同参与,发挥家属的协同作用。其四,对存在低血糖反应的患者,做好沟通交流,加强监护,并电话指导,如果病情严重,则应该住院观察。对于有运动习惯的患者,尤其需要叮嘱家属加强监护,准备好糖水或水果糖,确保在出现低血糖反应时能够及时服下。
1.3 观察指标
评估两组糖尿病患者的低血糖发生率、低血糖发生次数以及患者发生低血糖时的血糖值。低血糖判定标准为伴随四肢酸软、全身乏力、心悸、出汗、饥饿等症状或血糖水平在3.9mmol/L以下。其中发生次数以及发生低血糖时的血糖值均取发生患者的均值。
1.4 统计学方法
数据采用Excel预处理,采用SPSS2.10分析,设定为P<0.05,差异具有统计学意义。
2 结 果
实验组低血糖发生率低于对照组,P<0.05,低血糖发生次数小于对照组,P<0.05,低血糖时血糖水平高于对照组,P<0.05,详见表1.
表1 两组患者低血糖发生情况组间对比表(n/,%/次/mmol)
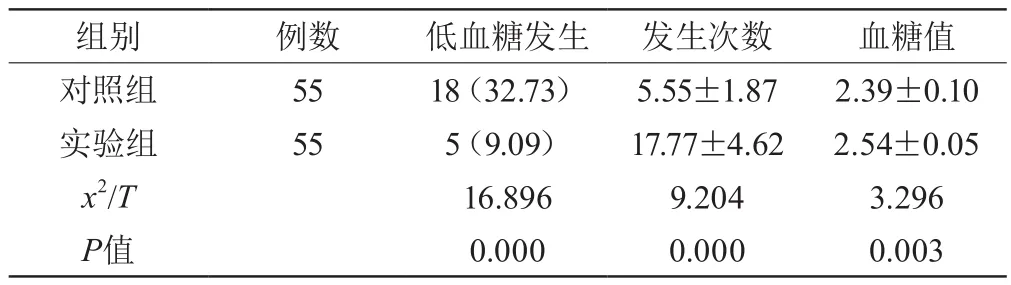
表1 两组患者低血糖发生情况组间对比表(n/,%/次/mmol)
组别 例数 低血糖发生 发生次数 血糖值对照组 55 18(32.73) 5.55±1.87 2.39±0.10实验组 55 5(9.09) 17.77±4.62 2.54±0.05 x2/T 16.896 9.204 3.296 P值 0.000 0.000 0.003
3 讨 论
糖尿病属于临床中较为常见的代谢疾病,目前仍然不能根治,需要长期用药控制血糖,以减少对机体的损伤,维持患者正常生活,但本病的并发症较多,且发生低血糖的风险较高,对患者的生活存在严重的不良影响。而就引发低血糖的因素来看,胰岛素用量过多、降糖药用药过渡、服用β受体阻滞剂、过度运动、进食不规律、情志失调等均容易诱发低血糖,由此可得患者生活中诱发低血糖反应的因素较多,故需要做好护理干预工作,以减少发生低血糖的几率。而在实际护理的过程中,需要做好对患者的健康教育工作,提高其识别风险、规避风险的能力,养成良好的用药、饮食、运动以及作息习惯[3]。也需要利用告知患者低血糖应对措施,提高其风险抵抗能力,减少其所存在的风险。而配合预防知识讲座、定期随访指导等,也能够进一步加强患者对糖尿病低血糖的认知,有利于持续性的规范其生活行为[4-5]。加强对发生低血糖患者的管理,则能够有效实现对其发生低血糖风险的控制,提高了护理工作的针对性。本次研究中,实验组患者在采用个性化护理方案后,低血糖发生率、发生次数小于对照组,P<0.05,发生时血糖值高于对照组,P<0.05。综上所述,对糖尿病患者采用个性化护理方案可实现对低血糖的有效预防,可提高患者及其家属对低血糖的应对能力。

