盆底超声对SUI 的诊断及康复治疗评估的应用研究
闫萍萍
(山东煤炭临沂温泉疗养院,山东临沂 276000)
压力性尿失禁 (Stress Urinary Incontinence, SUI)是一种多发于女性的泌尿外科疾病,当患者做出打喷嚏、大笑、咳嗽等致使腹压增高的动作时,会出现不自主溢尿现象,而上述动作停止时,不自主溢尿现象停止[1-2]。 现有研究表明,压力性尿失禁的发生与紧张,与年龄、生育、肥胖、盆腔脏器脱垂、种族及遗传因素等相关。 长期发病的患者,存在不同程度营养不良症状,体质量减弱,早期诊断,尽早治疗,对于改善患者生活质量有着积极意义[3-4]。 鉴于此,此次试验将该院2019年1—12 月收治的50 例女性压力性尿失禁患者作为研究的对象,旨在探究盆底超声对SUI 的诊断及康复治疗评估的应用价值,现将试验结果做如下报道。
1 资料与方法
1.1 一般资料
该次将该院治疗的女性压力性尿失禁患者50 例作为观察组, 同期在该院治疗的正常女性作为对照组。 采集患者性别、年龄、体质量指数、产次等基本资料进行统计分析,具体情况为:(1)观察组。 年龄最小者24 岁,最大者40 岁,平均年龄为(32.75±3.20)岁,评价体质量指数为(22.03±4.18)kg/m2;产次为1~4 次,平均产次为(2.31±1.08)次;(2)对照组。年龄最小者23岁,最大者40 岁,平均年龄为(32.15±3.10)岁,评价体质量指数为(21.94±4.03)kg/m2;产次为1~4 次,平均产次为(2.40±1.12)次。从基本资料上看,两组差异无统计学意义(P>0.05),具有对比研究的意义。
1.2 纳入及排除标准
(1)纳入标准:①观察组患者压力诱发试验、膀胱颈抬举试验呈阳性,符合国际抗尿失禁协会所指定的压力性尿失禁诊断标准;②此次试验计划合乎医学伦理道德规范,患者及家属知悉试验内容后,自愿参与,签署知情同意书后纳入研究[2]。
(2)排除标准:①泌尿系统感染患者;②合并有子宫肌瘤等盆腔占位性病变者;③精神异常等无法正常沟通的患者。
1.3 方法
首先,观察组患者接受尿垫试验,进行病情分级,如若渗尿量<2 g,为轻度,如若2 g≤渗尿量<10 g,为中度,如若渗尿量≥10 g,为重度。 告知患者盆底超声检查注意事项, 受检前4 h 禁食禁饮, 逆行膀胱注射0.9%氯化钠溶液300 mL,等待检查。
此次盆底超声检查,选用Voluson E6 彩色超声多普勒诊断仪,以及配套的图文工作站,取截石位,将探头频率设置为6~12 MHz,套好探头套,涂抹耦合剂,将探头置入会阴部,全面检查盆腔脏器,从矢状面观察获取耻骨联合、尿道、膀胱颈、阴道、直肠肛管等部位的影响,观察患者静息状态下,以及进行Valsalva 动作(患者屏气用力向下维持最大腹压不少于5s)时的膀胱颈、尿道图像变化,测量这两种状态下膀胱颈位置的最大差值(Mu)、尿道倾斜角的最大差值(θ),测量两种状态下膀胱三角区后壁与近端尿段形成的夹角Ar、As,和膀胱颈至耻骨联合中点的距离Br、Bs,同时观察患者在最大Valsalva 动作下是否形成尿道内口漏斗。 各项数据均测量3 次,取平均值[5-6]。
1.4 判定标准
记录两组盆底超声检查结果,包括Mu、θ、Ar、As、Br、Bs、尿道内口漏斗形成率等,对比两组检查结果,以及观察组治疗前后的检查结果, 评估盆底超声对SUI的诊断及康复治疗评估的应用价值。
1.5 统计方法
建立Microsoft Excel 数据库,应用SPSS 24.0 统计学软件,对试验所得数据进行统计分析,计数资料的表示方式为[n(%)],组间对比方式为χ2检验;计量资料的表示方式为(±s),组间对比方式为t检验,若计算得到P<0.05 为差异有统计学意义。
表1 两组盆底超声检查结果对比(±s)
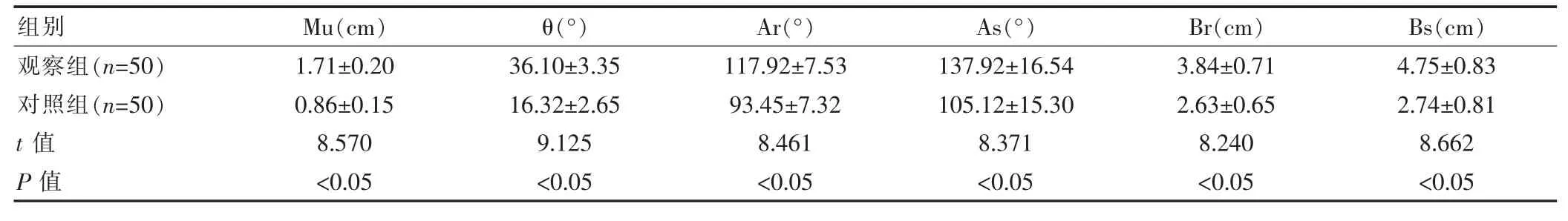
表1 两组盆底超声检查结果对比(±s)
组别Mu(cm)θ(°)Ar(°)As(°)Br(cm) Bs(cm)观察组(n=50)对照组(n=50)t 值P 值1.71±0.20 0.86±0.15 8.570<0.05 36.10±3.35 16.32±2.65 9.125<0.05 117.92±7.53 93.45±7.32 8.461<0.05 137.92±16.54 105.12±15.30 8.371<0.05 3.84±0.71 2.63±0.65 8.240<0.05 4.75±0.83 2.74±0.81 8.662<0.05
表2 观察组康复治疗前后盆底超声检查结果对比(±s)
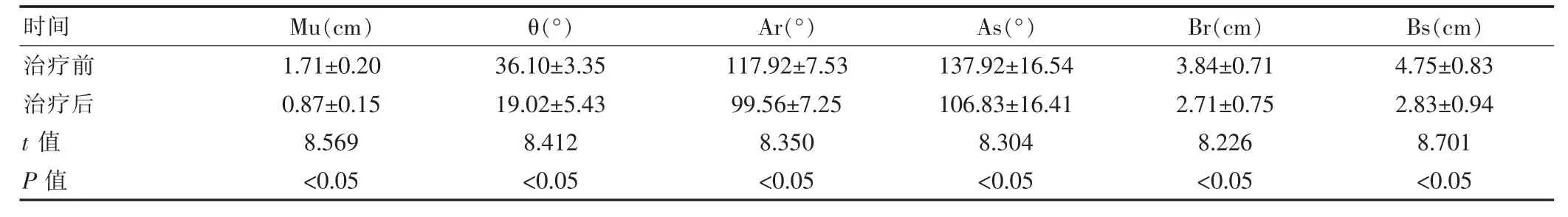
表2 观察组康复治疗前后盆底超声检查结果对比(±s)
时间Mu(cm)θ(°)Ar(°)As(°)Br(cm) Bs(cm)治疗前治疗后t 值P 值1.71±0.20 0.87±0.15 8.569<0.05 36.10±3.35 19.02±5.43 8.412<0.05 117.92±7.53 99.56±7.25 8.350<0.05 137.92±16.54 106.83±16.41 8.304<0.05 3.84±0.71 2.71±0.75 8.226<0.05 4.75±0.83 2.83±0.94 8.701<0.05
2 结果
2.1 两组盆底超声检查结果对比
在尿道内口漏斗形成率上,观察组为84.00%(42/50),高于对照组的7.00%(3/50),且观察组Mu、θ、Ar、As、Br、Bs 均大于对照组,两组数据差异有统计学意义(P<0.05)。 见表1。
2.2 观察组康复治疗前后盆底超声检查结果对比
经治疗,观察组Mu、θ、Ar、As、Br、Bs 显著降低,与治疗前对比差异有统计学意义(P<0.05)。 见表2。
3 讨论
彩色多普勒超声是一种现代化的影像学检查方式,具有操作简单、安全无创、可重复性的技术优势,能够清晰显示盆底解剖结构影像,良好地显示患者静息状态下尿道、阴道、直肠、膀胱、膀胱颈等与耻骨联合下缘间的位置关系, 显示最大Valsalva 动作下肌肉的收缩情况,准确测量各项盆底指标。 相较于MRI,盆底超声适用性更广, 不存在Valsalva 动作下盆底图像动态扫描受限的缺陷,而相较于CT,盆底超声不会产生电离辐射,安全性更高,优势显著[7-8]。
此次试验结果表明,压力性尿失禁女性患者的盆底超声检查结果与正常女性存在显著差异,且患者经康复治疗后,各项指标明显改善。 值得注意的是,其治疗方法主要为康复治疗,具体方案如下:(1)生物反馈联合盆底电刺激治疗。 排便后,取截石位,治疗仪电极贴片消毒后置入阴道,接通电源,选择治疗模式,当电流显示为实心圆时,频率设置为10~100 Hz,脉宽设置为200~500 Izs,电刺激持续时间为2~20 s,间歇时间为2~50 s,每周2~3 次,持续30~60 min,采用低频(不超过50 Hz)、高频(50~100 Hz)循环模式,在此期间,可进行盆底肌力测试,以调整频率和脉宽,通过肌电图将产妇肌肉活动信息以转化为听觉信号反馈给产妇;(2)盆底康复训练。 在凯格尔训练基础上,使用阴道哑铃进行盆底肌肉收缩训练,根据盆底肌力应用同等级阴道哑铃,患者收缩盆底肌肉,使阴道哑铃在阴道内保持1 min 以上,当保持时间超过10 min,且进行大笑、咳嗽、跑步、跳动等动作哑铃不脱出,即可更换大一号哑铃,直至完成最大型号哑铃的训练,每次训练15~20 min,1 次/d。治疗8 周后,进行盆底超声复查,评估康复治疗效果。 此次观察组采取盆底超声诊断并联合康复治疗, 结果显示在尿道内口漏斗形成率上为84.00%,高于对照组的70.00%;这与相关学者的研究成果较为相似,有学者表示针对SUI 疾病患者,配合使用盆底超声与康复治疗,其尿道内口漏斗形成率高达80.00%以上,此次观察组的84.00%>80.00%;并且,观察组治疗后盆底超声检查结果明显优于治疗前;数据说明,盆底超声联合康复治疗的效果显著。
综上所述,盆底超声可有效诊断SUI,并用于疾病的康复治疗评估中,具有较高临床应用价值;因此,值得推广及应用。

