完全型肺静脉异位引流的外科治疗经验
郑 强,林锐振,马晓春,袁贵道,邹承伟,李红昕,王正军
完全型肺静脉异位引流(total pulmonary venous connection,TAPVC)是一种罕见的先天性心脏病,约占先天性心脏病的1%~3%[1]。随着术前诊断手段、手术方案及术后监护水平的不断改进,TAPVC矫治术的效果已有了长足的进步。本研究的目的是回顾和总结本院自2010年1月至2018年4月共手术矫治1岁龄以内TAPVC患儿76例的手术经验,现报道如下。
1 资料与方法
1.1 研究对象 在2010年1月至2018年4月期间,本院共手术矫治1岁龄以内TAPVC患儿76例;其中男性 48例,女性 28例,年龄 120(120,240)d,体重(5.1±1.2)kg;术前合并房间隔缺损(atrial septal defect,ASD)或卵圆孔未闭(patent foramen ovale,PFO)71例,室间隔缺损(ventricular septal defect, VSD)3例,三尖瓣关闭不全(tricuspid incompetence, TI)26例,动脉导管未闭(patent ductus arteriosus,PDA)23例;术前肺动脉平均收缩压值为27~100(71.1±16.8)mm Hg,垂直静脉梗阻 15 例,合并肺炎27例,急诊手术6例,术前因呼吸衰竭使用呼吸机辅助呼吸5例,存在严重的代谢性酸中毒7例;所有患儿经超声心动图检查评估心内畸形及心功能储备;14名患者行多排螺旋CT检查明确异常肺静脉的精确位置和通路。见表1。
1.2 手术方法 患儿术中均取仰卧位,胸部正中切口入胸,采用中度低温心肺转流(cardiopulmonary bypass,CPB)的方法,顺行灌注HTK停搏液或冷血心脏停搏液保护心肌,在CPB前游离部分垂直静脉并套带阻断,CPB开始后先行缝扎切断动脉导管或导管韧带,心上型回流至上腔静脉的右侧的TAPVC患儿行Warden术,其余均由心上径路矫治,在上腔静脉和升主动脉间暴露左房顶和共汇静脉干,在相应的位置横行切开,用6-0 Prolene线连续缝合将其吻合。心内型TAPVC回流入右房的患儿,修补时扩大ASD,补片把肺静脉隔至左侧;回流至冠状静脉窦者,剪出冠状窦和未闭合卵圆孔(或ASD)之间的房间隔隔冠状窦壁,补片把肺静脉及冠状窦口隔至左心房一侧。心下型均通过心右侧途径分离共汇静脉和垂直静脉,纵向切开左心房后壁,将左房后壁与垂直静脉吻合。混合型TAPVC根据心上部分回流至上腔静脉行Warden术,心内开口于右房补片肺静脉经心房内板障,ASD引流至左心房方法矫治。
1.3 观察指标 收集术前检查和评估情况,分析患儿术中CPB时间、主动脉阻断时间等相关数据,术后心包积液、肺部感染等并发症、入住ICU和住院总天数,以及术后随访情况。
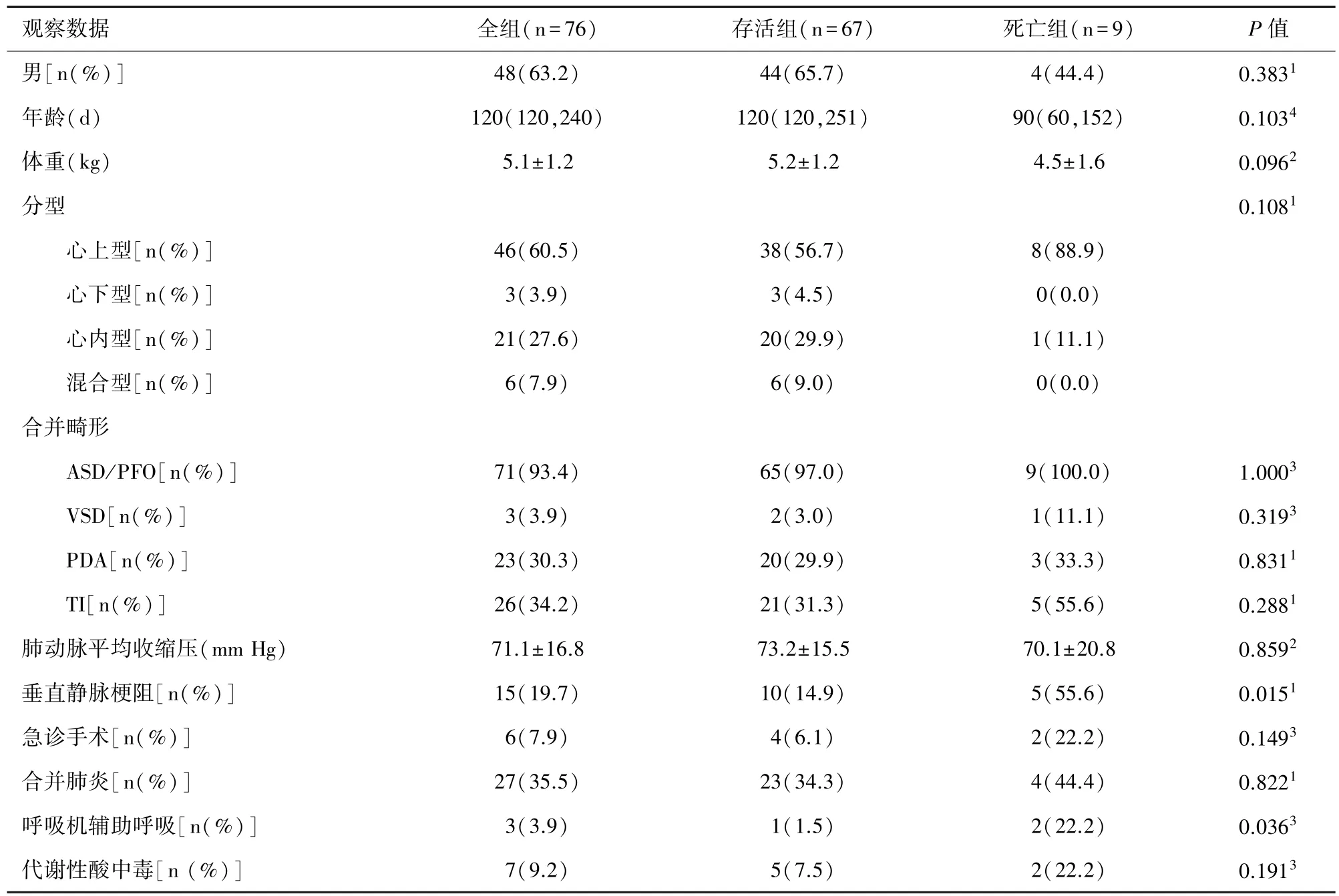
表1 患儿术前基本情况
1.4 统计学处理 统计分析应用SPSS 19.0软件。对计量资料先进行正态性检验,符合正态分布的计量资料采用均数±标准差(±s)进行统计描述,采用t检验进行组间各指标的比较;不符合正态分布的计量资料采用中位数(四分位数)进行统计描述,采用wilcoxon秩和检验进行组间各指标的比较;计数资料采用频数和百分比表示,组间比较采用卡方检验或Fisher’s确切概率法。所有的假设检验均以P<0.05为差异有统计学意义。
2 结 果
2.1 术中及术后 所有患儿均顺利脱离CPB,CPB转流时间为 40~353(92.7±54.3)min,主动脉阻断时间 20~177(53.8±28.5)min,术后呼吸机辅助呼吸时间 57(25,118)h,ICU 监护时间 137(90,298)h。 术后早期死亡9人,死亡率约占11.84%,死于心脏骤停1例,低心排血量综合征4例,呼吸衰竭4例;67例存活的患儿中,2例出现肺动脉高压危象,1例患儿出现心包积液。其他并发症包括肺部感染15例,胸腔积液2例,术后出现结性心律失常1例,胸骨延迟愈合1例。除胸骨延迟愈合患儿之外,均痊愈出院。早期死亡定义为术后30 d内死亡及患儿家属要求放弃治疗自动出院。见表2。
2.2 随访 随访64例(96%),失访3例,随访6个月至8年;患者症状均消失,活动耐力明显增加,心功能NYHA分级I~II级。
3 讨 论
未经手术矫治的TAPVC患儿,其疾病发展的自然进程与充血性心力衰竭密切相关,出生后1年内的死亡率超过80%[2]。对于TAPVC的诊断并不困难,目前依然首选超声心动图检查,然而视野狭窄有时可能导致诊断有误。多排螺旋CT作为一种有用的补充,可以精确识别患者的静脉连接部位,明确肺静脉通路和静脉阻塞部位,为正确诊断及为后续的手术计划提供了极有价值的指导[3]。
TAPVC患儿肺静脉异位引流的解剖变异很大,可分为心上型、心内型、心下型及混合型[4];对于TAPVC术后病死率的报道目前仍报道不一,Seale等学者在大样本TAPVC人群中统计的死亡率为14.3%[5]。 本组患儿术后早期死亡率约占 11.84%,大体与其一致;另外统计学分析其解剖分型对死亡率无统计学意义,考虑样本量较少所致。TAPVC并无自然愈合的可能,姑息性治疗通常远期效果极差,一旦做出诊断即应该积极手术矫治,是否伴有垂直静脉梗阻,对手术时机的选择意义不大[6];而且早期手术可降低因术前肺静脉回流梗阻而发生急性肺水肿或心源性休克等意外;本研究发现术前使用呼吸机辅助通气的患儿,术后早期的死亡率较高,且具备统计学意义;在本研究中CPB及主动脉阻断时间在两组间有着明显的差异,术后的呼吸机辅助呼吸时间同样存在差异,考虑这可能由于两者对心肌及肺部功能的不良影响,增加了致命性并发症的出现。
TAPVC矫治术的关键在于吻合,不同中心及不同术者的吻合效果不一,但笔者认为其总的原则应该是要熟练掌握吻合技术,保证吻合口的大小,避免术后出现吻合口狭窄引起的肺静脉梗阻等并发症。景延辉等人[7]主张对于新生儿和小婴儿来讲,吻合口的宽度应该保证在2.5~4.0 cm,不应过小,本中心术中吻合宽度基本控制于此范围内。矫治方案的制定也十分重要,针对心上型TAPVC的患儿本组采用心上径路矫治,此法暴露良好,操作简单,减少了补片组织的应用,心律失常的发生率非常低,同时也能够很好的应对术中难以预料的复杂解剖畸形[8]。心内型TAPVC的患儿,手术矫正的关键在于避免因剪去的房间隔组织边缘毛糙面与心包补片发生粘连而导致肺静脉回流梗阻,另外矫治时也需要注意避免损伤房室结及传导束,本组中1例患者术后出现结性心律失常,考虑心内操作误伤传导束所致。心下型在TAPVC中占比最低,较为少见,笔者所在的中心手术矫治的病例数较少,后期还需要不断的总结经验。
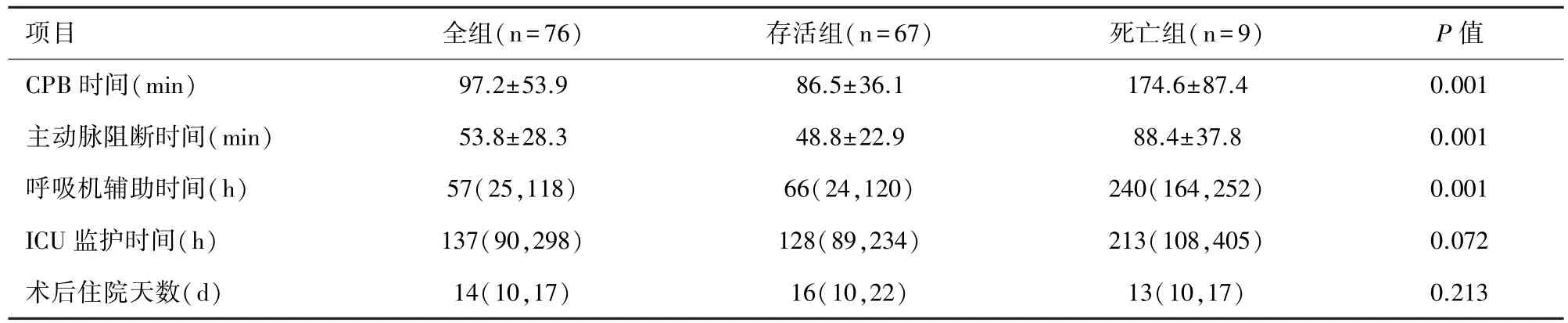
表2 患儿术中及术后情况
术前的垂直静脉梗阻发生率较高,常见于心上型与混合型,约占TAPVCA患儿的20%~60%[2];本研究两组患儿术前的垂直静脉梗阻发生率约为14.9%vs.55.6%,另外术前的垂直静脉梗阻与矫治术后患儿的死亡率也有着密切的联系。一直以来术中垂直静脉是否结扎的讨论争议不断,术中垂直静脉完全结扎或开放的效果依然不明确,本中心均采取不完全结扎原则,留垂直静脉分流口径约5 mm,术后随访未见吻合口狭窄、肺静脉梗阻病例出现。
肺静脉闭塞(pulmonary vein occlusion,PVO)的出现是TAPVC矫治术后最主要的并发症,其发展通常呈渐进性,严重影响患儿术后的生存质量,发生率可占10%~15%,通常40%未经干预的患儿于3年内死亡[6,9-10]。 自 20 世纪 90 年代以来,无内膜接触的无缝合技术被引入作为TAPVC矫治后缓解PVO的重要手段,开始被人们广泛接受,其缝合操作与肺静脉内膜不直接接触,有效减少了血管内膜的炎症反应。最近的研究表明无缝合技术与传统方案相比,明显缩短手术的CPB与主动脉阻断时间,降低术后吻合口狭窄的发生率及死亡率,对术前伴PVO者尤具优势。大多数患儿在TAPVC矫治后存活超过2年的患者均为心功能Ⅰ级;尽管有利的早期和中期结果已得到证实,但该技术的长期结果仍不清楚。有待进一步随访观察[11-13]。
综上所述,TAPVC手术疗效归因于吻合口的大小、垂直静脉梗阻的解除和手术时机的选择;术前积极给予改善患儿症状,避免对手术效果造成较大的影响;术中应不断提高吻合技术,避免术后出现PVO;术后更要复查吻合口直径与肺静脉最大血流速度,出现PVO时,应二次手术及时纠正。

