Wiltse入路伤椎椎弓根置钉内固定治疗胸腰椎骨折的疗效
杨建伟,富灵杰,张 蒲
传统后正中入路术中剥离、牵拉椎旁肌,易产生局部肌肉坏死和失神经支配,导致腰背痛和僵硬。Wiltse入路能有效保护多裂肌和最长肌,减少肌肉损伤,促进患者康复。近年来,微创经皮椎弓根内固定治疗胸腰椎骨折在临床上广泛应用,但由于跨伤椎固定,仍存在复位欠佳、后凸矫形不足、椎体高度丢失以及钉棒断裂等问题,同时产生放射曝露量增加等不良影响[1]。2016年1月~2017年12月,我科采用Wiltse入路伤椎椎弓根置钉内固定治疗87例胸腰椎骨折患者,疗效满意,报道如下。
1 材料与方法
1.1 病例选择纳入标准:① 根据临床表现及X线、CT、MRI检查确诊为单节段T11~L2骨折;② 年龄≤65 岁;③ 手术时间为伤后1周以内;④ 骨折AO分型为A型;⑤ ASIA分级为D、E级,不需要减压;⑥ 随访时间≥12个月。本组纳入87例,男50例,女37例,年龄25~64(40.1±9.6)岁。受伤原因:交通事故伤20例,高处坠落伤25例,摔伤39例,其他伤3例。伤椎分布情况:T1116例,T1226例,L129例,L216例。骨折AO分型:A1型36例,A2型31例,A3型20例。神经功能ASIA分级:D级4例,E级83例。入院后所有患者行胸腰段X线、CT及MRI检查,观察伤椎椎体、椎管以及后方韧带复合体的损伤情况。伤后至手术时间1~6(3.4±1.2)d。
1.2 治疗方法全身麻醉下手术。患者俯卧位,腹部悬空,体位垫固定。C臂机透视定位骨折节段,后正中纵向切开8~10 cm,切开皮肤、皮下组织,到达腰背筋膜,以棘突旁开约2 cm分别将两侧腰背筋膜切开,钝性分离多裂肌和最长肌间隙,显露关节突和横突。以腰椎人字嵴顶点及胸椎上关节突与横突交界处作为进钉点。在伤椎上端邻椎两侧置入2枚型号适当的单轴椎弓根螺钉,在伤椎下端邻椎两侧分别置入2枚型号适当的多轴椎弓根螺钉,在伤椎两侧分别置入2枚多轴椎弓根螺钉。行纵向撑开后置入连接棒,C臂机透视确定骨折复位情况及内固定装置的位置,冲洗并皮内缝合切口。
1.3 术后处理常规应用抗生素24~48 h。术后3~5 d佩带腰围下床活动。
1.4观察指标① 手术时间,术中出血量,住院天数,神经功能;② 术前、术后及术后1、6、12个月伤椎压缩程度[(伤椎上、下邻椎前缘高度之和的平均值-伤椎前缘高度)/伤椎上、下邻椎前缘高度之和的平均值×100%],伤椎Cobb角,疼痛VAS评分;③ 术后1、6、12个月ODI;④ 并发症以及神经功能变化。
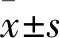
2 结果
患者均获得随访,时间12~18个月。手术时间45~60(50.5±6.5)min,术中出血量50~70(60.2±5.6) ml,住院时间5~9(6.5±1.3)d。术前ASIA 分级为D级的4例患者于术后 1个月神经功能均恢复至E级。无感染、硬膜损伤或神经损伤等并发症发生,无内固定失败,骨折均愈合良好。伤椎压缩程度、Cobb角、VAS评分术后及术后1、6、12个月均较术前明显减小,差异均有统计学意义(P<0.05);术后1、6、12个月与术后比较差异均无统计学意义(P>0.05)。ODI术后6、12个月均较术后1个月明显减少(P<0.05);术后6个月与术后12个月比较差异无统计学意义(P>0.05)。见表1。
典型病例见图1。
3 讨论
3.1 胸腰椎骨折治疗方式胸腰椎是脊柱承受载荷的重要结合部位,也是脊柱活动应力的集中点。胸腰椎骨折在脊柱损伤中较为常见,可采取非手术或手术治疗。非手术治疗需长期卧床,复位效果差,易导致后凸畸形,诱发顽固性腰痛[2];而手术治疗通过减压、恢复脊柱正常解剖形态、重建稳定性,能够预防畸形、减少并发症、促进康复。手术治疗主要包括前路、后路、前后联合入路以及微创手术[3-5]。手术入路的选择主要取决于脊柱损伤部位、神经功能情况、脊柱的稳定性及其他技术条件等[5-8]。本组入选患者AO分型均为A型,ASIA评分为D或E级,无或轻度神经功能障碍,故手术选择Wiltse入路伤椎椎弓根置钉内固定。笔者总结伤椎椎弓根螺钉的使用适应证为单节段胸腰椎骨折AO分型的A型骨折,ASIA分型为D或E型,伤椎双侧或一侧椎弓根完整。
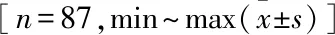
表1 术前及术后各时段伤椎压缩程度、Cobb角、VAS评分、ODI比较
与术前比较:*P<0.05;与术后1个月比较:△P<0.05

图1 患者,男,60岁,L1椎体爆裂骨折(AO分型A3型,ASIA分级D级),采用Wiltse入路伤椎椎弓根置钉内固定治疗 A~C.术前X线片、MRI、CT,显示L1椎体爆裂骨折,椎管占位明显;D、E.术后X线片、CT,显示伤椎高度及椎管占位明显改善;F.术后12个月X线片,显示伤椎高度无明显丢失
3.2 采用Wiltse入路的优势传统入路对椎旁肌剥离严重,术中出血量多,手术时间长,易导致脊神经后支以及腰背筋膜损伤,造成住院时间延长、术后康复延缓,远期顽固性腰痛等并发症发生率较高。1968年Wiltse 首次提出通过椎旁肌间隙入路进行手术,后又将原双侧切口改进为后正中单侧切口向两侧分离显露,形成目前的Wiltse入路。Wiltse 间隙位于脊柱椎旁最长肌与深层多裂肌间,易于钝性分离,Wiltse入路可减小多裂肌的损伤,更好地恢复脊柱稳定性与活动能力[8]。Ntilikina et al[9]用定量MRI比较Wiltse入路和开放入路术后1年多裂肌变化,发现前者多裂肌的脂肪化明显少于后者,而前者多裂肌的横截面积明显大于后者。Chang et al[10]比较了Wiltse入路与传统后路治疗36例胸腰椎骨折的疗效,发现前者在临床疗效和功能恢复方面明显优于后者。Wiltse入路主要优势:① 显露便捷,置钉点暴露清晰,置钉准确性高,显著缩短手术时间;② 术后肌间隙肌肉自然闭合,避免因积血导致切口愈合不良以及感染;③ 椎弓根钉棒位于肌间隙,有效避免了对肌肉组织的牵拉、压迫,减少了缺血坏死发生,避免术后腰背疼痛、僵硬;④ 保护了椎旁肌止点的完整性,维护了脊柱后部的稳定结构,避免术后医源性腰椎不稳的发生。本组手术时间45~60(50.5±6.5)min,术中出血量50~70 (60.2±5.6) ml,住院时间5~9(6.5±1.3)d。无置钉错误以及硬膜损伤等并发症,无切口感染发生,无内固定失败,骨折均愈合良好。VAS评分术后和术后1、6、12个月较术前均明显减小,ODI术后6、12个月较术后1个月均显著改善。
3.3 经伤椎固定的优势传统后路跨伤椎固定易导致骨折复位作用减小,后纵韧带牵张力量减弱也限制了骨折块的复位;跨伤椎双平面固定在生物力学方面也相对较弱,易产生内固定的悬挂效应。因此,跨伤椎固定治疗胸腰椎骨折易出现后凸畸形、复位不佳以及脊柱不稳、内固定失败等并发症。近年来经皮微创跨伤椎内固定广泛应用于临床,同样存在生物力学强度弱,复位力度弱以及内固定失败率高等并发症。有学者[11]随访分析了781例经皮微创跨伤椎内固定治疗胸腰椎骨折病例, 44例出现并发症,约占5.9%,其中有14例实行了二次翻修手术。有学者[12]对胸腰椎骨折单节段伤椎固定的生物力学分析发现经伤椎置钉内固定能有效提高椎弓根内固定的稳定性。有学者[13]在应用经伤椎置钉内固定治疗胸腰椎骨折时,总结其优势如下:① 3点固定,降低内固定系统的悬挂效应;② 减少平行四边形效应,增加整体稳定性;③ 通过牵张、推压作用实现复位;④ 分散应力,降低内固定失败发生率。 Saglam et al[14]回顾分析36例胸腰椎骨折手术病例,长期随访发现短节段经伤椎固定治疗者术后脊柱稳定性等同于长节段固定组,其临床疗效与长节段固定组相当。有学者[15]报道经伤椎内固定治疗胸腰椎骨折也取得了较好的临床效果。本组患者术后1、6、12个月随访椎体压缩程度及Cobb角均较术前有显著改善。术后12个月与术后1个月比较无明显改变,提示复位未丢失,且随访过程中未发生内固定失败,证实经伤椎椎弓根螺钉固定治疗胸腰椎骨折能使骨折达到有效复位,并维持脊柱稳定性,减少内固定相关并发症。
3.4伤椎固定的注意事项① 伤椎椎弓根置入方向应略偏向未骨折部分椎体,以利于复位。② 伤椎椎弓根螺钉应选择短、细的万向螺钉,直径应比CT测量规格小一号,长度以不超过椎体1/2为宜,以利于上终板复位但不影响椎管内骨折块复位。 ③ 伤椎上端邻椎椎弓根螺钉选用固定钉以增强生物力学强度,伤椎下端邻椎椎弓根螺钉选用万向螺钉以减少应力集中。④ 安装连接棒时首先连接伤椎与伤椎下端邻椎椎弓根螺钉,然后撑开伤椎与伤椎上端邻椎椎弓根螺钉,以保护下方椎间盘。
综上所述,在严格掌握适应证的前提下,Wiltse入路伤椎椎弓根置钉内固定治疗胸腰椎骨折创伤小,能有效降低前柱压缩、矫正后凸畸形,维持脊柱稳定性,促进患者快速康复,且能较好地维持矫正效果。

