跗骨窦切口手术入路治疗跟骨骨折的疗效
王 会
跟骨骨折是常见的跗骨骨折,占跗骨骨折的60%~65%,常累及关节面产生移位性跟骨骨折,同时伴有跟骨体短缩及内翻畸形,需要进行手术治疗[1]。目前临床上常用的治疗方法为传统扩大“L”形入路切开复位内固定,但由于外伤后跟骨周围软组织的特殊性,术后常出现切口并发症,发生率高达25%,包括切口愈合延迟、感染及内固定物外露等[2]。近年研究[3]表明,采用经跗骨小切口入路治疗跟骨骨折具有术后恢复快、并发症发生率低的优势。我们通过比较跗骨窦切口手术入路与传统手术入路治疗跟骨骨折的疗效,为临床选择理想的手术方案提供依据。现作报道。
1 资料与方法
1.1 一般资料 选择2016年8月到2018年6月我科收治的闭合性跟骨骨折病人60例(87足),所有病人术前行跟骨体X线片及跟骨CT扫描+三维重建确诊。排除心、脑、肝、肾等器官损伤或恶性肿瘤病人;其他手术方式治疗的跟骨骨折病人;临床和随访资料不完整者。其中34例采用跗骨窦切口手术入路(跗骨窦组),男28例,女6例,年龄20~70岁;26例采用传统手术入路(传统组),男23例,女3例,年龄25~69岁。2组病人性别和年龄具有可比性。本研究经医院伦理委员会审核通过,所有病人均于手术前签署知情同意书。
1.2 手术方法 跗骨窦组:病人全身麻醉或腰硬联合下麻醉后取侧卧位,若为双跟骨骨折取俯卧位。患肢常规使用气囊止血带。采用跗骨窦切口入路,切口位于腓骨下方,且平行于足底,长4~6 cm。注意保护腓肠神经、小隐静脉、跟外侧动脉及腓骨长短肌腱,沿跟骨体外侧壁表面锐性剥离,使皮瓣与跟骨体形成隧道。切开距下关节囊,显露出关节面,评估关节面塌陷情况。将跟骨结节与较完整的载距突骨块用空心螺钉固定,随后恢复跟骨体宽度,使用1~2支克氏针将跟骨体固定于距骨或中足骨。使用纱布条将血管神经束和腓骨长短肌腱牵开,选择合适大小的跟骨解剖钢板通过隧道植入跟骨体外侧,根据骨折情况间断打入合适数量及长度的螺钉固定骨折。术中常规进行跟骨体侧轴位透视,评估骨折复位、钢板位置及螺钉长度情况,必要时进行跟骨10°~40° Broden位透视,评估跟骨关节面及螺钉长度情况。切口内常规放置引流管,弹力绷带加压包扎切口。
传统组:麻醉与体位同跗骨窦组,采用“L”形切口,切口主要在外踝上下方2.5 cm处的外侧皮肤与足底皮肤相交处呈120°弧形折转,然后向前达到第五跖骨基底表面,切至病人跟骨外侧壁处,使病人骨折及跟距、跟骰等得以显露,首先将病人距下关节后关节面复位,然后将关节面对合,从而恢复跟骨骨折病人Bohler角及跟骨后关节面。完全复位后,将合适的跟骨钢板预弯后紧贴跟骨外侧皮质置入,植入骨条后,以螺钉将碎裂骨块固定,最后将病人的皮瓣全层缝合。
1.3 术后处理 术后常规使用头孢唑林2.0 g,每12 h一次,共2 d。常规使用下肢抬高垫抬高患肢,甘露醇消肿。术后第2天换药,拔除引流管,开始足趾主动屈伸活动,术后1周进行踝关节屈伸活动,术后2周根据切口愈合情况拆线,术后10~14周辅拐开始逐渐部分负重,逐渐过渡至完全负重行走。
1.4 疗效评价 比较2组病人的手术时间、术后引流量和住院时间等手术一般情况,术后记录病人切口愈合及并发症发生情况;分别于手术前和术后3个月,测量2组病人跟骨长、宽、高及Bohler角、Gissane角;于术后6个月,通过踝-后足评分(AOFAS)对病人术后足功能恢复情况进行随访,以90~100分为优,75~89 分为良,50~74 分为中,<50 分为差。
1.5 统计学方法 采用t检验和χ2检验。
2 结果
2.1 2组病人手术情况比较 2组病人手术时间差异无统计学意义(P>0.05),跗骨窦组病人术后引流量和住院时间均明显少于传统组(P<0.01)(见表1)。
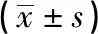
表1 2组病人手术情况比较
2.2 2组病人手术前后跟骨Bohler角和Gissane角比较 术后3个月,2组病人Gissane角和Bohler角均较治疗前明显增大(P<0.01),且跗骨窦组病人术后Gissane角明显大于传统组术后(P<0.01)(见表2)。
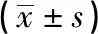
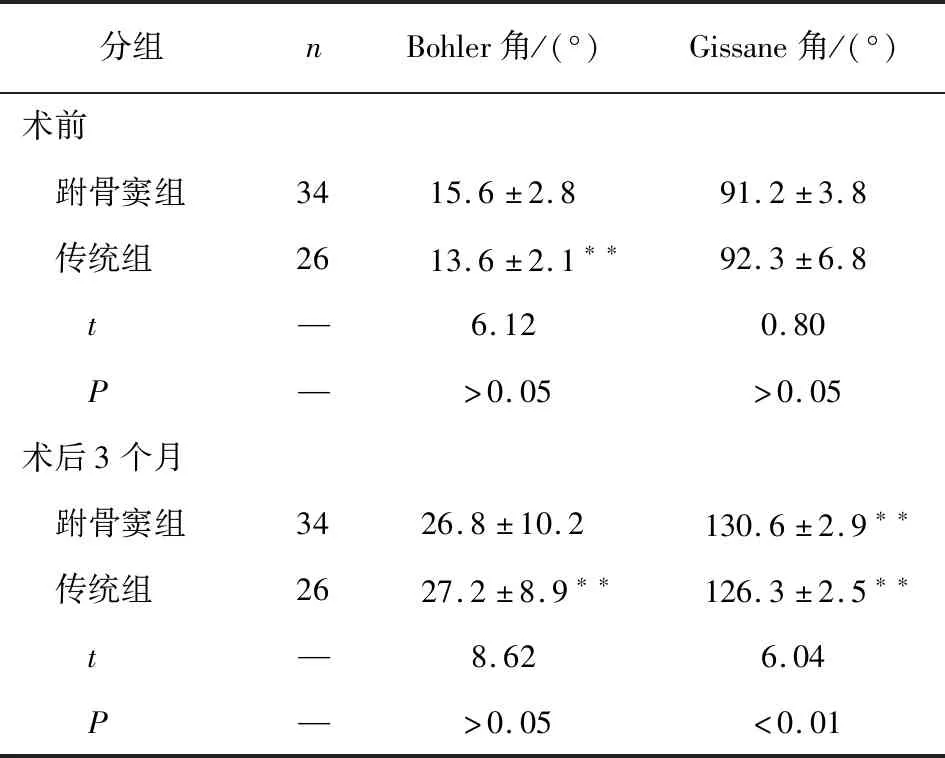
分组nBohler角/(°)Gissane角/(°)术前 跗骨窦组3415.6±2.891.2±3.8 传统组26 13.6±2.1∗∗92.3±6.8 t—6.120.80 P—>0.05>0.05术后3个月 跗骨窦组3426.8±10.2 130.6±2.9∗∗ 传统组2627.2±8.9∗∗ 126.3±2.5∗∗ t—8.626.04 P—>0.05<0.01
组内配对t检验:**P<0.01
2.3 2组病人术后并发症发生情况比较 2组病人术后并发症发生情况显示,跗骨窦组病人术后并发症发生率低于传统组(P<0.05)(见表3)。
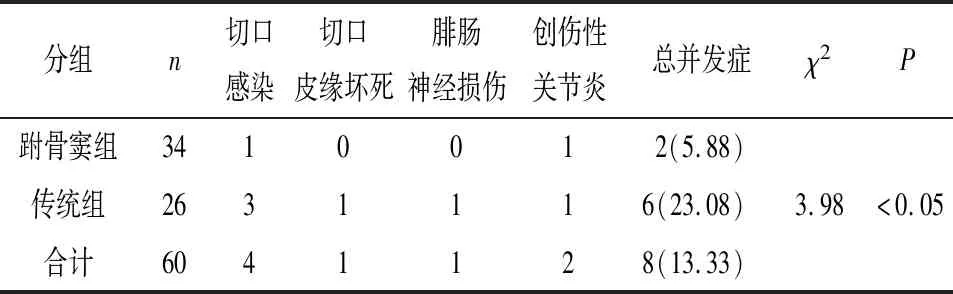
表3 2组病人术后并发症发生情况比较[n;百分率(%)]
2.4 2组病人术后6个月AOFAS评分比较 2组病人均随访6~20个月,结果显示,跗骨窦组病人术后6个月的AOFAS评分情况优于传统组(P<0.05)(见表4)。
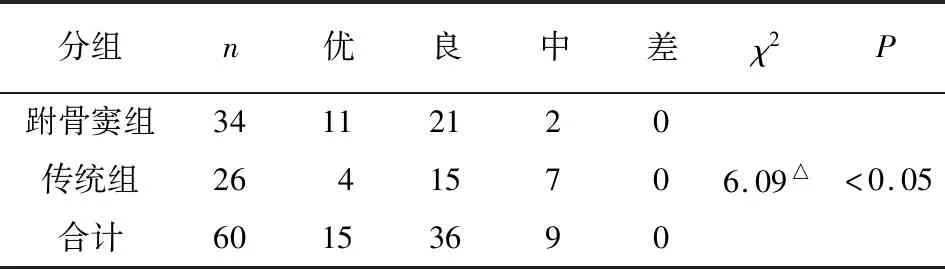
表4 2组病人术后6个月AOFAS评分情况比较(n)
△示校正χ2值
3 讨论
跟骨是人体最大的跗骨,负重时承担全身50%的重量,在行走和负重功能中起重要作用。临床上由于跟骨体解剖结构复杂性及外伤后骨折类型多样性,所以骨折治疗效果一般[4]。近年来,随着临床研究的深入和内固定器材的发展,目前主要采用手术治疗移位性跟骨骨折,文献研究[5-6]证实,手术治疗能够获得确切的临床疗效。跟骨骨折的手术治疗,主要是恢复跟骨的关节面、Bohler角、Gissane角及长、宽、高等指标,达到骨折的解剖复位,降低创伤性关节炎发生,以期获得满意的临床疗效。传统跟骨骨折手术切口为外侧“L”形切口,随着跟骨钢板内固定器械的发展,为了更好地显露、骨折复位及钢板放置,BENIRSHKE等[7]描述的扩大外侧“L”形切口成为主流。但由于跟骨周围软组织菲薄及娇弱等特殊性,扩大外侧“L”形切口常常出现切口并发症,包括切口感染及愈合困难,甚至出现慢性骨髓炎、腓肠神经损伤及腓骨肌腱不稳等不良结局[8-9]。本研究通过比较跗骨窦切口手术入路与传统手术入路治疗跟骨骨折病人的临床效果,探讨当前适合跟骨骨折的合理手术入路。
本研究结果表明,跗骨窦组病人术后引流量少于传统组,与同类研究[10-11]结果一致。经跗骨窦入路能有效复位固定跟骨骨折,起到尽量解剖复位和坚强内固定手术治疗的作用,并且经皮置钉避免了大范围的剥离跟骨外侧皮瓣,从而减少了病人术后引流量。此外,跗骨窦组病人经手术治疗后3个月,跟骨Bohler角及Gissane角均有明显改善,且术后Gissane角改善均优于传统组,与同类研究[12]结果相同。提示手术方式治疗跟骨骨折可以取得满意的骨折复位及固定效果,且跗骨窦手术入路效果更佳。此外,在术后并发症发生率方面,跗骨窦组发生率为5.88%(2/34),低于传统组的23.08%(6/26);跗骨窦组病人术后6个月的AOFAS评分情况优于传统组。与吴旻昊等[13]研究结果一致,提示跗骨窦切口手术入路有助于减少跟骨骨折病人外侧皮肤损伤,减少皮肤坏死、切口感染等并发症的发生,同时有利于病人的术后恢复。
分析其原因可能为,跗骨窦切口手术入路治疗跟骨骨折时可直接显露出病人的距下关节,容易清晰看到病人的外侧骨折块,方便撬拨复位及固定;且软组织损伤及外侧皮瓣血运破坏较小[14]。但跗骨窦切口入路治疗跟骨骨折时,需要注意避免损伤横切口内存在腓骨长短肌腱、腓肠神经、小隐静脉及跟外侧动脉[15],在显露出这些组织时,无需全部分离出,而是将这些肌腱血管神经束使用橡皮条标记保护,复位和放置钢板时向两侧适度牵引即可,避免暴力牵引。
综上,经跗骨窦切口手术入路治疗跟骨骨折的临床疗效较好,且并发症发生率低,术后足功能恢复更好,具备临床推广价值。但本研究作为横断面研究,样本量较少,同时未能有效控制病因、饮食、体质、地域等因素对并发症发生的影响,仍需大样本、多中心联合研究进一步证实。

