肩关节色素沉着绒毛结节性滑膜炎的关节镜治疗
曲振安,王卫明,,穆金燕,马霄君,李丹妹
1.遵义医科大学,贵州 遵义 563003;2.大连大学附属中山医院运动医学科,辽宁 大连 116001
色素沉着绒毛结节性滑膜炎(pigmented villonodular synovitis,PVNS)是一种少见的侵及关节、黏液滑囊和腱鞘组织的滑膜增生紊乱性疾病,病程较长,好发于膝关节,其次为髋、踝和肘关节,肩、腕关节少见[1]。每年百万人群中仅1.8人发病[2]。根据其病理形态可分为弥漫绒毛型(75%)和局灶结节型(25%)[3]。虽然临床上肩关节色素沉着结节绒毛性滑膜炎少见,但治疗十分困难,开放手术难以彻底切除滑膜,特别是弥漫绒毛型,广泛切除后常会造成肩关节的严重功能障碍。因此通过关节镜技术可彻底切除病变滑膜又尽可能保留肩关节功能,其成为治疗PVNS 的优先选择。近年来笔者在全身麻醉下行关节镜探查盂肱关节、肱二头肌长头肌腱及其滑车,肩袖关节面、肩峰下间隙、肩峰下表面彻底清除病变滑膜后探查肩袖肌腱的缺损情况,病变侵蚀肩袖范围巨大时应用双排缝合桥技术缝合受损肩袖,均获得良好效果,现将结果报道如下:
1 资料与方法
1.1 一般资料 2017 年 1 月至 2018 年 6 月大连大学附属中山医院运动医学科收治的患者5 例,其中男性3 例,女性 2 例;年龄 45~72 岁,中位年龄 54.8 岁;病程12~72 个月,平均 37.2 个月;右侧 4 例,左侧 1 例。患侧疼痛严重影响睡眠,患肩前方及外侧明显压痛;肩关节外展、前屈、后伸及旋转明显受限。患肩核磁显示滑膜增厚、积液,滑膜呈绒毛状或结节状隆起,以及肩部软组织肿胀(图1)。肱二头肌长头腱及肩袖超声显示:肩关节内囊袋状回声杂乱区,其内探及液性暗区(图2)。口服非甾类消炎药、理疗等保守治疗超过3个月无效。

图1 术前患者右肩关节MRI平扫(3.0T)注:A,冈上肌近肱骨大结节处肌腱缺失,信号不均匀增高,肩袖断端挛缩;B,肩峰下-三角肌下、肩关节腔内见大片混杂高信号影。
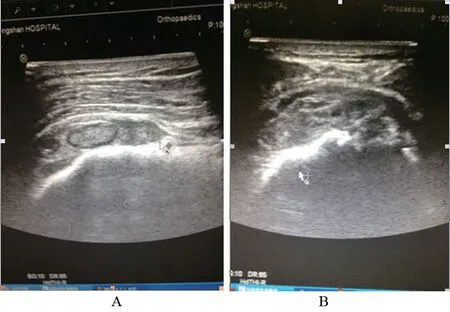
图2 术前患者肩超声袖注:A,冈上肌腱起始附着处回声中断,断端回缩;B,肱骨头周围探及包绕肱骨头的囊袋状回声杂乱区,以肱骨头前方及上方为著,最厚处约13.9 mm,其内探及液性暗区及絮状沉积物回声。
1.2 手术方法 患者采用气管内插管全麻,取沙滩椅体位。关节灌注液为等渗盐水,每3 000 mL加入10 g/L 肾上腺素 1 mg,24 万 U 硫酸庆大霉素,未使用关节镜泵。患肩外展30°、前屈60°,以蜘蛛臂维持牵引。使用施乐辉关节镜器械,直径4 mm 的30°镜,常规消毒术区皮肤,铺无菌手术单,用无菌记号笔标记肩峰、锁骨、喙突。采取控制性低血压,将收缩压控制在 95~100 mmHg (1 mmHg=0.133 kPa)。(1)取后方入路(肩峰后外角下方2 cm,内侧1 cm)行盂肱关节探查,并建立前方入路(肩峰前外角前方2 cm),探查肱二头肌长头腱及滑车区域、盂唇、肩胛下肌腱有无损伤。本组中4例发现盂肱关节内滑膜弥漫性含铁血黄素沉着,滑膜呈绒毛样、结节样、瘤样增生,2例合并肱二头肌长头腱撕裂,腱纤维杂乱(图3)。从盂上结节肱二头肌长头腱起点处开始,沿关节盂的前缘查看前方关节囊及盂唇缘。沿肱二头肌长头腱探查滑车区域,注意探钩下压长头腱,将滑车沟内部分拉出,探查肌腱有无充血及血管翳形成。最后检查关节盂及肱骨头软骨有无合并损伤,并予相应处理。仔细检查肩袖关节侧,观察有无色泽改变,有无肌腱变性区域。(2)经后入路进入肩峰下间隙,建立肩峰外侧通道(肩峰外缘外侧3 cm)。常规进行肩峰下减压,用刨销器清除肩峰下炎性滑囊,观察肩峰下表面有无撞击表现,如存在喙肩韧带毛躁、纤维化等撞击现象,切除喙肩韧带将暴露肩峰下骨赘。本组4例肩峰下滑膜弥漫性含铁血黄素沉着,1例喙肩韧带消失,含铁血黄素侵润肩峰骨质(图4)。5 例均存在肩峰下骨赘,需彻底去除骨赘,并行肩峰成形术以预防术后撞击征的发生(图5)。(3)彻底清除病变滑膜后探查肩袖肌腱的缺损情况。本组3例肩袖巨大撕裂(图6)。松解撕裂肩袖残端后,先采用侧侧边缘会聚缝合,将巨大撕裂转变为小的“U”型撕裂,在使用带线锚钉根据肌腱张力使用双排或单排固定。本组1 例采用侧侧边缘会聚缝合2 针,再应用带线锚钉单排固定,3 例直接应用双排缝合桥技术行肩袖止点重建(图7)。

图3 肩盂肱关节内注:A,关节内滑膜弥漫性含铁血黄素沉着,滑膜呈绒毛样、结节样、瘤样增生;B,肱二头肌长头腱撕裂,腱纤维杂乱。

图4 肩峰下滑囊注:A,肩峰下滑膜弥漫性含铁血黄素沉着,滑膜呈绒毛样、结节样、瘤样增生;B,喙肩韧带消失,含铁血黄素滑膜侵润肩峰骨质。

图5 肩峰下表面注:A,肩峰前下巨大骨赘;B,切除残余喙肩韧带,磨削肩峰下骨赘,行肩峰成形术后。

图6 肩袖完全撕裂,大结节裸露

图7 磨削大结节去皮质化,缝合桥技术重建修复撕裂肩袖
1.3 术后处理 术后患肩用支具固定于外展30°外旋位固定,局部冰敷,并给予非甾体抗炎药减轻创伤后炎症及疼痛。术后患肩固定3周,3周后以被动活动为主,主要动作:被动外展及前屈。4周后在无痛或微痛下进行主动活动,反复向患者及家属强调整个康复过程遵循“循序渐进,量力而行”的原则,切勿激进康复。术后3、6、12 个月回院复查肩袖超声或核磁。术后2~3个月基本恢复日常生活。
1.4 观察指标与评价方法 所有患者均在术前及术后1 年随访时采用Constant 评分、美国肩肘外科协会(ASES)评分、疼痛视觉模拟评分(VAS)进行主观评估;术前及术后3、6、12个月随访时行肩关节MRI检查和肩袖超声进行影像学评价。
1.5 统计学方法 应用SPSS13.0 统计学软件分析数据,计量数据呈正态分布,以均数±标准差表示,采用t检验,以P<0.05 为差异具有统计学意义。
2 结果
5 例患者获得平均14.5 个月的随访,肩部疼痛和功能障碍消失或明显改善;与术前比较,术后患者的Constant评分和ASES评分明显提高,VAS疼痛评分明显降低,差异均有统计学意义(P<0.05),见表1。术后1年影像学检查提示炎症无复发。
表1 5例患者术前术后1年各项评分比较
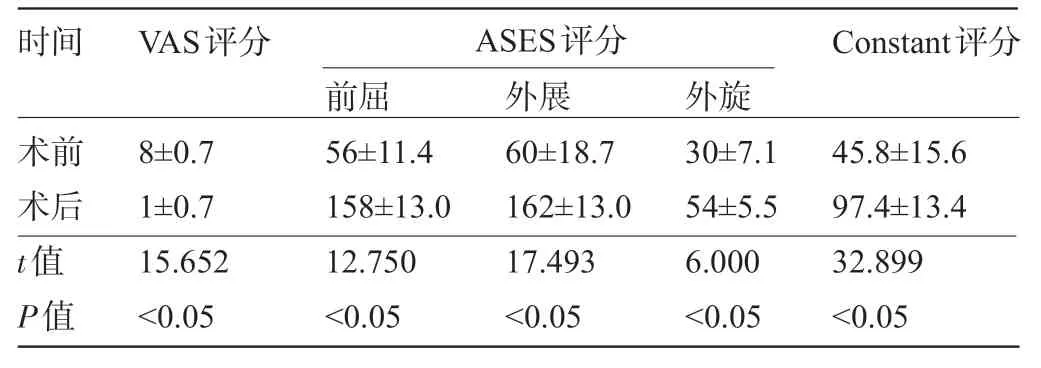
表1 5例患者术前术后1年各项评分比较
时间VAS评分ASES评分Constant评分术前术后t值P值8±0.7 1±0.7 15.652<0.05前屈56±11.4 158±13.0 12.750<0.05外展60±18.7 162±13.0 17.493<0.05外旋30±7.1 54±5.5 6.000<0.05 45.8±15.6 97.4±13.4 32.899<0.05
3 讨论
大多数肩关节PVNS存在于盂肱关节内,有时侵及肩峰下滑囊,而单独的肩峰下滑囊内PVNS很少[4-5]。本组患者中4例为弥漫型,1例为局灶型。局灶型病例病变只存在于盂肱关节内,而弥漫型病例病变存在于盂肱关节内及肩峰下滑囊。其中3例患者肩袖存在巨大撕裂,同时术中探查见肩峰下巨大骨赘,考虑肩袖的撕裂可能是因肩峰下骨赘磨损造成的。因此术中行肩峰成形的同时对巨大肩袖撕裂行双排重建,以恢复术后肩关节的功能。
本组5例患者在术后1年随访时,VAS疼痛评分、ASES肩关节功能评分、Constant评分均较术前有明显改善。笔者认为针对PVNS 合并肩袖较大撕裂的患者,应在清理滑膜、肩峰成型及松解后直接进行肩袖缝合修复,这为日后肩关节恢复功能提供了保证。既往有不少报道关节镜微创治疗膝关节弥漫性PVNS患者有良好的结果,陈少健等[6]对11例膝关节弥漫性PVNS患者在全关节镜下行滑膜切除,平均随访65.8个月,无复发报道;梁桂平等[7]对5例肩关节PVNS合并肩袖巨大撕裂的患者行手术治疗,平均随访22个月,无复发报道,ASES功能评分也明显提高。以上报道均说明关节镜技术是治疗关节内PVNS的一种有效方法。
本研究将X线、高频超声(US)及MRI作为术前检查及术后随访的影像学检查方法,原因在于PVNS 在X线上对于有骨质侵袭及破坏的晚期病例是一种必要的首选检查,但对病变组织内部结构缺乏清晰的显像,只可见大量软组织增厚影。而超声检查由于具有无创、快速、低成本、可动态观察的优点,对于合并有肩袖损伤及术后患者回院复诊具有重要意义[8-10]。MRI 具有较高的软组织分辨率,PVNS 在MRI 上表现为关节滑膜广泛弥漫性不规则增厚并有结节状绒毛样增生,在T1 和T2 加权像上呈高低不均信号。这三种检查在对PVNS的诊断及术后随访中均有各自的诊断意义,所以本研究将这三种影像学检查作为评估患者术前及术后康复情况的影像学指标,通过末次随访,本组5例患者均未发现疾病复发及肩袖再撕裂。
为了防止术后炎症复发以及促进肩关节活动度的恢复,滑膜的彻底清除及黏连组织的松解十分关键。而开放手术如想对病变滑膜进行彻底清除,创伤太大,术后关节的挛缩与黏连难以避免,而关节镜可以采用多入路对关节内病变滑膜进行彻底的切除,同时对黏连组织进行松解。相比开放手术损伤小、术后恢复快。
综上所述,肩关节镜下治疗色素沉着绒毛结节性滑膜炎是一种损伤小、恢复快并且有效的方法。

