8例新型冠状病毒肺炎患者发病早期临床特点分析及思考
詹永婧 田 耕
(首都医科大学宣武医院感染性疾病科,北京 100053)
2019年12月以来,湖北省武汉市暴发了由2019新型冠状病毒引起的新型冠状病毒肺炎(COVID-19)并迅速蔓延至全国各地。2019新型冠状病毒作为新发现的病毒,目前尚未明确其所有传播途径;且人感染该病毒后,临床表现多种多样,易影响早期诊断。自2020年1月至今就诊于首都医科大学宣武医院并最终确诊为新型冠状病毒肺炎的8例患者中,部分患者存在发病早期临床表现不典型或辅助检查结果影响早期诊断等情况。本文对这8例患者发病早期的临床特点进行总结分析,希望可以帮助临床工作者,尤其是首诊医生对该病的早期诊断,以及科学地对密切接触者进行追踪随访。
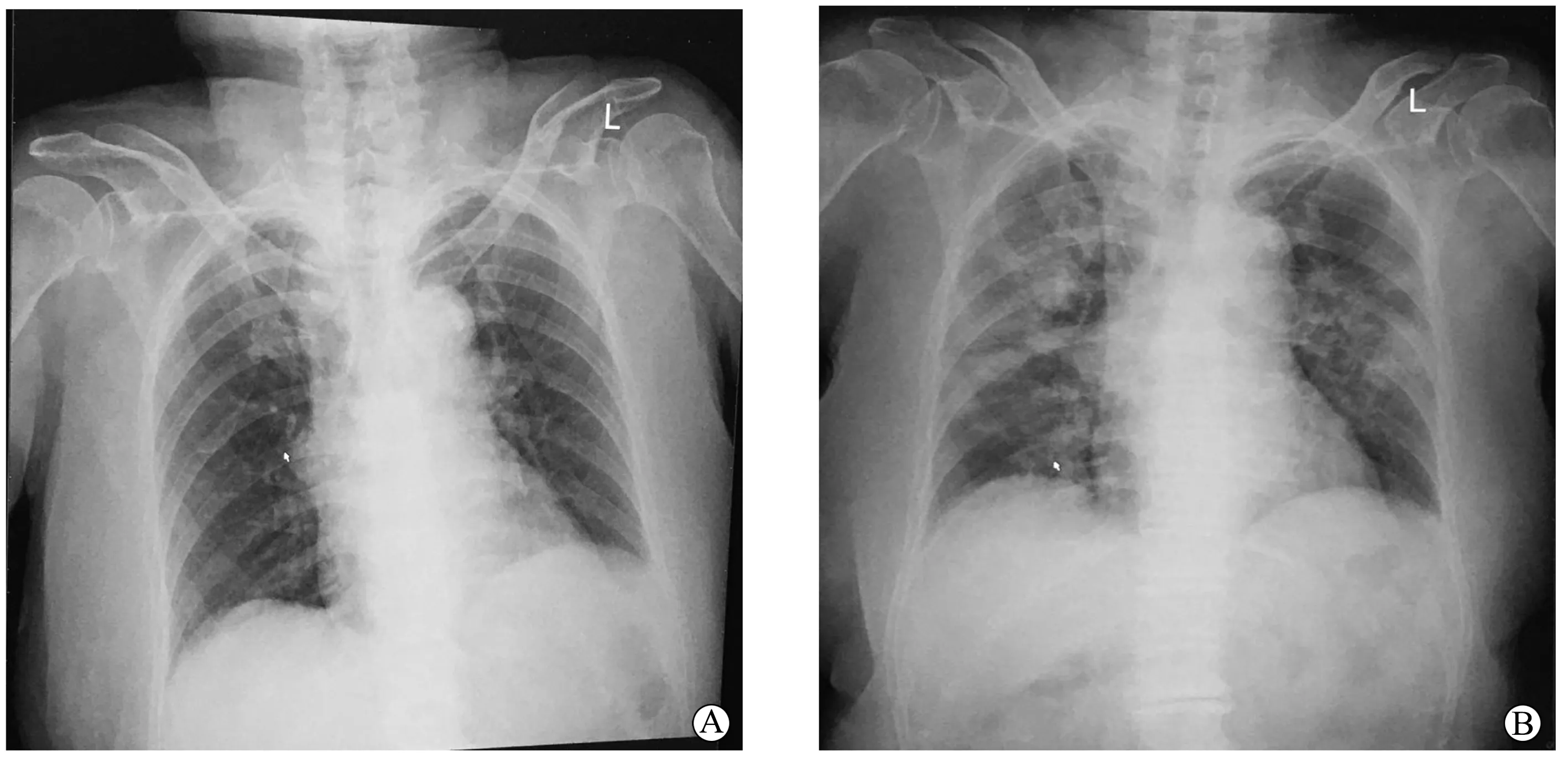
图1 病例1患者诊断前后胸片比较
1 病例资料
病例1,患者女性,86岁,主因“发热伴咳嗽1 d”于2020年1月22日就诊。1d前出现发热,体温最高38.2 ℃,伴轻度干咳、乏力,无咽痛、呼吸困难等其他不适。大小便正常。既往有高血压病史。流行病学史:发病前共同居住的家庭成员中有湖北省武汉市新近来京人员,其中1人确诊COVID-19。查体:神志清楚,一般情况良好;体温 38.2 ℃,呼吸 18次/min,脉搏 75次/min;咽部无充血;双肺呼吸音粗,未闻及干湿啰音;心律齐,心音可;腹软,无压痛及反跳痛。辅助检查:血常规示白细胞计数正常,淋巴细胞计数减少,C反应蛋白(C-reactive protein,CRP)正常;流感咽拭子初筛阴性;胸片示右肺门区高密度影,左侧胸膜增厚,钙化(图1A)。因患者胸片无明确肺炎表现,不符合当时施行的《新型冠状病毒感染的肺炎诊疗方案(试行第三版)》疑似病例诊断标准,予居家隔离观察,泰诺林、感冒清热颗粒口服等对症治疗。次日患者发热好转,咳嗽逐渐好转,但出现嗜睡、纳差,于5 d后(2020-01-27)再次就诊。查体:嗜睡状态,指测血氧饱和度60%~80%,复查血常规提示白细胞计数较前进一步减少,CRP较前轻度升高(表1);胸片示两肺野内多发斑片状、片状模糊影(图1B)。考虑患者符合COVID-19疑似病例诊断标准,为重症病例,予隔离并上报北京市疾控中心行新型冠状病毒核酸检测,同时予心电监护监测生命体征,储氧面罩吸氧,静脉补液支持,奥司他韦75 mg bid、莫西沙星0.4 g/d口服,甲强龙40 mg/d静脉滴注抗感染治疗。监测血氧饱和度上升至99%~100%,予逐步下调吸氧浓度,患者血氧饱和度仍能维持在98%~99%。后新型冠状病毒核酸检测两次结果回报均阳性(两次采样检测时间间隔24 h以上,以下病例采样时间标准相同),转至定点医院继续治疗。后期对患者随访,患者治疗后病情无明显好转,于发病26 d后死亡。

表1 8例患者的实验室检查结果
↓:Lower than the reference range;↑:Higher than the reference range;-:No such laboratory test on that day;CRP: C-reactive protein.
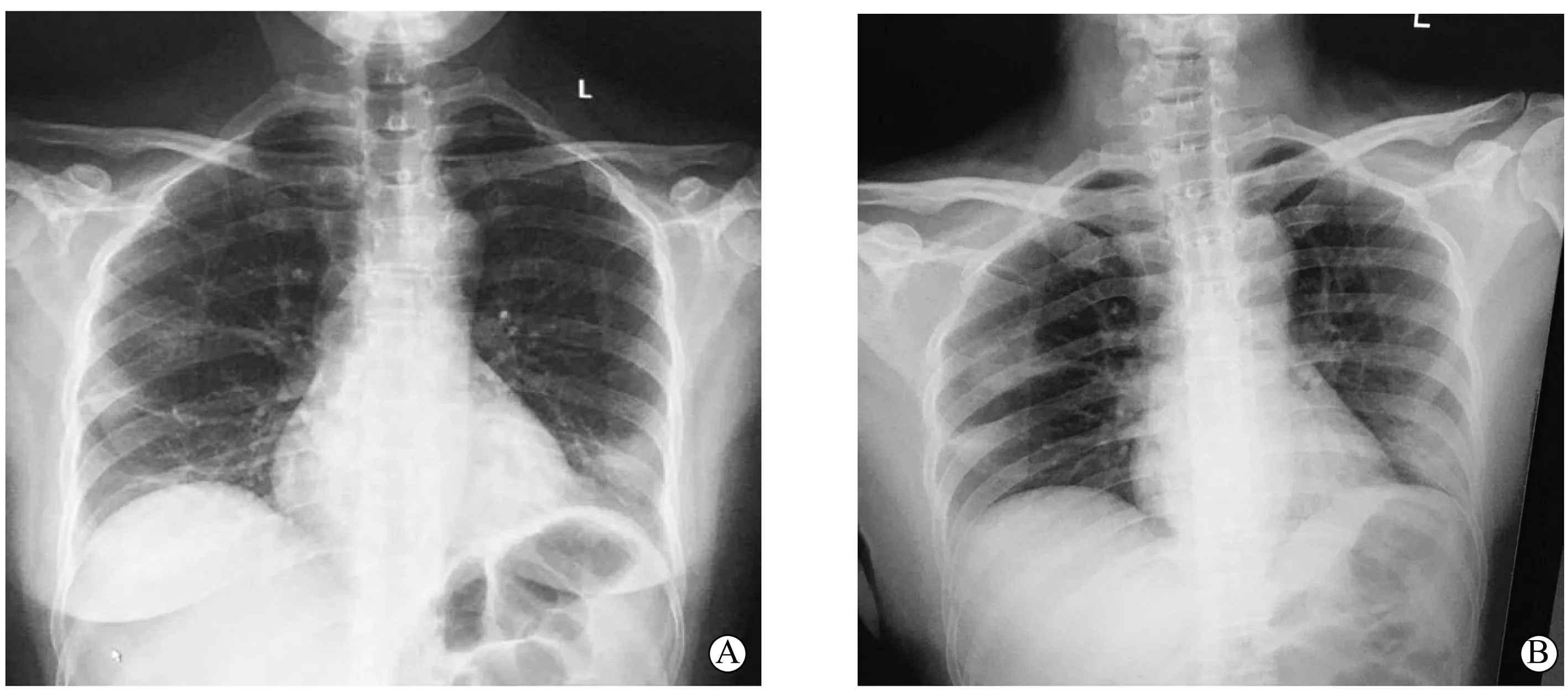
图2 病例2患者诊断前后胸片比较
病例2,患者女性,47岁,主因“乏力伴咽部不适1周”于2020年1月26日就诊。1周前出现乏力,伴咽部不适、全身酸痛、头晕、纳差,无发热、咳嗽、呼吸困难等其他不适。大小便正常。既往体健。3 d前于本院急诊内科就诊,询问流行病学史,患者予以否认。当时查体:体温 36.5℃,呼吸 17次/min,脉搏 80次/min,指测血氧饱和度98%;咽部充血;双肺呼吸音清,未闻及干湿啰音;心律齐,心音可;腹软,无压痛及反跳痛。辅助检查:血常规示白细胞计数减少,淋巴细胞计数正常(表1);胸片示两肺纹理重,右肺条索影(图2A)。考虑上呼吸道感染,予感冒清热颗粒、惠菲宁口服治疗。治疗后患者上述症状无好转,并出现腹泻,于3 d后至本科就诊。查体:神志清楚,焦虑状态;体温 36℃,呼吸26次/min,脉搏 110次/min,指测血氧饱和度98%;余较前无明显变化。复查血常规提示,白细胞计数及淋巴细胞计数较前进一步减少,CRP轻度升高(表1);流感咽拭子初筛阴性;胸片示右肺中野及下野、左肺下野片状高密度影(图2B)。再次询问流行病学史,患者述与其共同居住的人员中有1人近期确诊新型冠状病毒感染,另有2人有发热及呼吸道症状。根据《新型冠状病毒感染的肺炎诊疗方案(试行第三版)》,考虑患者符合疑似病例诊断标准,为重症病例,予隔离并上报北京市疾控中心行新型冠状病毒核酸检测,同时予奥司他韦75 mg bid、莫西沙星0.4 g/d口服治疗。后两次核酸检测结果回报均阳性,转至定点医院继续治疗,经治疗后患者病情好转,康复出院。
病例3,患者男性,45岁,主因“发热伴咳嗽3 d”于2020年1月25日就诊。3 d前出现发热,体温最高37.9℃,伴干咳、流涕,无咽痛、呼吸困难等其他不适。大小便正常。既往体健。否认流行病学史。查体:神志清楚,一般情况良好;体温 37.9℃,脉搏 90次/min;咽部充血;双肺呼吸音粗;心律齐,心音可;腹软,无压痛及反跳痛。辅助检查:血常规示白细胞计数及淋巴细胞计数减少,CRP明显升高(表1);流感咽拭子初筛阴性;胸片示双下肺纹理重,右下肺见斑片状渗出影。转急诊内科行胸部CT检查及抗感染治疗。急诊内科予莫西沙星0.4 g/d静脉滴注治疗3 d,患者发热好转,胸部CT结果回报双肺多发片状磨玻璃影及条片状实变影,以外带为著,双肺下叶见胸膜下线及多发条索影,部分小叶间隔增厚,双侧胸腔少量液体密度影(图3)。再次询问患者流行病学史,患者配偶述患者发病前2周内频繁接触武汉市新来京人员。根据《新型冠状病毒感染的肺炎诊疗方案(试行第三版)》,考虑患者符合疑似病例诊断标准,为重症病例,转定点医院隔离治疗并行新型冠状病毒核酸检测,前3次检测结果为阴性,第4次检测结果为阳性。经随访,患者在定点医院治疗后好转出院。

图3 病例3患者胸部CT
余5例患者临床表现、辅助检查结果详见表1、2。

表2 8例患者发病早期的临床表现及胸片检查结果
Y:Yes;N:No;-:No such content.
2 讨论
新型冠状病毒(简称新冠病毒)属于β属的冠状病毒,基因特征与2003年严重急性呼吸综合征病毒(severe acute respiratory syndrome coronavirus, SARS-CoV)及中东呼吸综合征冠状病毒(Middle East respiratory syndrome coronavirus,MERS-CoV)有明显区别。该病毒主要通过呼吸道飞沫和接触传播,感染者(包括无症状感染者)为传染源,且人群普遍易感。临床上以发热、乏力、干咳为主要表现,少数患者伴有鼻塞、流涕、咽痛和腹泻,重症患者可出现呼吸困难、低氧血症、急性呼吸窘迫综合征等。重型、危重型患者病程中可为中低热,甚至无明显发热。发病早期外周血白细胞计数正常或减少,淋巴细胞计数减少,严重者外周血淋巴细胞计数进行性减少;多数患者CRP升高[1]。新型冠状病毒感染者的早期胸片检查多无异常;普通型患者多表现为两肺中外带和胸膜下的局限性斑片状或多发节段性片状阴影;重型患者表现为双肺多发实变影,部分融合成大片状实变,胸腔积液少见;危重型患者表现为两肺弥漫性实变阴影,呈“白肺”表现,可伴有少量胸腔积液。胸部CT上常见胸膜下斑片状、团状、节段或亚段性磨玻璃影,也可见实变影、结节影、小叶内间隔增厚以及间质改变、双肺弥漫性病变、胸腔积液等[2]。在患者的鼻咽拭子、痰、下呼吸道分泌物、血液、粪便等标本中可检出新型冠状病毒核酸[1]。大多数患者预后良好,老年人和有慢性基础疾病的患者预后较差[1]。
本文所述的大部分患者具有发热(6/8,75%)和呼吸道症状(5/8,63%),发热程度以中低度发热为主。血常规提示白细胞计数正常或减少(8/8,100%),部分患者伴有淋巴细胞计数减少(5/8,63%),CRP升高(5/8,63%),与《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》(以下简称《诊疗方案》)[1]所述一致,如具备明确的流行病学史,易被考虑为新型冠状病毒肺炎疑似病例并接受后续的检查及治疗。
值得注意的是,本病患者发病早期胸片检查多无异常(如病例1、2、5、6、7),其中包含了肺部本身无病变或已经存在病变但胸片无法显示的患者。伴随疾病进展,胸片逐渐显示出上述表现,反映了胸片对本病诊断的局限性并且可能延误患者早期诊断,进而延误治疗。因此,在临床工作中,具备予疑似患者行胸部CT检查条件的医疗机构应尽早查胸部CT以准确评估患者病情。但就目前情况来看,大部分基层医疗机构不具备予疑似患者行胸部CT检查的条件,除通过短期内动态监测患者胸片及临床症状的变化以弥补这一缺陷外,也应考虑在相关的诊疗指导方案中增加胸片无异常发现但初诊医疗机构无法行胸部CT检查的可疑新型冠状病毒感染患者的处理意见。
CRP是临床常用的炎性反应指标之一,在病毒感染性疾病中,CRP常常不升高或仅轻度升高[3]。在本院确诊的新型冠状病毒感染患者中,大部分患者的CRP正常或仅轻度升高,仅有1例患者CRP呈明显升高(病例3)。《诊疗方案》[1]中提到,多数本病患者CRP升高,但未指出升高的大致水平。因此,本病患者的CRP变化是否不同于其他常见病毒感染,或CRP升高的水平是否与疾病发展的不同阶段有关尚不明确,这需要进一步的大数据统计分析以得出结论。而个别患者CRP显著升高是否因合并细菌感染所致也需进一步研究。
轻症患者的隔离措施一直存在争议。本院接诊的多名本病患者(病例1、2、6、7)在居家隔离期间虽然采取了一定的隔离措施,但仍不可避免地出现家庭聚集性发病,而疫情发生以来,国内家庭聚集性发病的案例较多。因此,就我国而言,轻症患者采取居家隔离的措施需根据其家庭情况决定,家庭情况符合隔离条件的可考虑居家隔离,不符合隔离条件的应于定点医院隔离治疗。
国内目前已报道过多名高龄患者治愈出院的病例。在上述病例中,病例6患者(84岁女性)与病例1患者互为亲生姐妹,但其临床症状始终轻微,于定点医院治疗后康复出院。两人同为高龄患者,年龄相仿且具有相同的遗传背景,除病例6患者既往无基础疾病外,可能还存在其他影响疾病预后的因素,这一方面值得我们进一步研究。
总之,新型冠状病毒感染的发病机制、诊断标准及治疗等还存在诸多空白领域有待科研人员和医务工作者进一步探索。在该病的防控上,我们还有更长的路要走。

