肥胖患者行无痛胃镜检查的安全性分析
陈丽娜,于 琳,陈卫刚
(1.石河子大学医学院,新疆 石河子 832000;2.石河子大学医学院第一附属医院消化内科,新疆 石河子 832000)
胃镜检查是上消化道疾病最准确、最直观的诊断及治疗方法,因其本身具有侵入性,给患者带来了一定的痛苦和恐惧感。随着人们对医疗的舒适性和安全性的重视,无痛胃镜应用越来越普遍。与普通胃镜相比较,特别是在取活检、取异物及胃镜下的各种手术时,无痛胃镜可以使患者在镇静及无知觉状态下完成检查。但是肥胖患者由于身体质量大、舌体大、脖子粗短,且少数患者存在肥胖性低通气量综合征,可引起呼吸系统、循环系统等一系列生理和病理改变,使麻醉的风险增大[1-2]。麻醉医生有时不建议肥胖患者行无痛胃镜,从而减少麻醉风险。因此,本研究主要探讨无痛胃镜是否是肥胖患者的最佳选择方式,进而提高肥胖患者胃镜检查的安全性。
1 资料与方法
1.1一般资料:参照2003年《中国成人超重和肥胖症预防控制指南(试用)》,以BMI指数在18.5~23.9 kg/m2为正常,BMI值≥24 kg/m2为超重,≥28 kg/m2为肥胖。选取从2017年10月~2018年3月就诊于石河子大学医学院第一附属医院消化内科门诊,自愿接受胃镜检查的患者为研究对象,分别纳入肥胖组120例与非肥胖组120例。肥胖组120例中行普通胃镜60例(组1),行无痛胃镜60例(组2);非肥胖组120例中行普通胃镜60例(组3),行无痛胃镜60例(组4)。排除标准:①严重的阻塞性肺部疾病及呼吸暂停综合征患者;②严重心律失常及近6个月出现心血管事件者;③根据ASA麻醉风险分级Ⅲ级或以上的患者;④丙泊酚及瑞芬太尼麻醉过敏者;⑤急性消化道出血及其他急症患者;⑥严重肝肾疾病及妊娠期孕妇、哺乳期妇女或计划妊娠者。
1.2方法
1.2.1一般准备:术前准备电子胃镜(型号:Olympus GIF-H260)、氧气、多功能心电监护仪等器械,丙泊酚及瑞芬太尼等麻醉药品,并备好吸氧面罩、喉镜、吸引器、气管导管、抢救药品。
1.2.2操作:麻醉前禁食、禁饮8 h[3],入室前均口服盐酸达克罗宁胶浆用以表面麻醉及去除腔道内泡沫,入室后开放静脉通道,向患者介绍胃镜的操作步骤及方法,询问患者既往有无胃镜检查的经历及既往疾病史,帮助患者消除紧张情绪。检查开始前嘱患者左侧卧位,双腿蜷曲,组2、组4在无痛胃镜前5 min给予面罩吸氧,持续给氧到检查结束患者苏醒时,并行心电监护,由主治以上经验丰富麻醉医师给予静脉复合麻醉:先静脉推注丙泊酚1.0~1.5 mg/kg,速度2 mg/s;然后瑞芬太尼0.5 μg/kg,10~20 s内缓慢静脉推注。待患者呼之不应、睫毛反射消失、全身肌肉松弛后[4],可行胃镜检查。检查过程视时间长短及患者反应酌情追加丙泊酚20~30 mg,尽量避免检查中体动及呛咳的发生。术中由麻醉医师负责,控制镇静评分(RSS)在4分以上;同时由工作10年以上经验丰富的内镜医生完成胃镜检查,检查结束后观察10~30 min,待患者完全清醒后,询问患者的满意程度。由家属陪同离开医院,嘱患者胃镜检查2 h后可清淡饮食及当天禁止驾驶机动车等注意事项。组1、组3患者胃镜检查前不行静脉麻醉及吸氧,余同组2、组4。
1.2.3观察指标:多功能监护仪监测患者麻醉前或准备进境前(t1)、胃镜经食道入口平面时(t2)及检查结束后患者清醒时(t3)的平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR)、血氧饱和度(oxyhemoglobin saturation,SpO2);观察是否有恶心、呕吐、躁动、呼吸暂停、心脏暂停等不良反应,检查结束后询问患者的满意程度并如实记录。
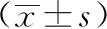
2 结果
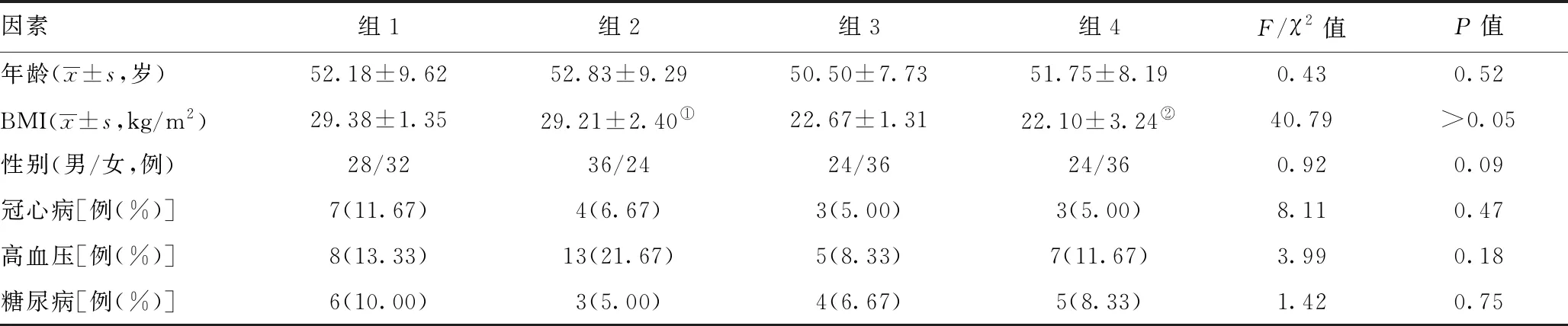
2.1四组患者基本资料比较:BMI在组1和组2之间的差异无统计学意义(P=0.67>0.05);BMI在组3和组4间的差异无统计学意义(P=0.16>0.05);四组患者在年龄、性别及高血压、糖尿病或冠心病等方面的差异无统计学意义(P>0.05)。见表1。
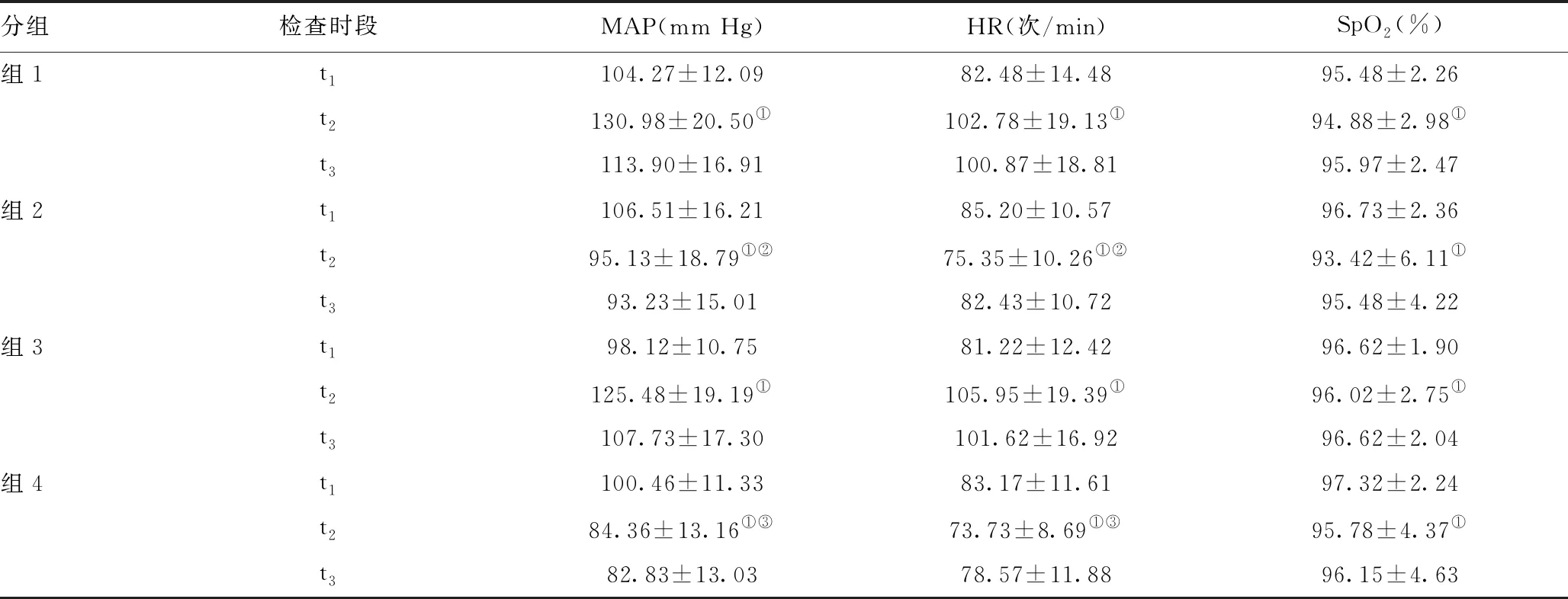
2.2四组患者胃镜检查期间呼吸循环功能变化情况比较:全部患者安全完成胃镜检查,组1、组3在t2时刻的MAP、HR均较t1时刻升高,组2、组4在t2时刻的MAP、HR均较t1时刻下降,差异均有统计学意义(P<0.01),组1、组3升高幅度明显高于组2、组4下降幅度,行无痛胃镜检查时循环波动较行普通胃镜小,发生心脑血管意外的可能性较小,更安全。四组在t2时刻SpO2均较t1时刻下降,差异具有统计学意义(P<0.01)。见表2。
2.3四组患者胃镜检查术中的不良反应及术后满意度情况:组1、组3术中发生恶心、呕吐、躁动等不良反应分别明显高于组2、组4,差异具有统计学意义(P<0.05)。见表3。
2.4两组满意度比较:肥胖患者无痛胃镜术后满意度明显高于肥胖患者普通胃镜,差异有统计学意义(P<0.001)。见表4。
表1 四组患者基本资料比较
因素组1组2组3组4F/χ2值P值年龄(x±s,岁)52.18±9.6252.83±9.2950.50±7.7351.75±8.190.430.52BMI(x±s,kg/m2)29.38±1.3529.21±2.40①22.67±1.3122.10±3.24②40.79>0.05性别(男/女,例)28/3236/2424/3624/360.920.09冠心病[例(%)]7(11.67)4(6.67)3(5.00)3(5.00)8.110.47高血压[例(%)]8(13.33)13(21.67)5(8.33)7(11.67)3.990.18糖尿病[例(%)]6(10.00)3(5.00)4(6.67)5(8.33)1.420.75
注:①与组1比较,P>0.05;②与组3比较,P>0.05
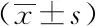
分组检查时段MAP(mm Hg)HR(次/min)SpO2(%)组1t1104.27±12.0982.48±14.4895.48±2.26t2130.98±20.50①102.78±19.13①94.88±2.98①t3113.90±16.91100.87±18.8195.97±2.47组2t1106.51±16.2185.20±10.5796.73±2.36t295.13±18.79①②75.35±10.26①②93.42±6.11①t393.23±15.0182.43±10.7295.48±4.22组3t198.12±10.7581.22±12.4296.62±1.90t2125.48±19.19①105.95±19.39①96.02±2.75①t3107.73±17.30101.62±16.9296.62±2.04组4t1100.46±11.3383.17±11.6197.32±2.24t284.36±13.16①③73.73±8.69①③95.78±4.37①t382.83±13.0378.57±11.8896.15±4.63
注:与t1时间比较,①P<0.05;与组1比较,②P<0.05;与组3比较,③P<0.05
表3 四组患者胃镜检查术中不良反应比较[例(%),n=60]
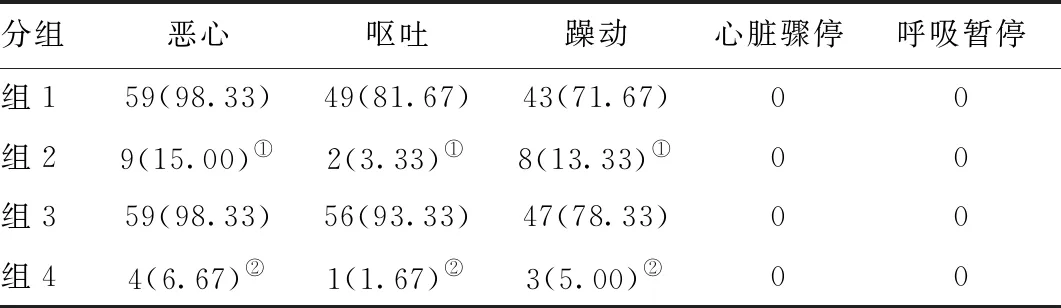
分组恶心呕吐躁动心脏骤停呼吸暂停组159(98.33)49(81.67)43(71.67)00组29(15.00)①2(3.33)①8(13.33)①00组359(98.33)56(93.33)47(78.33)00组44(6.67)②1(1.67)②3(5.00)②00
注:与组1比较,①P<0.05;与组3比较,②P<0.05
表4 四组患者术后满意度比较[例(%)]
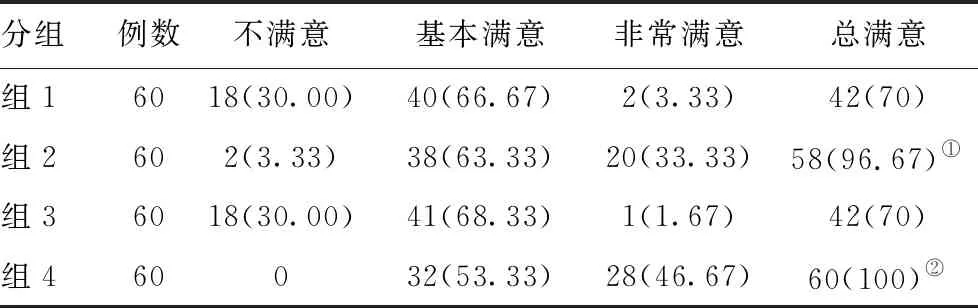
分组例数不满意基本满意非常满意总满意组16018(30.00)40(66.67)2(3.33)42(70)组2602(3.33)38(63.33)20(33.33)58(96.67)①组36018(30.00)41(68.33)1(1.67)42(70)组460032(53.33)28(46.67)60(100)②
注:与组1比较,Z=-5.228,①P<0.001;与组3比较,Z=-6.622,②P<0.001
3 讨论
近年来,人们生活水平的不断提高,无痛胃镜技术的日益成熟,它具有诊疗安全、患者适应性高、操作时间短、诊断率高等优势,使其在消化内科疾病的诊断及治疗中占有重要地位。目前胃镜中心多采用丙泊酚联合瑞芬太尼的麻醉方式,采用分步给药[5]。丙泊酚具有起效迅速、蓄积小、苏醒快等优点,术后恶心、呕吐发生率低,对呼吸循环有一定抑制作用,其抑制的程度与剂量和注药速度呈正相关[6-7];瑞芬太尼是一种强效超短效阿片受体激动剂,小剂量使用时起效迅速,持续时间短,镇痛作用强,对呼吸影响小,可减少丙泊酚用量[8]。二者配伍可取长补短,提高镇静、镇痛的效果,减少不良反应,提高术中安全性,联合用药的目的在于降低丙泊酚对肥胖患者的不良反应,增加术中操作的安全性。
肥胖患者气道生理结构的改变及丰富的上呼吸道软组织,是阻碍气道通畅的重要原因[9]。在静脉麻醉中极易引起舌根后坠阻塞上呼吸道 ,导致患者血氧饱和度下降 、呼吸抑制 、二氧化碳的蓄积 、呛咳等并发症,不但影响胃镜检查,而且增加了麻醉的风险,有时不建议肥胖患者行无痛胃镜检查。本研究结果发现在t2时刻,肥胖患者无痛胃镜组、非肥胖患者无痛胃镜组SpO2较t1时刻均下降,且肥胖患者普通胃镜组、非肥胖患者普通胃镜组SpO2较t1时刻均下降,差异具有统计学意义(P<0.05),前者由于麻醉,而后者由于镜身对患者的刺激而引起血氧饱和度降低。而无痛胃镜在胃镜前5 min给予预吸氧,同时在检查期间托起患者下颌,术者操作熟练、动作轻柔,尽量缩短麻醉手术时间,尽可能降低麻醉程度,可有效对抗检查过程中不同程度呼吸抑制引起的缺氧[10-11]。因此,本研究采用预吸氧及术中吸氧改善肥胖患者无痛胃镜检查中引起的缺氧。
肥胖患者较非肥胖患者在循环血容量、心排血量、每搏输出量及心脏负荷方面明显增加,多数肥胖患者常合并有高脂血症和2型糖尿病。这些因素共同作用,使患者发生高血压疾病、动脉粥样硬化和左心室肥大的概率增加,继而加重患者的心脏负荷,最终引起高搏出量心力衰竭。胃镜检查中血流动力学的平稳至关重要,处理不当则易发生急性冠脉综合征和充血性心力衰竭,而肥胖症患者长期处于高负荷循环状态,其发生风险更高[12-13]。本研究发现肥胖患者普通胃镜组、非肥胖患者普通胃镜组因镜身对咽喉部的刺激,引起下丘脑-垂体-肾上腺功能亢进,从而引起血压、心率升高;而肥胖患者无痛胃镜组、非肥胖患者无痛胃镜组患者检查时因麻药引起了血压、心率下降,其下降的幅度明显小于肥胖患者普通胃镜组、非肥胖患者普通胃镜组升高的幅度,血流动力学更加平稳,发生心脑血管意外的可能性较小,更安全。在严格掌握麻醉适应证与禁忌证,且在多功能心电监护、吸氧的条件下,非肥胖患者行无痛胃镜是一种安全、舒适、有效的检查方法,与陈立、王翠萍的研究相符[14-15]。本研究还发现在严格掌握其麻醉禁忌证和适应证后,同样无痛胃镜对于肥胖患者是一种安全的检查方法。
肥胖患者无痛胃镜组较肥胖患者普通胃镜组检查过程中发生恶心、呕吐、躁动等不良反应少,明显增加了胃镜检查的依从性、舒适度及满意度,与Amornyotin等的研究相符[16]。无痛胃镜组使患者在无记忆、无痛苦状态下完成操作及治疗,提高诊断的敏感性和准确性,避免了常规胃镜检查中患者不自觉躁动引起的机械性损伤,明显缩短检查时间,患者满意度高,生命体征更平稳,肥胖患者无痛胃镜检查效果明显优于普通胃镜。
在严格掌握麻醉的禁忌证、适应证及密切观察胃镜检查过程中患者的生命体征的变化,最大程度降低麻醉意外的发生,肥胖患者无痛胃镜同非肥胖患者无痛胃镜检查一样的安全、舒适的。肥胖患者行无痛胃镜大大提高患者的依从性和满意度,更加利于消化内镜医师仔细观察胃肠道情况,减少漏诊率,值得临床进一步推广运用。由于本研究有限,而对于肥胖患者在胃镜检查中血流动力学的报道很少,有待于进一步研究。

