《儿童睫状肌麻痹验光及安全用药专家共识》(2019版)解读
文 李清波
导致儿童屈光不正的影响因素有很多,迄今对其发病机制尚未明了。《儿童屈光矫正专家共识》(2017版)(以下简称“2017版共识”)内容涵盖视力评估、矫正方式、睫状肌麻痹剂的使用、流行病学调查和近视防控的选择等,内容倾向于已发生的屈光矫正和延缓可能发生的屈光度进程的治疗策略。《儿童睫状肌麻痹验光及安全用药专家共识》(2019版)(以下简称“2019版共识”)不仅在认可睫状肌麻痹剂对控制近视进展方面具有一定的效果之外,还表明检影验光为检验儿童屈光不正的金标准[1~3]。该共识特别强调了对睫状肌麻痹剂的初始用药、联合用药、特殊人群用药、适应症等作出相关疗效和安全性的说明来指导临床实践。两版共识遵从循证医学,是我国有关儿童眼屈光不正最权威的指导性文件,具有很强的实用性。本文针对两版共识的主要内容、更新要点整理汇总,并从睫状肌麻痹剂的用药思路进行解读汇报,以促进儿童验光的规范化。
1 视力评估与检查方法
为减少检测误差,“2019版共识”详尽介绍了儿童视力检查的方法,对视力评估的分类更加细化,对检查结果的一致性和配合度作出了明确界定,由此提醒我们重视对儿童屈光不正的检查,尤其对婴幼儿的检查提出更高要求。此外,提出的视力评估与检查方法包括评估双眼视力以及双眼视力是否存在显著差距为目的,在排除因器质性因素如眼球震颤等眼病引起的而非屈光不正为首要的视力障碍后,根据儿童的年龄和认知能力,联合不同的检查方法来提高诊断结果的准确性(表1)。对于年龄较小的婴幼儿,“2019版共识”指出根据行为学的表现来判断其双眼视力是否对称,注重视觉反应能力、眼位及眼球运动的检查,如对2月左右的婴儿观察双眼追随物体的幅度和反应的能力;对2月龄以上的婴儿,可以对其做鬼脸等动作,观察其是否出现问答性微笑;对1~2岁的幼儿,可在眼前放置10PD底朝上的棱镜观察幼儿的注视反应,如果放置在某一眼上时,对侧眼不转动注视,则提示该眼视力不良;如对侧眼能转动注视,则提示双眼视力均衡[4]。另外,对于双眼交替性斜视儿童[5,6]来说,双眼视力也可能均衡,而对于单眼恒定性斜视儿童,主斜眼可能存在眼病引起的视力不良和视力障碍。值得注意的是,另有研究表明,基于更多有效检查仪器的使用,虽然视力检查可以提前到1岁开始,但是其检查的是可能导致弱视或者影响视力发育的危险因素而非视力水平,屈光度检查也不能直接转换成视力,直到当儿童可以进行主观视力检查时,则应采用基于视标的主观检查为主[7,8]。
2 儿童屈光不正的矫正
屈光不正为儿童眼常见病,属于严重的公共卫生问题。未及时发现、未及时采取措施严重者将会威胁到儿童视觉功能的建立,进而产生视力低常状态的可能。“2017版共识”指出,儿童远视力裸眼所检行数如不符合其相应年龄段正常范围(表1)或其他非器质性因素导致的视力低下首选屈光矫正,增加视网膜影像的清晰度是解决屈光不正问题的关键。“2019版共识”指出,屈光矫正可根据年龄、屈光状态和程度的不同,矫正原则可相应发生变化,体现了儿童屈光矫正的灵活性。
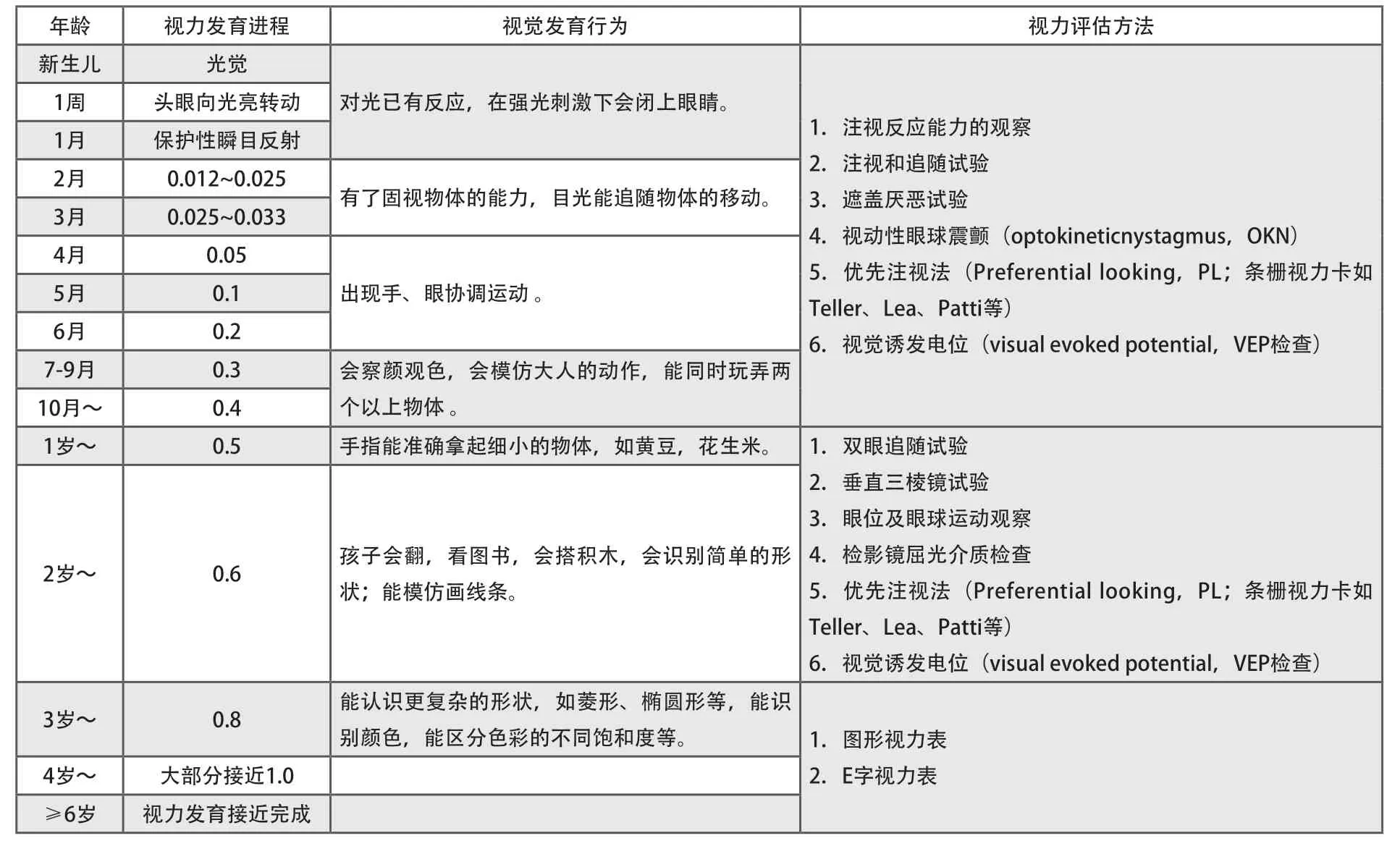
表1 婴幼儿视力评估方法与各年龄段视力发育进程、发育行为
2.1 近视
“2019版共识”根据专家经验与临床观察得出:a.近视度数≤ -1.00D的学龄前及学龄儿童均需要屈光矫正,若在随访中发现,检查度数改变≥ 0.50D的儿童,则需要新的处方,0.25D的度数改变对视力有明显提高者,也可给予新处方。b.近视度数> -1.00D的学龄前儿童如出现近视症状,同样需要对其进行屈光矫正,若无症状,可暂时观察、随访。另外,对于学龄儿童来说,存在视力下降较敏感且有症状的儿童,任何度数的近视均需矫正。c.增加视网膜影像的清晰度常常有利于控制外斜视。就此而言,间歇性外斜视或者有较大外隐斜的近视屈光不正儿童可予以全天光学足矫,并坚持随访。
2.2 远视
远视儿童屈光矫正的度数需结合小瞳孔下验光以及睫状肌麻痹后检影和主觉验光的结果,同时需要考虑调节、评估双眼视功能以及儿童的依从性等来确定。a.不符合相应年龄的远视储备度若为低度远视且无斜视、弱视以及其他视觉问题,可随访观察,暂不予处理;如若伴有视觉症状或双眼视功能障碍等其他功能性视觉问题,则需要矫正远视,通常配戴低度数的框架眼镜往往可以缓解相应症状。另外,共识也认可了相关的视觉训练对该类儿童具有促进作用;b.中高度远视的3~10岁或10岁以上儿童,一般认为,屈光度数>+3.00D,必须进行屈光矫正。据此,“2019版共识”给出了明确的界定:如不伴有斜视或弱视,屈光处方度数通常为全矫远视度数的1/2~2/3,并同时结合隐性远视与显性远视的度数来最终确定;如伴有斜视,需根据斜视的性质、类型进行个性化矫正,如远视伴内斜视应足矫,远视伴外斜视应欠矫,最终处方的确定需要结合矫正视力、调节能力以及双眼视功能的情况。由此可见,针对该类情况最终给予的矫正量应当是既能获得良好视力又能刺激调节性集合的最小度数。c.高度远视,特别是伴有屈光参差性远视的儿童,在早期(2~3岁以前)往往没有明显体征,可存在隐匿性(如尚未表现出内斜视等),往往伴有弱视或斜视风险。另外,既往研究显示,弱视的程度与屈光参差的程度有关,双眼屈光参差明显,远视和散光的参差易形成弱视,二者约占97%,需要早期进行干预并密切随访[4]。d.随访可根据远视的轻重程度、是否伴有双眼视功能异常、斜视或者弱视进行相应调整,一般建议每3~6个月随访,重度弱视每月随访。
2.3 散光
单纯性的>1.50D的顺规及逆规散光,或>1.00D的斜轴散光的学龄前及学龄儿童均需配镜矫正。在上述表明需要矫正的远视或近视中伴有散光的:a.≥0.50D的散光需要进行矫正;b.0.25D散光对视力有明显提高者也应给予矫正。c.散光儿童辅助检查的介入依据散光程度的指标可相应选择角膜地形图或眼前节分析系统,如初诊在2.00D以上的散光或随访时散光变化较大者应检查以排除圆锥角膜可能,这对于避免漏诊具有重要临床意义。
3 睫状肌麻痹剂使用的影响因素和选择
不同的药物对瞳孔散大的起效、持续时间和睫状肌麻痹的作用存在差异[9](表2)。基于国内外儿童应用睫状肌麻痹剂验光的研究结果及本共识制定专家的临床经验,“2019版共识”中睫状肌麻痹剂的适应证在“2017版共识”的基础之上进行了细化和补充(表3)。“2019版共识”特别强调所有儿童初次验光均应在睫状肌麻痹下进行,而年龄(体重)、屈光不正是否合并斜视、器质性因素以及既往史来选择相应的药物种类和浓度。

表2 睫状肌麻痹剂的用药方法及持续时间
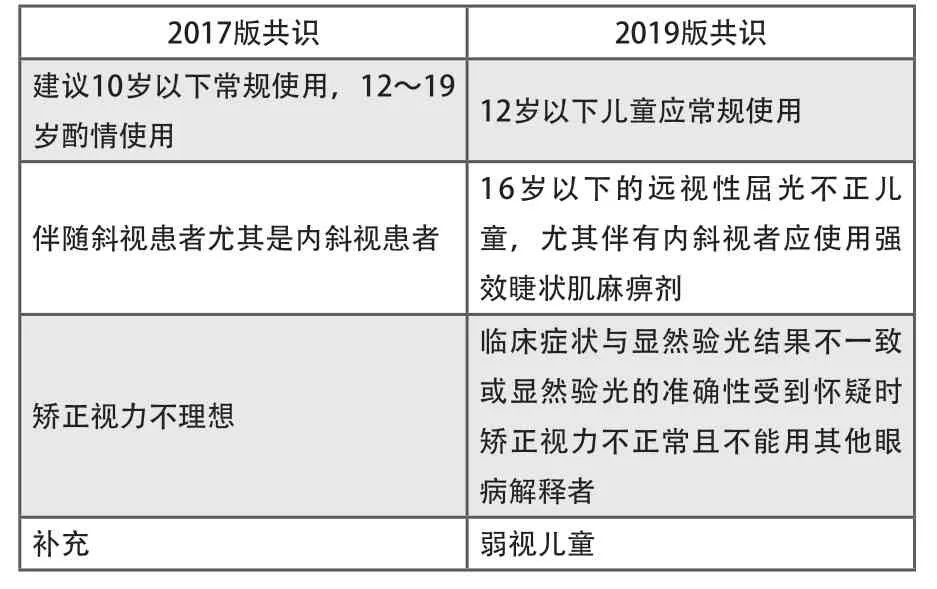
表3 睫状肌麻痹剂适应征的细化和补充
年龄是判断儿童验光是否使用睫状肌麻痹剂适应证的重要依据,尤其是12岁以下首诊儿童初次验光应常规使用。“2019版共识”指出,在以年龄因素对睫状肌麻痹剂的种类与浓度选择时,6岁以下儿童整体应使用强效睫状肌麻痹剂为首要原则。此外,从安全性角度考虑,“2019版共识”表示6个月以下婴儿使用稀释的0.5%环喷托酯滴眼液或0.2%环喷托酯滴眼液结合1%苯肾上腺素滴眼液共同使用。一般而言,1%环喷托酯滴眼液可整体使用于6个月以上的足月婴儿。“2019版共识”提出,1%环喷托酯滴眼液可作为儿童验光用药的首选药物,如在无法充分麻痹睫状肌的情况下或验光的结果存在明显波动时,则要进一步使用1%阿托品滴眼液充分进行麻痹睫状肌。
屈光状态的正确分型对睫状肌麻痹剂的使用具有重要意义。“2019版共识”强调了不同的屈光状态在睫状肌麻痹剂使用中的重要性。如12岁以上近视儿童验光可使用0.5%复方托品酰胺滴眼液,而年幼远视儿童验光应首选强效睫状肌麻痹剂,如1%环喷托酯滴眼液或1%阿托品滴眼液;对于近视儿童或不伴有内斜视的年长远视儿童可选择使用1%托品酰胺或0.5%复方托品酰胺滴眼液进行睫状肌麻痹。
“2017版共识”指出远视伴内斜视者和远视伴弱视者首选1%阿托品滴眼液进行散瞳;“2019版共识”则强调所有内斜视儿童初次验光均应使用强效睫状肌麻痹剂;文献、其他研究者也同样汇报了对于间歇性外斜或存在较大外隐斜的近视儿童和远视性的内斜、内隐斜视儿童初次验光均应使用1%阿托品滴眼液、1%环喷托酯滴眼液联合0.5%或1%托品酰胺滴眼液验光足矫。
虹膜色素的深浅可能会影响睫状肌麻痹剂的疗效。“2017版共识”指出,颜色较深的虹膜色素人种比色素较浅人种需要增加睫状肌麻痹剂的使用量。“2019版共识”对此作出细化,深色素儿童使用1%环喷托酯的用药次数较浅色素儿童多1~2次,值得注意的是,a.先行使用表面麻醉不仅可减轻眼部刺激症状,还可增强环喷托酯的作用;b.先天性无虹膜儿童同样需要在睫状肌麻痹下验光。
“2019版共识”指出瞳孔散大并不等于睫状肌的完全麻痹,重视视网膜检影在睫状肌麻痹验光中的应用可发现验光的结果是否存在波动性,进而为是否及时更改用药思路提供依据。
“2019版共识”指出睫状肌麻痹剂同时有散大瞳孔的作用,对先白术后等无调节能力的儿童可以单独使用苯肾上腺素或0.5%复方托品酰胺滴眼液散大瞳孔检影验光。
4 结语
本文对两版专家共识进行对比汇总后发现两版内容各有侧重,“2019版共识”将近年来最新的相关研究的最新成果融于共识中,注重睫状肌麻痹剂在我国儿童屈光检查方面的规范应用,内容不但体现包容性,并着重强调了临床工作中容易忽视的地方,内容更为严谨和实用。主要包括:a.结合儿童的自身特点着重论述睫状肌麻痹剂不同的用药思路,充分体现了个体化原则;b.睫状肌麻痹剂适应证的细化和新增;c.广泛审阅最新、最可靠的临床研究结果基础上提出了我国儿童睫状肌麻痹验光的用药建议。
综上所述,随着共识的发布与不断更新,这不仅为临床儿童验光的规范化提供了参考,未来还需要专家在更多循证医学证据的基础上结合我国国情和临床特点进行更深入的系统研究,积累更多经验,达成更多共识,继续带给我们理念上的更新。❏


