颅脑肿瘤患者的预后影响因素分析
杨 柳 王 蒙 赵培超 丁大领 王俊宽 薛茗予 薛志玲
郑州大学第一附属医院,河南 郑州 450052
颅脑肿瘤是神经系统常见疾病之一,分为原发性与继发性两大类。原发性颅内肿瘤发生于脑实质,如脑组织、脑垂体、脑膜等;继发性肿瘤是由身体其他部位转移到颅内的肿瘤类型[1]。据统计颅内肿瘤发生率(4~10)/10万人,其中恶性达总数的一半。颅内肿瘤病死率高,在12岁以下儿童中病死率据第1位,成人死亡病因中据第10位,严重威胁人类生命健康[2]。由于脑部肿瘤位置特殊及其异构生物学特性,多数化疗药物无法直接穿透血脑屏障作用于肿瘤细胞,而手术治疗无法达到完全切除,尤其是大脑皮质、基底节、脑干、丘脑肿瘤,手术或介入治疗甚至可能导致患者术后症状较术前更加严重,造成更为糟糕的预后[3]。传统药物治疗局限性也较多,多数化疗药物无法对肿瘤细胞产生化疗效应。本研究分析颅脑肿瘤患者的生存状况及其影响因素,旨在为评估患者预后及指导临床个体化治疗提供参考。
1 资料与方法
1.1一般资料回顾分析2012-04—2015-01郑州大学第一附属医院的140例颅脑肿瘤患者的临床资料,其中男81例,女69例;年龄26~75(54.28±13.66)岁;病理类型:神经胶质瘤59例,脑膜瘤48例,转移瘤17例,垂体腺瘤13例,神经鞘瘤3例;首发症状:头痛59例,肢体无力麻木33例,呕吐24例,癫痫发作9例,精神症状6例,复视5例,颈痛活动受限3例,闭经、泌乳1例。纳入标准:(1)所有患者经颅脑CT/MRI或病理组织学证实;(2)重要脏器(心、肺、肝、肾等)功能基本正常;(3)临床资料完整。排除标准:(1)合并肝、肾、脑血管系统等重要脏器严重疾病;(2)合并全身严重疾病、精神疾病;(4)无法获得随访资料者。
1.2方法
1.2.1 治疗方法:由于年限跨度大以及患者个体化差异,治疗方式不同,主要为手术治疗,进行或不进行术后辅助治疗。依据术前、术后影像学检查以及手术记录明确手术切除程度,将手术切除>99%定义为完全切除;手术切除90%~99%%定义为次全切除;手术切除50%~<90%定义为部分切除。术后放疗均通过三维适形放疗(3DCRT)或三维适形调强放疗(IMRT),Ⅱ级患者DT照射50~54 Gy,Ⅲ级患者DT照射58~60 Gy。辅助化疗药物与方案:尼莫司丁化疗;替莫唑胺化疗;卡铂+环磷酰胺+长春新碱化疗;环磷酰胺+长春新碱+依托泊苷化疗。
1.2.2 资料收集与随访:回顾性总结治疗情况,分析患者性别、年龄、KPS评分、病理类型、Ki-67指数。通过电话、门诊或微信跟踪随访,记录患者生存情况及预后。以确诊颅内肿瘤时间为开始时间,截止时间为2020-01-01。
1.3统计学方法采用SPSS 21.0统计学软件分析,通过Kaplain-Maier方法描绘生存曲线,计算生存率,通过Log-Rank检验比较生存率,对可能影响预后的因素通过单因素选出有意义项后将其纳入多因素COX回归模型,确定预后的影响因素。P<0.05为差异有统计学意义。
2 结果
2.1随访生存结果随访截止至2020-01-01,1 a生存率为87.78%,3 a生存率为43.33%,5 a生存率为29.29%,中位生存时间(MST)为34.6个月。见图1。

图1 140例患者随访生存分析
2.2影响颅脑肿瘤患者预后的单因素分析结合患者性别、年龄、病理类型、治疗方式等临床特征分析发现,手术方式、术前KPS评分、病理分型、有无术后放疗、Ki-67水平对患者术后生存期有显著影响(P<0.05),而患者性别、肿瘤最大直径、有无钙化、有无脑积水对生存期无明显影响(P>0.05)。见表1。
2.3影响颅脑肿瘤患者预后的COX多因素分析将单因素分析中具有统计学意义的单因素,包括年龄、手术方式、术前KPS、病理分型、术后放疗、术后化疗、Ki-67水平进行COX比例风险回归分析,结果显示,年龄、手术方式、术前KPS、病理分型、术后放疗、术后化疗、Ki-67水平是颅脑肿瘤患者预后的影响因素。见表2。
3 讨论
颅脑肿瘤起病较为缓慢,突出表现为慢性颅内压增高,患者主要表现为头痛、呕吐、视神经乳头水肿等,越靠近中线、恶性程度越高的患者,颅内高压症状出现越早[4]。本研究对140例颅脑肿瘤患者的临床资料进行分析,结果显示,年龄是影响颅内肿瘤患者预后的独立危险因素。分析其可能原因:首先,高龄患者对手术和术后放化疗治疗耐受性较差;其次,随着年龄增长,恶性肿瘤发生率也相应增加,年龄对预后影响的部分原因可能是病理分级导致的[5]。本研究将颅内肿瘤患者依据肿瘤直径分为3组,单因素分析显示,不同肿瘤直径患者生存率比较无明显差异,即肿瘤大小与患者的预后无关。术前KPS评分可在一定程度上反映患者机体功能,一般认为评分≥70分的患者拥有更好的术前状态[6-9]。本组资料经Cox多因素回归分析发现,术前KPS评分≥70分的患者1、3、5 a的生7存率明显高于KPS评分<70分患者,术前KPS评分也是颅内肿瘤患者预后的因素之一。这可能是由于术前机体功能状态较好的患者,对手术及放化疗治疗耐受性较好,自身康复能力较佳[10-11]。肿瘤生长、侵袭能力和细胞增殖关系密切,Ki-67表达高峰在有丝分裂期,Ki-67在细胞增生间期不表达,是反映细胞增殖最敏感指标之一[12]。ABOUSHOUSHA等[13]研究表明,Ki-67的表达与颅内肿瘤患者预后显著相关,阳性率越高,越易复发,患者生存时间越短。本研究中Ki-67指数≥10%是导致颅内肿瘤患者死亡的独立危险因素,与其他研究结果一致。

表1 影响颅脑肿瘤患者生存的单因素分析
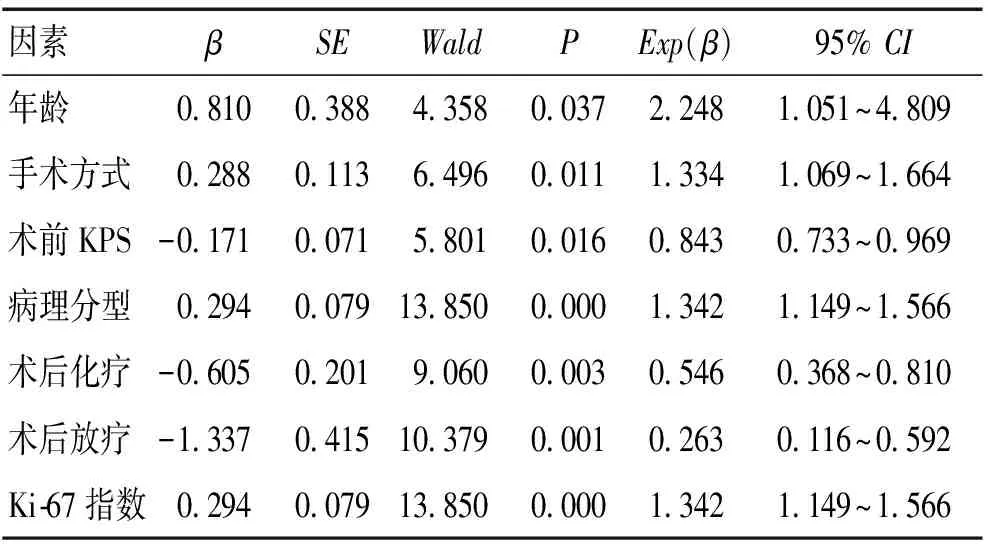
表2 影响颅脑肿瘤患者生存的COX多因素分析
肿瘤类型不同的患者预后情况亦不同,本研究显示,垂体腺瘤、神经鞘瘤、脑膜瘤患者预后优于胶质瘤患者;本组转移性肿瘤多在3 a内死亡,腺瘤和神经纤维瘤5 a生存率均>60%,肿瘤病理类型是影响颅内肿瘤患者预后的独立危险因素。目前,颅内肿瘤的治疗采用综合治疗方法,即以手术为主,放化疗和免疫治疗等为辅的治疗方法[14-16]。手术是颅内肿瘤最为有效的治疗方法,可直接切除肿瘤组织,有效缓解颅内压增高,改善神经功能障碍,但对于手术切除范围是否对患者预后造成影响,争论较大[17-18]。有研究对56例胶质瘤患者进行随访,结果显示,全切患者5 a生存率达38.9%,大部分切除为13.6%,部分切除为0,提示肿瘤全切者生存期较长。本研究中全切患者1、3、5 a生存率较高,与其研究结果一致。全切解除了肿瘤占位效应,减少进入周期增殖的细胞,减缓肿瘤生长速度,患者术后生存时间长。然而,临床上瘤体直径大、肿瘤位置深的患者,在完全切除肿瘤时,易损伤周围脑组织与重要的神经及血管组织,因此仍选择次全切除或部分切除。颅内肿瘤,如胶质瘤具有浸润性生长的特点,且大部分存在复发的可能,因此,外科手术即使是通过显微镜也难以做到真正意义上的完全切除,因此,术后放化疗可有效提高患者生存率。
Cox比例风险模型表明,年龄、手术方式、术前KPS、病理分型、术后放疗、术后化疗、Ki-67水平是颅脑肿瘤患者预后的影响因素。年龄越大、术前KPS评分越低、Ki-67表达水平越高者预后越差。全切手术、术后进行放化疗将有助于改善患者预后。病理类型为垂体腺瘤、神经鞘瘤患者生存率高于神经胶质瘤、脑膜瘤患者,以脑转移瘤患者生存率最低。

