颅内血肿微创穿刺引流术联合rt-PA在老年中等量基底节区脑出血患者中的应用效果
冀首鹏,王颖博,徐丹阳,黄圣明
(1.临颍县人民医院 神经内科,河南 漯河 462600;2.漯河市中心医院 神经内科,河南 漯河 462000)
外科手术是临床治疗自发性脑出血的重要手段,但传统手术方案对患者创伤较大,不利于术后神经功能快速恢复,而颅内血肿微创穿刺引流术(MIPD)是目前临床治疗脑出血的新型手段,而随着微创技术和医疗器械的不断发展,该治疗方案的成熟性和适用范围也在不断扩大[1]。此次研究以临颍县人民医院收治的86例老年中等量基底节区脑出血患者为研究对象,对比MIPD联合重组人组织型纤溶酶原激活物(rt-PA)治疗与常规开颅血肿清除治疗的差异性。
1 资料与方法
1.1 一般资料征得院伦理委员会许可后,使用随机双盲法将2017年10月至2018年12月临颍县人民医院收治的86例老年中等量基底节区脑出血患者分为A、B两组,各43例。A组:男23例,女20例;年龄为60~77岁,平均(67 93±5 92)岁;出血量为 34~55 mL,平均(47 91±3 59)mL。B组:男 22例,女 21例;年龄为60~78岁,平均(67 85±5 79)岁;出血量为32~57 mL,平均(47 74±3 63)mL。两组基本资料差异无统计学意义(均P>0 05)。
1.2 纳入标准(1)经影像学检查确诊出血部位位于基底节区;(2)出血量为30~50 mL;(3)年龄≥60岁;(4)发病至入院就诊时间 <24 h;(5)签署知情同意书。
1.3 排除标准(1)颅内外伤、脑动脉瘤、脑血管畸形引发的脑出血;(2)颅脑外伤、手术史;(3)重要脏器功能不全;(4)严重感染;(5)凝血功能障碍;(6)格拉斯哥昏迷评分(GCS)<5分;(7)精神障碍;(8)恶性肿瘤。
1.4 治疗方法A组接受常规开颅手术治疗,在血肿中心体表投影处做切口,翻转皮瓣后进行颅骨穿孔,扩大骨窗至10 cm×8 cm,分离侧裂以暴露岛叶,切开岛叶皮层后使用吸引器清除血肿,确认无活动性出血后放置引流管,常规缝合切口,加压包扎。B组行MIPD联合rt-PA治疗,以血肿面积最大层面中心为穿刺点,确认穿刺路径后使用YL-1型颅内血肿穿刺针进行穿刺,穿透颅骨,然后取下电钻,拔出金属针芯,插入针芯,调节限位器,待针芯进入血肿中心后连接引流管和注射器,小心抽取血肿。而后在无菌条件下进行血肿溶解和抽取,将 rt-PA使用生理盐水配置成1 mg·mL-1的溶液,术后复查CT,若导管最前端位于血肿腔内则同时注入rt-PA溶液1 mL和生理盐水2 mL,夹闭2 h后开放引流,每12 h复查1次CT,当血肿体积<10 mL或导管尖端位于血肿腔边缘时拔出穿刺针。
1.5 观察指标对比两组患者术前、术后1 d和术后7 d时颅内血肿体积差异、住院时间、术后1个月内再出血发生率、术后并发症发生情况。两组患者持续随访6个月,使用格拉斯哥结果评分(GOS)评估预后情况。
1.6 统计学方法使用 Excel、SPSS 22 0处理数据,不同时间点血肿体积、住院时间、GCS评分、GOS评分、ADL评分以(±s)表示,行t检验,再出血和并发症发生率以率(%)表示,行χ2检验,P<0 05为差异有统计学意义。
2 结果
2.1 不同时间点血肿体积B组术后1 d时的血肿体积大于A组(P<0 05),但两组术后7 d时的血肿体积差异无统计学意义(P>0 05)。见表1。
表1 两组不同时间点血肿体积比较(±s,mL)
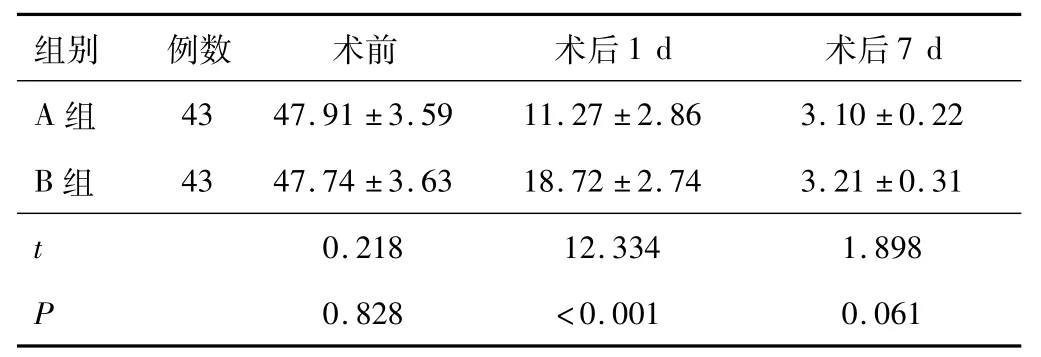
表1 两组不同时间点血肿体积比较(±s,mL)
组别 例数 术前 术后1 d 术后7 d A组43 47.91±3.59 11.27±2.86 3.10±0.22 B组 43 47.74±3.63 18.72±2.74 3.21±0.31 t 0.218 12.334 1.898 P 0.828 <0.001 0.061
2.2 住院时间B组住院时间[(18 74±2 41)d]短于 A组[(25 68±2 36)d],差异有统计学意义(t=13 492,P<0 001)。
2.3 1个月内再出血和并发症发生率B组再出血发生率低于A组,但组间差异无统计学意义(P>0 05),而B组术后并发症发生率显著低于A组(P<0 05)。见表2。

表2 两组1个月内再出血和并发症发生率比较(n,%)
2.4 术后6个月时GOS评分B组术后6个月时GOS评分[(2 38±0 21)分]低于 A组[(4 23±0 27)分],差异有统计学意义 (t=35 466,P<0 001)。
3 讨论
血肿占位效应和继发性脑损伤是导致自发性脑出血患者死亡的重要原因,其中血肿占位会导致颅内压升高,进而形成脑疝,而继发性的炎症反应、过氧化反应会导致大量神经元细胞凋亡、坏死,进而导致患者神经功能受损[2]。及时有效的清除颅内血肿、水肿是临床治疗自发性脑出血的关键,传统开颅手术虽能快速清除血肿,但既往研究显示,老年脑出血患者预后情况并不理想,可能与传统开颅手术创伤较大有关[3]。MIPD是一种新型微创治疗方案,相较于传统开颅手术其具有创伤小、密闭性好等优点,且切口小亦进一步降低了手术操作对麻醉的要求,局部麻醉就可完成手术,从而大大降低了麻醉操作对患者免疫、循环和代谢的影响[4]。既往手术操作多通过尿激酶进行溶栓,而rt-PA是一种基因工程产物,其可通过赖氨酸残基与纤维蛋白结合,从而激活纤溶酶原转变为纤溶酶,促进血栓溶解,相较于尿激酶,rt-PA溶栓特异性较高,而出现风险较低[5]。本研究结果显示,B组血肿清除率较低,但两组术后7 d时的血肿残余体积并无显著差异,MIPD虽然血肿清除速度较慢,但其血肿清除效果与开颅手术并无明显差异性,而多次分流还有助于保持患者颅内压稳定,从而大大降低再出血发生率,且微创操作可有效降低对患者创伤,从而加快患者术后康复,降低并发症发生风险。远期随访结果显示,B组术后6个月时 GOS评分低于A组,提示MIPD联合rt-PA治疗对改善患者预后具有积极作用。但此次研究仍有一定不足,rt-PA使用时机、药物用量等仍需进一步探究。
综上,MIPD联合rt-PA治疗老年中等量基底节区脑出血临床效果优于传统开颅手术,患者预后较好,具有临床推广价值。

