综合护理评估对高血压性脑出血患者术后神经功能恢复及自理生活活动能力的影响
陈 芳,张 影,吴 艳
(徐州市贾汪区人民医院,1.护理部;2.ICU;3.神经外科,江苏 徐州 221011)
高血压性脑出血(Hypertensivecerebralhemorrhage)见于长期高血压者,当血压骤然升高时,脑血管突然破裂出血,是高血压病最严重的并发症之一,常发人群中中老年男性略多,冬春季易发。但近年青壮年发病呈上升趋势,且发病凶险,常见症状为头痛,恶心,呕吐,躁动,嗜睡,昏迷[1]。高血压病常导致脑底的小动脉发生玻璃样或纤维样变性和局灶性出血、缺血和坏死等病理性变化,血管壁的强度削弱并出现局限性的扩张,一旦形成微小动脉瘤后可因情绪激动、过度脑力与体力劳动或其他因素引起血压剧烈升高而破裂出血则致死、致残率极高[2]。高血压性脑出血多采用手术治疗,患者术后早期综合护理评估及相应护理干预,对患者预后非常重要[3]。本文将我院外科运用综合护理评估对高血压性脑出血术后患者进行个体化护理干预,较好的促进患者术后神经功能和自理生活活动能力的康复进展的经验进行总结:
1 资料与方法
1.1 一般资料
选取2016年1月~2019年6月徐州市贾汪区人民医院外科收治的高血压性脑出血术后患者42例,按照手术时间先后随机分为对照组(n=20)和观察组(n=22)。纳入标准:(1)所有患者均经过头颅CT或MRI确诊,符合1995年第四届全国脑血管会议制定的诊断标准[4];(2)患者有高血压病史,首次发病;患者及家属均知情同意。(3)脑出血量30 mL以上,符合手术指征。排除标准:(1)合并严重肝肾功能异常、癫痫或卒中既往病史;(2)小脑或者脑干出血,术中出血病灶探查不清;(3)存在先天性血管畸形、动脉瘤、脑肿瘤卒中。其中,对照组男13例,女7例,年龄36~75岁,平均年龄(53.15±6.12)岁;GCS评分(6.38±1.12);血肿体积(78.63±14.24)ml。观察组男14例,女8例,年龄35~78岁,平均年龄(52.65±6.46)岁;GCS评分(6.43±1.16);血肿体积(79.78±14.15)ml。两组患者临床资料比较无明显差异(P>0.05)。
1.2 方法
1.2.1 对照组
采取ICU脑出血术后常规护理方案,脑出血术后患者要积极控制血压,密切做好体温及瞳孔变化监测。术后机械通气患者做好口腔护理,勤拍背,预防坠积性肺炎,勤翻身,睡气垫床,预防压力性损伤。定时活动和按摩四肢,避免肌肉萎缩并防止深静脉血栓及肺栓塞。做好留置尿管护理,定时开放,避免泌尿系感染。注意做好角膜护理,防止角膜溃疡[5]。
1.2.2 观察组
根据患者综合护理评估结果制定个体化护理干预方案:(1)评估患者生命体征,术后早期昏迷患者加强生命体征的变化监测,密切观察患者体温变化,防止中枢性高热。密切观察瞳孔的大小、形态及光反射情况,了解患者意识障碍程度和恢复进度,重视辨别脑疝发生先兆。(2)评估患者机械通气情况、管道及营养状况,注意做好气道护理,防止坠积性肺炎。做好引流管护理,防止颅内感染。躁动严重者注意做好肢体约束护理,防止骨折和意外。经评估为压力性损伤高风险者使用气垫床,定时翻身,促进排痰,根据患者营养状况选择适当的肠内外营养途径补充,并注意观察应激性溃疡的发生[6]。(3)术后恢复期功能评估,患者术后恢复期保持肢体的功能位,防止关节的变形和肌肉韧带的挛缩,髋关节,膝关节屈曲和伸直交替位,伸直时腿外侧可放置沙袋或软枕,防止下肢外展旋位畸形;足与小腿成90°,以防止足下垂。加强肢体和关节的被动运动,使用循环压力泵按摩肢体,促进血液循环,防止DVT形成[7]。(4)神经功能恢复评估,密切观察患者意识恢复程度,鼓励家属探望。采用语言、听觉、视觉、触觉、嗅觉和运动促醒系列护理措施,促进患者语言功能、躯体感知和运动功能及环境认知功能的恢复[8]。
1.3 观察指标
(1)根据护理记录来评判患者临床转归和疗效,临床症状改病情稳定或缓解为完全缓解。(2)采用NIHSS评估量表评价患者术后神经功能恢复情况,分别于患者手术当日、第5d、第10d后及1个月进行评价,NIHSS评估量表包括15个维度,总分为42分,分值越高代表神经功能越差[9]。(3)生活活动能力Barthel指数量表可用于评价患者术后康复进度,由10项基本生活活动项目组成,总分100分,得分越高说明自理能力越强。自理能力分级根据Barthel得分范围和需要照护程度综合评判,Barthel指数得分越高依赖程度级别越低[10]。
1.4 统计学方法
采用SPSS 19.0统计软件数据分析,计数资料比较采用秩和检验,计量资料比较采用“±s”及t检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 术后神经功能恢复比较
两组手术当日NIHSS评分比较无明显差异(P>0.05);观察组术后第5d、第10d和1个月的NIHSS评分呈逐渐下降的优势,下降幅度明显优于对照组,差异有统计学意义(P<0.05)。(见表1)
表1 术后神经功能恢复NIHSS评分比较(±s)
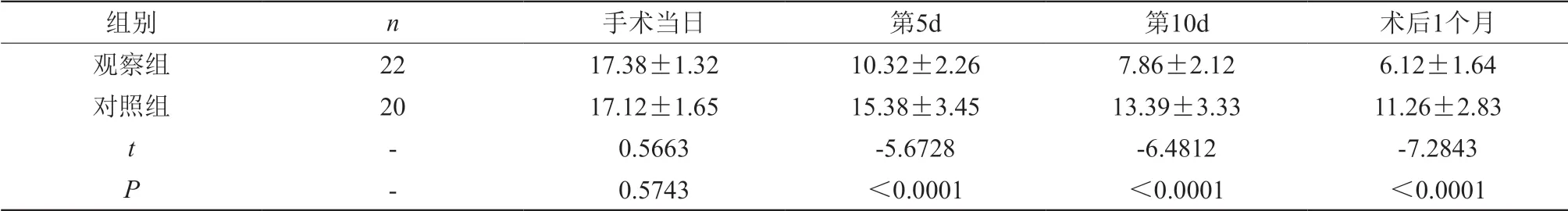
表1 术后神经功能恢复NIHSS评分比较(±s)
组别 n 手术当日 第5d 第10d 术后1个月观察组 22 17.38±1.32 10.32±2.26 7.86±2.12 6.12±1.64对照组 20 17.12±1.65 15.38±3.45 13.39±3.33 11.26±2.83 t-0.5663 -5.6728 -6.4812 -7.2843 P-0.5743 <0.0001 <0.0001 <0.0001
2.2 术后1个月生活活动能力比较
观察组Barthel指数得分明显高于对照组,观察组自理能力分级评价重度依赖明显少于对照组,差异有统计学意义(P<0.05)。(见表2)
表2 术后1个月生活活动能力对比[n(%),±s]

表2 术后1个月生活活动能力对比[n(%),±s]
组别 n 自理能力分级 Barthel指数得分中度依赖2级 重度依赖3级观察组 22 14(63.7) 8(36.4) 71.52±3.37对照组 20 6(30) 14(70) 53.75±2.53 Z/t - -2.154 19.1690 P - 0.031 <0.0001
3 讨 论
脑出血大多是非外伤性的,多由高血压引起,又称原发性或自发性脑出血[11]。高血压性脑出血常在活动时、激动时、用力排便等时刻发病,起病急骤,往往在数分钟或数小时内病情发展到高峰。其中出血量大于30ml者神经功能受损严重,往往病情发展快、病死率高,目前多采用外科颅内血肿清除、微创钻孔引流等手术治疗措施[12]。患者术后早期常处于昏迷状态,此时若能进行综合评估,针对患者自身风险因素及可能出现的并发症,制定并配合实施有效的护理干预,可有效改善患者预后。
朱燕,刘素萍等多项研究表明,脑出血患者病情稳定后宜尽早进行康复治疗,对神经功能恢复,提高生活质量有益[13-14]。本研究选取对患者术后早期进行综合护理评估,根据评估结果制定有效预防机械通气并发症和昏迷期各种意外、压力性损伤和DVT预防措施,实施个体化护理干预方案,两组术后经救治均达到完全缓解,无明显并发症发生,均于入ICU后第5~10d转入外科病房继续治疗和康复;其中,观察组术后第5d、第10d和1个月的神经功能恢复程度均明显优于对照组;术后1个月的生活活动能力康复跟踪调查也显示观察组自理生活活动能力明显优于对照组。研究结果说明,根据高血压性脑出血患者综合护理评估结果制定的针对性护理干预措施,显著促进了患者术后神经功能和自理生活活动能力的康复,患者术后生存质量得到明显提升。

