地佐辛对小儿扁桃体、腺样体切除手术全麻苏醒期躁动和谵妄的影响
孙玉琦 卢吉灿 刘 超 赵亚娟
(广州市第十二人民医院麻醉科,广东省广州市 510620)
扁桃体、腺样体切除术是小儿耳鼻喉科最常见的手术,手术时间虽短,但应激反应强,除术后咽喉部的剧烈疼痛、恶心呕吐外,苏醒期躁动(emergence agitation, EA)和谵妄(emergency delirium,ED)是麻醉管理者和患儿家属关注的重要课题。EA是一种患儿意识与行为缺乏联系的状态,其主要表现为兴奋、烦躁、定向障碍及行为不当[1];ED则主要表现为患儿对周围环境缺乏自制力,对刺激过度敏感,是在躁动之后进一步发展的结果[2]。一旦发生,不仅会延长麻醉苏醒时间,还有可能引起严重不良后果,如伤口裂开、出血,影响患儿正常行为能力,同时还会增加医护人员及家长护理的压力,直接影响到快速康复的质量[3-4]。地佐辛是一个部分μ受体激动剂、κ受体拮抗剂,可通过结合去甲肾上腺素和5-羟色胺转运体而抑制去甲肾上腺素和5-羟色胺的重吸收[5-6]。如何在小儿扁桃体、腺样体切除手术麻醉苏醒期减少躁动、谵妄的研究未见报道。本研究观察地佐辛不同给药方案对行扁桃体、腺样体切除术的患儿EA和ED的影响,筛选其最佳剂量和使用时机,为临床用药提供参考。
1 资料与方法
1.1 研究对象 本研究经我院医学伦理委员会审核批准,患儿家属均签署麻醉知情同意书。选取2017年7月至2018年12月在我院择期行扁桃体、腺样体切除术的180例患儿为研究对象。纳入标准:年龄3~6岁,体重12~25 kg,美国麻醉医师协会分级Ⅰ~Ⅱ级,所有患儿心肺、肝肾功能正常,无水、电解质及酸碱平衡紊乱,无低蛋白血症,无神经、血液等系统性疾病,无智力异常,无药物、食物过敏史,术前未服用镇静药及其他药物,术前访视气管内插管条件基本正常。排除标准:术前合并严重肺部疾病及心脏病;术前有精神系统疾病;有哮喘病史;评估为困难气道或插管超过1次的;对方案中所用药物过敏或不能耐受。采用随机数字表法将患儿分为六组:A组为诱导前静脉注射(简称静注)地佐辛0.1 mg/kg,手术结束时静注0.9% NS 5 mL;B组在诱导前静注0.9% NS 5 mL,手术结束时静注地佐辛0.1 mg/kg;C组在诱导前静注地佐辛0.05 mg/kg,手术结束时静注0.9% NS 5 mL;D组为诱导前静注0.9%NS 5 mL,手术结束时静注地佐辛0.05 mg/kg;E组在诱导前静注地佐辛0.05 mg/kg,手术结束时静注地佐辛0.05 mg/kg;F组(对照)为诱导时与手术结束时均静注0.9% NS 5 mL;地佐辛均用0.9% NS稀释为5 mL。
1.2 方法 所有患儿术前禁食8 h、禁饮4 h,术前均不予用药。术前开放静脉通路并以2~4 mL/(kg·h)速率输注乳酸钠林格注射液(浙江济民制药有限公司生产,国药准字:H20067996)。入室前15 min静脉缓慢注射咪达唑仑(江苏恩华药业股份有限公司生产,国药准字:H20031037)0.1 mg/kg,患儿入睡进手术室后常规使用多功能监护仪(Spacelabs ultraview 1700)持续监测心电图、心率、血压、平均动脉压、呼吸频率、血氧饱和度(SpO2),并行脑电双频指数监测。所有患儿均使用统一麻醉诱导:盐酸戊乙奎醚(成都力思特制药股份有限公司生产,国药准字:H20020606)0.1 mg/kg、瑞芬太尼(宜昌人福药业有限责任公司生产,国药准字:H20030197)2 μg /kg、丙泊酚(四川国瑞药业有限责任公司,国药准字:20143252)2 mg/kg、顺苯磺酸阿曲库铵(东英药业有限公司生产,国药准字:20060926)0.15 mg/kg,选择有囊普通型气管导管,面罩加压给氧人工呼吸3~4 min后,使用可视喉镜显露声门经口明视插管,插入气管导管,气囊注气2 mL后连接多功能麻醉机(德尔格fabius tiro),行间歇正压控制机通气模式机械通气,呼吸参数设定潮气量8~10 mL/kg,呼吸频率15~20次/min,吸呼比1 ∶1.5,维持呼气末二氧化碳分压35~40 mmHg。麻醉维持:术中连续泵注丙泊酚8~12 μg /(kg·min)、瑞芬太尼0.1~0.3 μg/(kg·min),控制脑电双频指数值40~60之间,手术结束时停止静脉输注丙泊酚与瑞芬太尼。手术结束后将患者送至麻醉复苏室进行复苏。待患儿自主呼吸恢复、呼吸频率>16次/min、潮气量>8 mL/kg、SpO2≥95%、吞咽功能及咳嗽反射恢复正常,唤之睁眼并配合指令性活动,吸引口腔无血性分泌物,则拔出气管导管。
1.3 观察指标 记录患儿手术时间、清醒时间(手术结束至唤之睁眼时间)、拔管时间(手术结束至拔除气管导管时间)。记录拔管后即刻、拔管后10 min、20 min、30 min的小儿麻醉苏醒期谵妄(pediatric anesthesia emergence delirium,PAED)量表评分和五分量表(5-point scale)评分。记录麻醉复苏室拔管期间有无严重高血压、低血压和低氧血症、恶心呕吐等不良反应情况。
1.4 评分和处理标准 (1)PAED评分包括5个项目:同照顾者有眼神接触、行为有目的性、对其周围环境有认识、不安、难以安抚,其中前3条为反向计分,后2条为正向计分,每项最高4分,各项分数相加得到PAED评分,分数越高,代表躁动程度越重;PAED 评分>12分为ED[7]。(2)5-point scale评分3分为EA,≥4分且持续5 min以上为ED[8]。(3)当PAED 评分>12分或5-point scale评分≥3分,可追加镇痛药,每次予盐酸曲马多1 mg/kg静注。(4)在麻醉给药期间观察患者生命体征,如出现呼吸频率小于5次/min或SpO2低于95%超过10 s即视为出现了严重呼吸抑制,需即刻给予辅助呼吸以保证患儿供氧;如出现血压下降或心率下降超过基础值30%,即给予麻黄素或阿托品予以纠正。
1.5 统计学方法 采用SPSS 20.0统计学软件处理数据。符合正态分布的计量资料以均数±标准差(x±s)表示,各时点各组间比较采用方差分析;计数资料以例数和百分率[n(%)]表示,组间比较用χ2检验。以P<0.05 为差异有统计学意义。
2 结 果
2.1 一般情况 六组患儿性别、年龄、体重、手术时间、清醒时间、拔管时间差异无统计学意义(均P>0.05)。见表1。
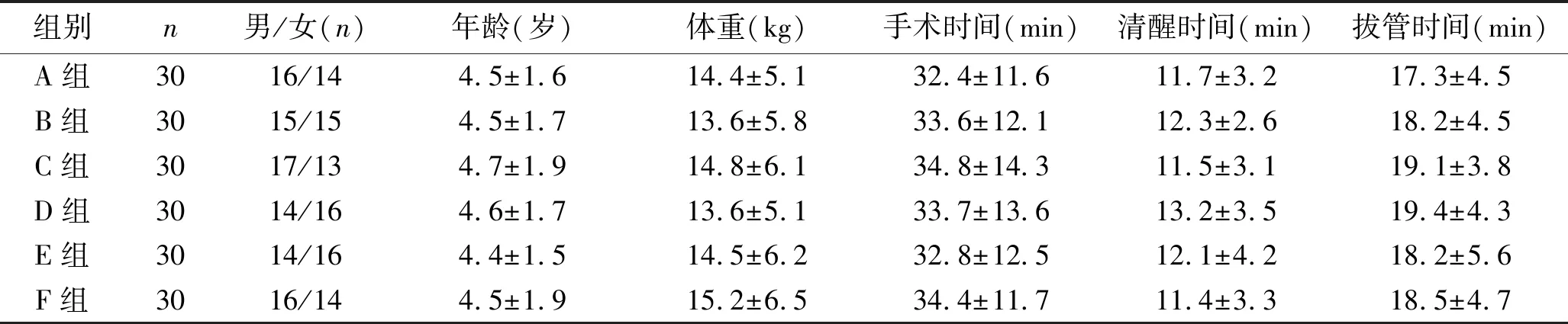
表1 六组患儿一般资料和手术情况比较 (x±s)
2.2 复苏室PAED评分 拔管即刻及拔管后10 min、20 min、30 min B组PAED评分明显低于其他各组(均P<0.05);在拔管即刻及拔管后10 min、20 min F组PAED评分明显高于其他组(均P<0.05)。见表2。

表2 六组患儿拔管后各时点PAED评分的变化和比较 (x±s,分)
注:与B组比较,*P<0.05;与F组比较,#P<0.05。
2.3 复苏室5-point scale评分 拔管即刻、拔管后30 min B组5-point scale评分明显低于其他组(均P<0.05);在拔管即刻、拔管后10 min、20 min F组5-point scale评分明显高于其他组(均P<0.05)。见表3。

表3 六组患儿拔管后各时点5-point scale评分的变化比较 (x±s,分)
注:与B组比较,*P<0.05;与F组比较,#P<0.05。
2.4 EA 、ED发生率和不良反应 B组患儿复苏室EA和ED发生率明显低于其他组(均P<0.05);F组患儿复苏室EA、ED及血压升高的发生率明显高于其他组(均P<0.05);六组患儿恶心呕吐发生率差异无统计学意义(P>0.05)。见表4。
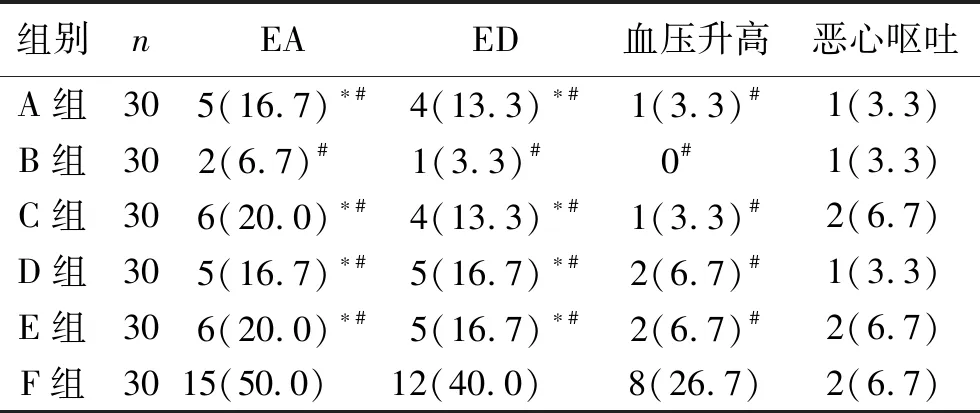
表4 六组患儿EA 、ED发生率和不良反应情况比较 [n(%)]
注:与B组比较,*P<0.05;与F组比较,#P<0.05。
3 讨 论
麻醉学是推动患者舒适化医疗和全民健康、满足人民美好生活的重要学科[9]。提高医疗质量,减少手术麻醉并发症,促进患者术后快速康复是临床麻醉工作的目标[10]。全麻后患儿苏醒期镇痛效应和EA、ED是人们极为关注的问题。EA多发生于接受全身麻醉的幼儿,并且在全麻后于很短时间内出现,EA有自限性,持续时间多数不超过30 min[11]。有研究认为,术后疼痛是造成EA、ED的主要原因,疼痛程度与EA、ED的发生成正相关[12]。药物治疗对患儿EA和ED的防治具有重要意义[13]。地佐辛是强效阿片受体激动-拮抗类镇痛药,部分μ受体激动和κ受体拮抗,相较于芬太尼其镇痛作用更持久,产生轻度镇静的作用,对于呼吸系统的抑制作用不明显且表现为“封顶效应”,药物依赖性低,拔管时不易引起呛咳等不良反应[14]。地佐辛对患者术后早期有预防疼痛和EA的效果,可提高患者的舒适满意度[15]。小儿术后早期镇痛、镇静的地佐辛临床最佳给药剂量和方案与成人有所不同,故本文旨在观察不同剂量静注地佐辛对患儿EA、ED与疼痛的影响。
本研究术中静脉输注丙泊酚和瑞芬太尼来调节达到相同的(脑电双频指数值)麻醉深度,从而保证了麻醉效应的最大化,保障了患儿的麻醉安全。术中所有患儿均泵注瑞芬太尼,并于手术结束时停止输注,因此术后的镇痛主要是地佐辛的作用。未给予地佐辛的患儿,在拔管后30 min内不仅有较严重的疼痛,而且其躁动、谵妄相对于其他组患儿也较高。本研究发现,在诱导时静注地佐辛,对拔管后30 min内的镇痛效果并不比手术结束时给予更好,在诱导时静注地佐辛0.1 mg/kg与手术结束时静注地佐辛0.05 mg/kg,在拔管后30 min内患儿的镇痛镇静效果相近,但低于手术结束时静注地佐辛0.1 mg/kg,而呕吐发生率各组相近,可能与疼痛会增加呕吐的发生有关。
本研究发现手术结束时静注地佐辛0.1 mg/kg,在患儿拔管后30 min内有稳定的镇静、镇痛效果,可能是由于给药后在苏醒期的血药浓度较高。其原因可能是因为地佐辛部分μ 受体激动、κ受体拮抗,同时抑制去甲肾上腺素和5-羟色胺的释放,起到较好的镇痛、镇静作用[5]。提示手术结束时给予0.1 mg/kg的地佐辛静脉注射可能是较为理想的给药方案。至于小儿扁桃体、腺样体切除术后联合α2肾上腺素能受体激动剂(如右美托咪定)预防和治疗EA、ED的效果如何,则需进一步研究。
综上所述,对于3~6岁的患儿行扁桃体、腺样体切除术采用丙泊酚与瑞芬太尼复合静脉麻醉,在手术结束时静脉给予0.1 mg/kg的地佐辛,在苏醒期可提供理想的镇痛和镇静效果,减少EA和ED发生,且不延长拔管时间,不增加术后恶心呕吐的发生,不良反应少,是较好的给药方案,可在临床应用中选用。

