血府逐瘀汤联合双胍类降糖药治疗糖尿病疗效研究
蔡宝石,李 玲,李 梅,朱海莉,卜 莉
北京航天总医院(北京100076)
糖尿病是临床常见、多发的慢性内分泌系统疾病[1],其发病率随着人们生活水平的提高、饮食结构和习惯的改变而持续增长[2]。人们一旦患上糖尿病,便会伴随终身,临床上尚无治愈方法,通常通过药物、饮食疗法、运动疗法的综合治疗手段控制患者的血糖水平。双胍类降糖药是糖尿病治疗中的常用口服降糖药,其具有较好的降糖效果,但长期使用仍会出现不良反应。近年来,中医在糖尿病治疗中显现出独特的优势,因此本文对双胍类降糖药与中药联合应用的效果进行分析,以2016年1月至2018年12月期间收治的120例糖尿病患者作为研究对象,旨在为临床选择更加有效的治疗方案提供参考。
资料与方法
1 一般资料 根据随机数字表法将本院接收的120例糖尿病患者分为对照组、观察组,病例选取时间为2016年1月至2018年12月。对照组:60例,男性33例,女性27例;年龄范围:54~76岁,年龄平均值(66.78±3.25)岁;病程范围1~15年,病程均值为(7.25±1.08)年;1型糖尿病5例,2型糖尿病55例;临床表现中口干舌燥41例,乏力气短38例,多饮多尿58例,大便秘结40例,腰膝酸软35例。观察组:60例,男性35例,女性25例;年龄范围:53~75岁,年龄平均值(66.84±3.36)岁;病程范围1~16年,病程均值为(7.36±1.14)年;1型糖尿病7例,2型糖尿病53例;临床表现中口干舌燥43例,乏力气短38例,多饮多尿60例,大便秘结42例,腰膝酸软38例。两组之间对比基线资料差距无统计学意义(P>0.05)。中医诊断以《新药(中药)治疗消渴病(糖尿病)临床研究的技术指导原则》[3]为依据,中医辨证分型为气滞血瘀型;西医诊断以2010年中华医学会糖尿病学分会制定的相关诊断标准为参照。病例纳入标准:所有患者均符合上述诊断标准,且结合临床表现、实验室检查结果确诊为糖尿病;患者意识清楚并具备独立思考能力,在知情本次研究目的的情况下签署知情同意书。排除标准:存在心、肝、肺等脏器功能不全或肾功能衰竭的患者;患有感染性疾病、血液系统疾病、恶性肿瘤的患者;因精神异常、认知功能障碍而无法配合本次研究的患者;对相关药物存在过敏反应的患者。
2 治疗方法
2.1 对照组:双胍类降糖药。在饮食控制、运动干预的基础上予以二甲双胍,一次口服0.5 g,3次/d,共计治疗4周。治疗期间根据患者病情变化适当调整用药剂量。针对合并高血压的患者,同时予以降压治疗;针对高血脂的患者,予以降脂治疗。
2.2 观察组:血府逐瘀汤化裁联合双胍类降糖药。在对照组的基础上加用血府逐瘀汤,方中主要包括柴胡3 g,桔梗、川芎各5 g,枳壳、赤芍、甘草各6 g,红花、当归、生地各9 g,桃仁、牛膝、生黄芪各12 g。中医辨证分型为气滞血瘀型,针对蛋白尿严重者加用车前子、泽泻和杜仲适量;加用适量黄芪、木香治疗手足麻木者;加用适量知母、玉竹治疗口干严重者。水煎取汁600 ml,1日1剂,300 ml/次,分早晚两次口服。连续治疗4周。
3 疗效评价标准 对两组糖尿病患者的中医症状(口干舌燥、乏力气短、多饮多尿、大便秘结、腰膝酸软)进行评分,按照症状由无、轻度、中度、重度依次计为0分、1分、2分、3分,分值越低,表明症状严重程度越轻。采集两组糖尿病患者治疗前、治疗4周后的清晨空腹静脉血,使用血糖检测仪测定空腹血糖,在餐后2 h再次检测血糖水平。经离心处理,取上层血清,使用全自动生化分析仪对血清肌酐(Scr)、血尿素氮(BUN)进行检测。
对两组糖尿病患者的临床疗效进行评估,判定标准[4]:显效,即患者的临床症状在治疗后基本消失,血糖水平控制在正常值范围内;有效,即临床症状于治疗后出现好转,血糖值处于正常水平;无效,即患者治疗后的临床症状、血糖水平未得到明显改善。临床总有效率=显效率+有效率。
4 统计学方法 采用SPSS 21.0统计学软件进行分析。组内对比采取配对t检验,组间对照采用独立样本t检验,计数资料用χ2检验,等级资料用秩和检验,P<0.05表示差异有统计学意义。
结 果
1 中医症状积分 治疗前,两组糖尿病患者的中医症状积分对比无统计学差异(t=0.539、0.132、0.186、0.194、0.215,均P>0.05)。治疗后,观察组患者的中医症状积分明显比对照组低(t=22.701、8.127、7.221、5.405、8.522,均P<0.001)。见表1。
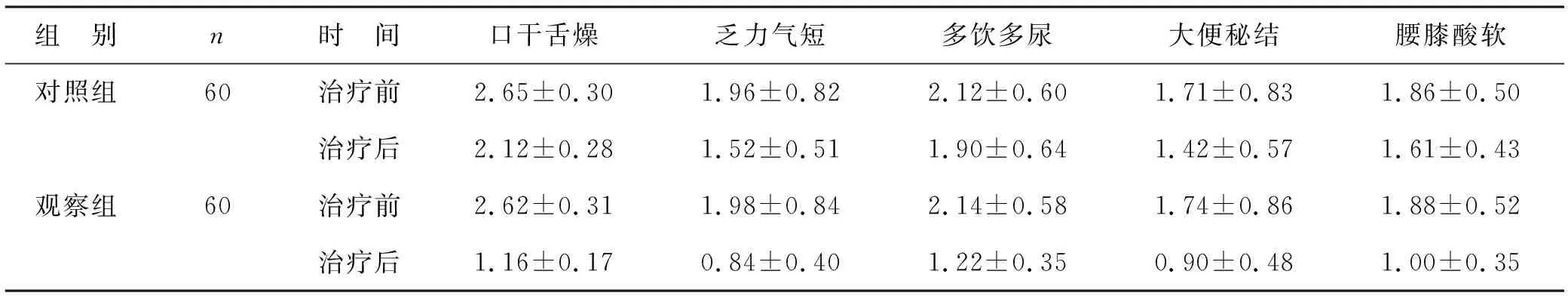
表1 两组患者中医症状积分对比(分)
2 血糖水平 观察组和对照组糖尿病患者治疗前的空腹血糖、餐后2h血糖进行比较,差异无统计学意义(t=0.046、0.040,均P>0.05),两组组内治疗前后的血糖水平相比较,差异有统计学意义(t对照组=3.649、8.579,t观察组=13.143、20.118,均P<0.001),观察组治疗后的血糖水平明显比对照组低(t=12.631、27.210,均P<0.001)。见表2。

表2 两组患者的血糖水平对比(mmol/L)
3 肾功能指标 两组糖尿病患者对比治疗前的肾功能指标差异不大(t=0.022、0.104,均P>0.05),治疗后两组的肾功能指标均低于治疗前(t对照组=11.343、3.651,t观察组=22.370、10.240,均P<0.001),观察组治疗后的Scr、BUN水平均比对照组低(t=14.978、6.152,均P<0.001)。见表3。

表3 两组患者的肾功能指标比较(mmol/L)
4 临床疗效 观察组患者的临床总有效率相较于对照组明显更高(χ2=5.926,P<0.05),见表4。

表4 两组患者的临床疗效比较[例(%)]
讨 论
糖尿病是一种以高血糖为特征的内分泌、代谢性疾病[5],是由胰岛素分泌缺陷、胰岛素抵抗所致,会引起糖、蛋白质等物质出现代谢紊乱情况。西医治疗糖尿病以降糖药为主,如磺脲类、双胍类等,针对病情严重的患者,则一般采用胰岛素控制其血糖水平。双胍类降糖药物自20世纪50年代开始应用于临床[6],其代表药物为二甲双胍,具有降糖作用持久的特点[7],其能够促进葡萄糖在肝中的无氧酵解和利用,对肝糖原异生、葡萄糖的生成进行抑制,有助于肌肉和脂肪组织对葡萄糖的摄取,使患者机体对胰岛素的敏感性增强[8-9],从而能够有效降低患者的血糖水平和血脂水平。但是长时间单一采用双胍类降糖药物易发生不良反应,且无法有效阻止糖尿病并发症的发生。
中医将糖尿病纳入“消渴症”范畴[10],认为该病的病机在于阴虚燥热,脾肾气虚是导致患者发病的主要因素。脾肾两虚、运化失常,引起代谢异常,导致口干、多饮、多尿、消瘦等临床症状的出现[11]。气虚阴虚均可导致血液流通不畅致瘀;脾虚水停,日久及肾失于气化导致清气不升、浊气不降;久病入络,痰瘀互结,所以气滞血瘀亦是消渴症病理环节中的重要一环,会导致患者出现视听觉障碍、认知功能障碍,因此中医在治疗糖尿病时的主要原则为益气滋阴、清热祛湿、祛瘀活血,故选用血府逐瘀汤化裁。血府逐瘀汤出自《医林改错》[12],是在桃红四物汤合四逆散加味基础上形成的。方中柴胡具有和解表里、疏肝解郁、升阳举陷的作用;桔梗具有宣肺利咽、止咳降糖的效果;川芎、赤芍、红花、当归、牛膝具有活血通经、逐瘀通淋、补益肝肾、引血下行的效果;枳壳可理气宽中、益气宽胸;生地可清热凉血、补血滋阴、益精祛瘀;桃仁可活血祛瘀;生黄芪可补气利尿托毒;甘草可调和诸药。诸药配伍可起到益气补中、祛邪扶正、活血散瘀、滋阴清热、行气止痛的作用[13]。 气虚明显者可加山药、白术、桑寄生以补脾肾先、后天之气;湿盛者加茯苓、益母草、利湿化浊;瘀阻明显者可加入金蝎、地龙等虫类药以通络止痛。另外,血府逐瘀汤还具有抗动脉硬化作用,能够促进内皮功能改善和缺血区血管新生,将脂质过氧化物清除,能够调节患者的血脂水平[14],起到保护肝肾功能的作用,防止患者出现糖尿病肾病等并发症;且血府逐瘀汤能够减轻心肌缺血再灌注损伤,促进糖尿病患者缺血状态以及血液微循环的改善,有助于提高患者的机体免疫功能,可有效降低血糖水平,具有良好的抗氧化作用和抗应激作用,能纠正患者的代谢紊乱状况[15]。
本文研究数据显示,观察组糖尿病患者治疗后的中医症状积分明显下降,临床总有效率更高,充分说明了双胍类降糖药物联合血府逐瘀汤能够充分发挥协同增效作用,从而能在短时间内缓解临床症状,这是因为,血府逐瘀汤可有效益气活血、化瘀养阴,双胍类降糖药物可有效控糖,进而能够改善口干舌燥、乏力气短、多饮多尿、大便秘结、腰膝酸软等临床症状,提升临床疗效;另外观察组患者的血糖水平在治疗后得到有效控制,均在正常值范围内,且Scr、BUN水平显著降低,提示双胍类降糖药物联合血府逐瘀汤的效果优于单一使用双胍类降糖药物,这是因为,联合治疗能够改善患者的代谢紊乱状态,并增加降糖效果,可减少高血糖状态对患者肾功能的损伤,对肝肾功能进行保护,有助于预防糖尿病肾病等并发症的发生。张玲等[16]在其文章中写道,观察组、对照组的临床总有效率为95.6%、77.5%,观察组治疗后的空腹血糖、餐后2h血糖与对照组存在差异,所得结果同本文数据相近,表明双胍类降糖药物联合血府逐瘀汤化裁治疗的应用价值高,侧面证实了本文研究结论的可靠性。
总而言之,双胍类降糖药物与血府逐瘀汤化裁联合应用于糖尿病患者的治疗中具有显著的降糖效果,还可促进患者临床症状的改善及有效保护肝肾功能。

