经肺泡灌洗液高通量测序诊断婴儿肺孢子菌肺炎1 例并文献复习
朱其国 袁 林 周峻荔 康小俊 白定珍 王立波
1.厦门市儿童医院 复旦大学附属儿科医院厦门分院呼吸科(福建厦门 361006);2.复旦大学附属儿科医院呼吸科(上海 201100)
肺孢子菌肺炎(pneumocysitis pneumonia,PCP),过去称之为卡氏肺孢子(囊)虫肺炎,是一种发生于免疫功能低下患者的严重肺部机会性感染。PCP常见于人类免疫缺陷病毒(human immunodeficiency virus,HIV)感染者,曾被视为艾滋病(acquired immune deficiency syndrome,AIDS)的“标志病”[1]。自发达国家对 HIV 感染者施行PCP 预防措施和高效抗反转录病毒治疗,以及恶性肿瘤放化疗患者、器官移植者、长期应用糖皮质激素及免疫抑制剂的自身免疫性疾病等免疫低下人群的扩大,非HIV感染者的PCP发病率逐渐增多[2-5]。对于非HIV感染的免疫功能低下患儿,PCP发病急,进展快,易误诊[6],易并发急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS),甚至多脏器功能障碍[7]。PCP的及时诊断和治疗是改善预后的关键,但PCP 临床表现缺乏特异性,早期诊断有一定困难。现回顾总结1例PCP患儿的临床经过。
1 临床资料
患儿,男,2 个月20 天,因反复咳嗽2 月余入院。患儿系G2P2,39周顺产,出生体质量2 900 g,无宫内窘迫,无窒息抢救史。患儿于出生第16天时因接触感冒家属出现咳嗽,经口服头孢克肟及布地奈德、沙丁胺醇、异丙托溴胺雾化治疗无好转,咳嗽逐渐呈阵发性痉挛性咳嗽;血常规提示白细胞明显升高,淋巴细胞为主,C 反应蛋白无异常;胸片提示支气管炎。当地医院诊断肺炎、类百日咳综合征,住院治疗25 天。期间患儿白细胞计数最高达54.6×109/L,淋巴细胞68.9%,未查到明确的病原体;经抗感染、人免疫球蛋白支持、甲基泼尼松龙抗炎、雾化对症治疗后,患儿咳嗽好转;出院前血常规白细胞降至20.4×109/L,淋巴细胞67.6%,出院后继续口服阿奇霉素治疗3 个疗程(用3 天停4 天为一疗程),期间仍有少许间断咳嗽,血常规白细胞最低降至17.13×109/L。入院前5天患儿咳嗽渐加重,血常规白细胞20.26×109/L,淋巴细胞44.94%;当地医院给予红霉素抗感染治疗后仍有咳嗽,并出现烦躁、精神欠佳,遂转入厦门市儿童医院住院治疗。
入院体格检查:神清,精神反应欠佳,呼吸急促,轻度三凹征,无紫绀,皮肤无异常,心率141次/min,心、腹无异常,神经系统无异常。实验室检查:血常规白细胞22.45×109/L,中性粒细胞79.3%,C反应蛋白无异常;血气分析动脉氧分压56.2 mmHg;余生化常规、体液免疫、淋巴细胞亚群、凝血功能等均无异常。胸片示双肺弥漫浸润影。心脏彩超无异常。肺部CT提示:双肺弥漫浸润影(图1)。血培养、痰培养、鼻咽吸取物呼吸道病毒抗原及PCR检测均未明确病原体。
入院后给予鼻导管吸氧、抗感染、甲基泼尼松龙抗炎、雾化等常规治疗,患儿咳嗽气促无好转,复查肺部影像提示双肺弥漫浸润加重。经家长知情同意后,予支气管镜检查。支气管镜下见两侧支气管黏膜均明显苍白;取肺泡灌洗液,经宏基因组高通量测序检测明确病原体。结果显示:肺孢子菌属序列数1012,其中耶氏肺孢子菌检出序列数为1007。结合患儿临床情况,肺孢子菌肺炎诊断成立。换用甲氧苄胺嘧啶-磺胺甲噁唑合剂(TMP-SMZ),15~20/75~100 mg/(kg·d),分2次口服。治疗5天后,患儿咳嗽气促精神状态明显好转,可以脱氧;血常规白细胞降至19.09×109/L,中性粒细胞68.2%;肺部影像双肺浸润好转。出院后,按上述剂量继续口服TMP-SMZ,疗程共21 天。出院1 周后患儿偶有间断咳嗽,无气促;血常规白细胞降至11.57×109/L,淋巴细胞72.9%,肝肾功能无异常。出院后5 个月再随访,患儿无咳嗽,精神佳;肺部CT提示肺部浸润基本吸收(图1)。
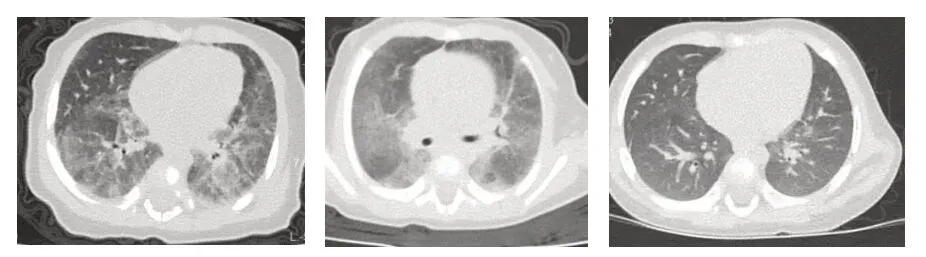
图1 患儿肺部CT 表现
患儿住院期间曾行血全外显子基因检测,未检出与患儿临床表型相关的致病/疑似致病变异;检出与裸淋巴细胞综合征2型相关的CIITA基因变异类别为杂合,目前没有该变异致病性的相关报道,故被认为意义未明的变异。
2 讨论
20 世纪初Chagas 和Cariniit 首次从豚鼠肺组织中发现病原,1912 年Delanogs 夫妇从大鼠肺中检出,进一步证实其为一种新的病原体,并将其命名为卡氏肺孢子虫(Pneumocystis carinii,Pc)[8]。因Pc具有原虫的典型形态特征,故一直被认为是原虫。1952年Vanek 和Jirovec 首次从人类肺炎患者组织中分离到该病原体,并命名卡氏肺孢子虫肺炎(PCP)。1976年Frenkel 等报道人与鼠的肺孢子虫在形态学、免疫原性等方面均有不同,可与鼠感染的肺孢子相区分,Frenkel 提议感染人的肺孢子虫命名为伊氏肺孢子虫(Pneumocysitis jiroveci,PJ)以纪念Jirovec 首次确认人体感染肺孢子虫,但未被广泛认可。1988年Stringer分析其16 SrRNA 序列,证实Pc 不是原虫而是一种真菌。2001年在美国召开的关于机会性原生生物国际研讨会上,与会者一致同意将感染人的肺孢子虫命名为PJ,感染大鼠的肺孢子虫定义为Pc。同时肺孢子虫肺炎的英文缩写仍为PCP(pneumocysitis pneumonia)。现其分类地位已明确,故感染人肺孢子虫称人肺孢子菌(PJ),其所致肺炎称肺孢子菌肺炎(PCP)[9-11]。
PCP 主要见于免疫功能低下人群的机会性感染,主要见于:①早产新生儿和婴儿;②先天免疫功能缺陷者;③恶性肿瘤继发性免疫缺陷病,如白血病、淋巴瘤患者;④器官移植后接受免疫抑制剂治疗者;⑤HIV患者等[12-13]。在一些PCP临床研究中均提到肺部疾病是PCP 的基础疾病,包括结核、巨细胞病毒肺炎等重症肺部感染,慢性阻塞性肺疾患,囊性纤维化,支气管扩张,支气管哮喘,间质性肺炎,以及长期机械通气等[14-15]。先前肺部疾病已成为非HIV感染PCP的一项新的危险因素。国内曾报道10 例非HIV 感染的PCP 患儿中有3 例基础疾病为重症肺炎,如麻疹病毒肺炎、腺病毒肺炎[7]。本例患儿仅3月龄,入院前在外院诊断“肺炎,类百日咳综合征”住院治疗1 月余,住院期间短期使用静脉激素治疗,但住院期间及出院后长期使用抗生素及激素雾化治疗。由于患儿在外院治疗时并未明确查出肺炎病原体,因此不能完全确定患儿是从新生儿期开始就患上肺孢子菌感染,还是因大量长期应用抗生素后继发肺孢子菌感染。患儿在新生儿期时的咳嗽表现为阵发性痉挛性咳嗽,血常规提示白细胞及淋巴细胞比例均很高,经过治疗患儿症状有缓解,且血常规亦提示白细胞下降,后出现咳嗽反复伴烦躁,白细胞再次升高且以中性粒细胞比例增高为主,综合以上病情发展,考虑患儿在“肺炎、类百日咳综合征”且长期使用抗生素基础上,继发感染肺孢子菌。入院后经相关检查,排除患儿有先天性免疫缺陷等基础疾病,血全外显子基因未检测出与患儿临床表型相关的致病/疑似致病变异,检出的与裸淋巴细胞综合征2 型相关的CIITA基因变异类别为杂合,目前没有该变异致病性的相关报道,故被认为意义未明的变异。
PCP的临床表现传统分为流行型(经典型或婴儿型)和散发型(免疫功能抑制型)。流行型主要为早产儿、营养不良和虚弱儿童,年龄多在2~6月龄间,起病缓慢,主要症状为纳差、烦躁不安、咳嗽、气促及发绀,而发热不显著;肺部体征少,与呼吸窘迫症状严重程度不成比例为PCP流行型的特点之一。散发型PCP好发于免疫缺陷的儿童和成人,此类型中的HIV感染和非HIV感染者的免疫抑制宿主并发PCP的临床表现、病程进展及预后有所不同。HIV 感染并发PCP 时,潜伏期4周,起病较平缓,多为低热,低氧血症相对较轻,肺内菌负荷量低,TMP-SMZ治疗反应慢,不良反应多,病死率相对低;而非HIV 感染的免疫抑制患者并发PCP时,潜伏期2周,起病较急,短期内迅速出现呼吸衰竭,严重低氧血症,肺内菌负荷量高,TMP-SMZ治疗反应佳,病死率相对高[16]。
PCP的影像学表现主要为弥漫性肺间质浸润,典型X线胸片改变为双侧弥漫性颗粒状阴影,自肺门向周围伸展,呈毛玻璃样,伴支气管充气像,之后变成致密索条状,索条间有不规则片块状影。肺部高分辨CT可见广泛毛玻璃状改变和囊泡状损害[17]。
本例患儿主要突出的临床表现为咳嗽、气促、烦躁、低氧血症,但无发热。结合患儿年龄及未检测到有意义的免疫功能低下,更符合流行型(经典型或婴儿型)。X线胸片提示弥漫性肺间质浸润,肺部高分辨CT 则提示弥漫性的毛玻璃样改变,与文献报道基本相符。
由于PCP临床表现缺乏特异性,所以诊断主要依赖病原学检测。目前检测的标本主要是痰液、支气管肺泡灌洗液和各种肺活检标本,其中支气管肺泡灌洗液是多数患者的首选[18]。传统检测方法是借助特殊染色(姬姆萨、哥氏银染、甲苯胺蓝等),对标本进行镜检寻找病原体,但因敏感性、特异性较低导致检出率较低。PCR检测方法较常规的特殊染色后镜检敏感性高,报告时间短,但假阳性问题较为突出,常常不能区分是否为定植或活动性感染,且目前商用试剂盒主要以检测病毒及支原体为主。高通量测序技术发展,为临床感染性疾病诊断带来了突破性变革。针对临床病原微生物主要采用宏基因组高通量技术(metagenomic next-generation sequencing,mNGS),可同时检测细菌、病毒、支原体、真菌等所有临床已知及未知的病原微生物[19]。mNGS在真菌高通量检测方面的灵敏度和特异度都显著优于传统的培养法,且检测结果不易受抗生素的影响[20]。但因部分病原尤其真菌细胞壁不易被打破,核酸提取困难,故对于胞内菌或罕见病原体诊断尚存在一定欠缺,且成本较高,无统一的参数设置和质量控制[21],无公认的判读标准[22],临床上对结果的解读一定要结合临床资料。本例患儿在入院后先后经历常规的痰液标本的镜检及培养、免疫荧光法检测病毒抗原、PCR 方法检测病毒支原体细菌,均未明确感染的病原体;常规抗感染及其他治疗无效;支气管肺泡灌洗液进行mNGS 检测发现肺孢子菌属序列数1 012,其中耶氏肺孢子菌检出序列数为1 007;从而确立了PCP的诊断。
PCP 病原治疗首选TMP-SMZ[23],其作用机制为TMP和SMZ分别作用于肺孢子菌的二氢叶酸还原酶和合成酶,阻断叶酸合成,从而干扰蛋白质的合成,起到杀菌作用。TMP-SMZ用药剂量为15~20/75~100 mg/(kg·d),根据病情轻重可选择口服或静脉滴注,疗程为2~3 周。本例患儿在确诊后按上述剂量给与TMPSMZ口服治疗5天后临床症状即缓解,胸部X线吸收好转,治疗21 天后停药;后续随访至出院后5 个月肺部CT肺部渗出已经基本吸收。
综上所述,PCP 可见于免疫功能无异常、有肺部基础疾病的婴儿。临床上对于反复咳嗽、气促、低氧血症,影像学提示双肺弥漫性浸润影的患儿需考虑到PCP可能。肺泡灌洗液mNGS检测对PCP有较高的诊断价值。确诊PCP后需尽量寻找基础疾病和可能的病因,首选治疗药物是TMP-SMZ。

